新发的不同类型心力衰竭合并心房颤动的临床特点和远期预后分析
章敬水, 徐亚男, 王 钧, 杨 毅, 姜海兵, 唐 龙, 王贤平, 邵名亮
(1.宣城市人民医院 a.心血管内科; b.呼吸内科, 安徽 宣城 242000;2.新疆维吾尔自治区中医医院 心血管内科,新疆 乌鲁木齐 830011)
2016欧洲心脏病学会(ESC)指南首次基于左心室射血分数(LVEF)标准将心力衰竭进行分类,分为射血分数降低心力衰竭(heart failure with reduced ejection fraction,HFrEF)、射血分数中间范围型心力衰竭(heart failure with with mid-range ejection fraction,HFmrEF)和射血分数保留的心力衰竭(HFpEF,LVEF≥50%)3类,其中HFmrEF的LVEF范围是40%~49%,新概念HFmrEF的提出着实引起广大临床医师及研究者的关注,也纳入了独立的心力衰竭表型之一[1-2]。心房颤动(atrial fibrillation,AF)作为心力衰竭患者最常见的心律失常,既往研究表明心力衰竭合并AF的患者,会严重影响患者的生活质量和预后[1-3]。虽然已有证据支持AF合并心力衰竭患者预后差,但也有研究发现纠正其他影响心力衰竭危险因素后患者的临床结局并不是一致的[4-6]。目前国内外研究鲜有报道针对新发的HFrEF和HFmrEF患者合并AF的临床结局演变相关研究,AF合并不同类型的心力衰竭对临床结果的影响也没有得到量化。因此,本研究旨在探索新发的HFrEF和HFmrEF之间合并AF的临床特征和主要不良心血管事件的风险是否存在差异,以期为改善HFrEF和HFmrEF患者预后提供临床依据与指导。
1 资料与方法
1.1研究对象 连续纳入在2017年7月至2020年7月在宣城市人民医院心血管内科首次确诊为心力衰竭的患者, 且住院期间均已完善心脏超声。HFrEF和HFmrEF严格按照2016 ESC指南的诊断标准[1]。根据心脏超声参数LVEF标准将心力衰竭进行分类,分为HFrEF 100例、HFmrEF 93例。根据是否AF将HFrEF和HFmrEF患者分为Group 1:HFmrEF合并无AF组(n=35);Group 2:HFrEF合并无AF组(n=59);Group 3:HFmrEF合并AF组(n=58);Group 4:HFrEF合并AF组(n=41)。
1.2纳入标准、排除标准及CHA2DS2-VASc评分 纳入标准:患者就诊于我院并首次确诊为HFrEF或HFmrEF,心功能分级(NHYA)Ⅱ~Ⅳ级,住院期间完善心脏超声检查且LVEF<50%。排除标准:既往诊断为心力衰竭,心脏起搏器术后状态,合并急慢性呼吸系统疾病,严重肺、脑病,尿毒症,高钾血症,妊娠,严重的感染或者恶性肿瘤,严重血小板低下,严重的凝血功能障碍,自身免疫系统疾病,严重贫血,休克。CHA2DS2-VASc评分:根据患者是否有近期心力衰竭(1分)、高血压(1分)、年龄≥75岁(2分)、糖尿病(1分)和血栓栓塞病史(卒中、TIA或非中枢性血栓栓塞)(2分)、血管疾病(1分)、年龄65~74岁(1分)和性别(女性)(1分),最高积分为9分。
1.3方法 采集患者一般信息:年龄,性别,身高,体质指数(body mass index, BMI)及体质量均采用标准的检测方法由本院护士进行测量。受试者均于清晨空腹状态下采集静脉血,所有已收集的血液样本应用美国贝克曼AU5800全自动生化分析仪测定,包括尿酸、肌酐、低密度脂蛋白胆固醇(low-density lipoprotein cholesterol, LDL-C)、高密度脂蛋白胆固醇(high-density lipoproteincholesterol, HDL-C)、N末端脑钠肽前体(N-terminal pro brain natriuretic peptide, NT-proBNP)。血脂分析,肾功能以及NT-proBNP指标的检测均于本院检验科完成。心脏超声检查采用美国超声心动图协会推荐的测量方法,于左心室长轴面取质量满意的超声图像测定心脏指标左心室舒张末前后径(mm)以及左心房内径(left heart atrium, LAD)(mm), 在心尖四腔窗位使用Simpson法测算LVEF,心排量(cardiac output,CO)计算:CO=每搏输出量(stroke volume,SV) ×心率(次/min), 左心室缩短分数(fractional shortening, FS),左心室的收缩主要来自短轴方向上的缩短,在短轴方向上测量缩短率,FS=左室舒张末期内径(left ventricular end-diastolic dimension,LVEDD)-左室收缩末期内径(Left ventricular end contractile diameter,LVESD),再除以LVEDD。
1.4随访 通过对患者进行电话访问或门诊进行随访,随访时间(28.87±11.13)月。随访患者发生的主要心脑血管不良事件(main adverse cardiovascular and cerebrovascular events,MACCEs),主要包括:心源性死亡,心肌梗死,卒中,急性心力衰竭再入院。
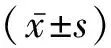
2 结 果
2.14组基本资料比较 4组在性别、年龄、尿酸、LVEDD、LAD、FS、NT-proBNP、NHYA分级、利尿剂和β受体阻滞剂使用率和MACCEs发生率方面差异有统计学意义(均P<0.05),4组在其余指标上差异无统计学意义(均P>0.05)。见表1。
2.24组临床不良事件的比较 共纳入193例患者,其中26例失访,失访率13.5%,经Kaplan-Meier检验分析显示(图1),4组远期MACCEs发生率差异有统计学意义(P<0.05),见表1。

图1 4组3年MACCEs的Kaplan-Meier生存曲线

表1 4组基本资料比较
2.3影响MACCEs事件发生的Cox回归分析 经单因素Cox回归分析显示,NYHA分级、肌酐、NT-proBNP、FS、CHA2DS2-VASc 评分、HFrEF合并AF和HFmrEF合并AF对患者远期发生MACCEs均有影响(均P<0.05),以单因素Cox回归分析中差异有统计学意义的指标为自变量,患者的预后情况为因变量进行多因素Cox回归分析,结果显示,NYHA分级(HR=1.814,95%CI=1.051~3.131)、NT-proBNP(HR=1.076,95%CI=1.033~1.120)、CHA2DS2-VASc 评分(HR=1.375,95%CI=1.022~1.851)和HFrEF合并AF(HR=5.822,95%CI=1.699~19.955)、 HFmrEF合并AF(HR=5.023,95%CI=1.565~16.118)对患者MACCEs的发生有影响(均P<0.05),为其独立危险因素。见表2。
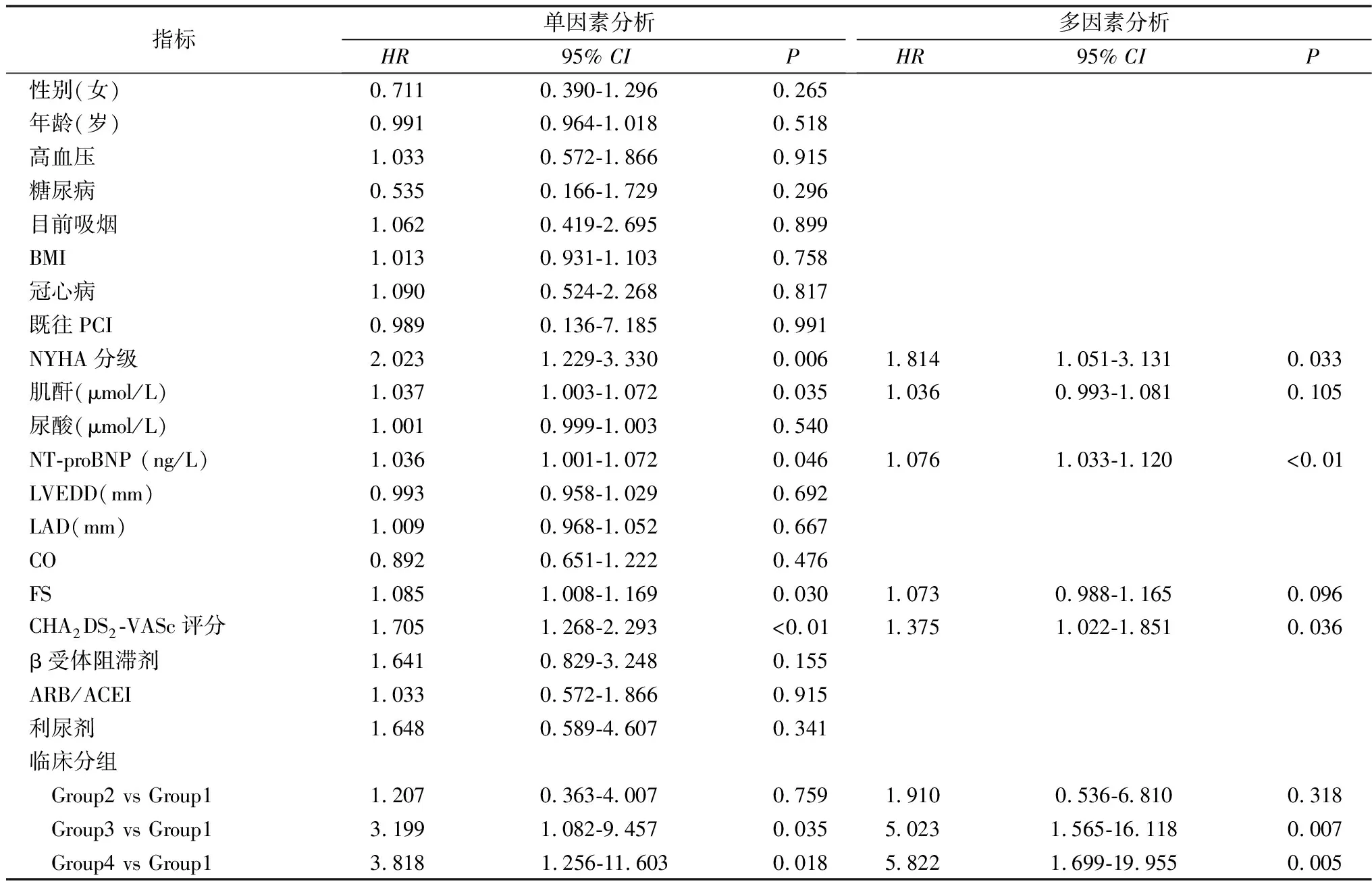
表2 影响MACCEs事件发生的Cox回归分析
3 讨 论
本研究分析了AF与新发的HFrEF以及HFmrEF临床特点与临床不良事件的关系。本研究发现纠正了影响患者预后的NYHA分级、NT-proBNP、CHA2DS2-VASc 评分因素后,无论是HFrEF抑或是HFmrEF合并AF都会增加患者发生MACCEs的风险。然而关于AF是否为心力衰竭患者发生MACCEs的独立预测因子,既往研究在这方面所得到的研究结果并不一致[7-10]。导致研究结果不同原因可能是由于其他影响患者预后的因素程度不同,以及研究对象为不同类型心力衰竭所致。需要强调的是,与无AF的患者相比,AF患者往往年龄更大,基础病更重且合并症更多,从而导致AF可能仅是一个病重患者病情严重程度标志,而不作为一个独立的预后危险因素。本研究结果表明新发的HFrEF以及HFmrEF合并AF的患者相比无AF的患者MACCEs发生率更高(P<0.05),提示合并AF的心力衰竭患者远期预后更差。这也间接说明不管是新发的HFrEF抑或是新发HFmrEF,AF增加了心力衰竭患者远期发生MACCEs的风险,进一步进行Cox回归分析,纠正混杂因素后本研究表明,HFrEF合并AF、HFmrEF合并AF是患者远期发生MACCEs的独立危险因素(均P<0.05),与既往结果一致[6]。由于AF的发作是心力衰竭患者病情不稳定的反映。因此在临床上心力衰竭的管理过程中应注重关于AF的筛查并及时规范诊治。
临床上AF和心力衰竭两者都有相同的危险因素,如高血压、缺血性心脏病、糖尿病、肥胖、动脉硬化和年龄等[11]。AF可通过长期心动过速引起的心肌病进而导致心力衰竭,使患者的死亡率增加2倍[12]。由于血流动力学效应和长期的神经体液激活改变导致心房重构,心力衰竭患者也容易发展为AF[3]。因此AF与心力衰竭相互影响,在临床上常常合并存在。既往研究结果表明,NYHA Ⅱ~Ⅲ级心力衰竭患者的AF发病率为10%~25%,在NYHA Ⅳ级患者中AF发病率高达50%[3]。以色列心力衰竭住院患者AF对预后影响的研究(HFSIS)前瞻性纳入2003年3~4月在以色列公立医院住院心力衰竭患者4 102例。其中,AF患者1 360例(33.2%),分别为阵发性AF 600例(44.1%)和慢性AF 562例(41.3%)。从住院期间至4年随访结束,AF患者的死亡率呈逐步升高趋势,慢性AF人群表现尤为显著,在调整协变量后,AF人群的相对死亡风险为非AF人群的1.19倍。HFSIS研究结果证实,合并慢性AF患者的预后更差[13],与本研究结果相符合。最近一项研究纳入急性心力衰竭患者共5 625例,其中合并AF的患者为1 961例, 研究结果表明AF通过药物复律或者电复律成功,心力衰竭再住院率和随访期间住院死亡率明显降低,这也强调了急性心力衰竭合并AF患者恢复窦性心律的重要性[14]。因此在HFrEF或HFmrEF患者一旦合并AF,应在重视心力衰竭的同时也应加强AF的管理,密切监视血压,心率以及心律,控制患者心室率,必要时可给予复律治疗,以期改善患者远期预后。
本研究通过多元Cox回归分析发现NT-proBNP、CHA2DS2-VASc 评分、NYHA分级、合并AF是影响患者临床不良事件发生的独立危险因素(均P<0.05)。NT-proBNP作为临床上被广泛应用的心力衰竭生物标志物,其水平反映了心力衰竭患者的血流动力学状态以及室壁压力,因此有助于心力衰竭患者的诊断及预后评估,NT-proBNP水平对于HFrEF或HFmrEF患者的预后判断价值已经得到了很好的验证[15-17],与本研究结果相符。本研究结果也进一步论证了CHA2DS2-VASc评分对于心力衰竭的患者临床不良事件的预测价值。Shuvy等[18]评估CHA2DS2-VASc评分在大型现实世界中慢性心力衰竭患者队列中心血管预后的预测价值,队列包括7 106例心力衰竭患者,并随访患者的心脏相关住院和死亡情况,研究结果表明在校正其他重要预测因素后,通过Cox回归分析,CHA2DS2-VASc评分的增加可以独立预测生存率、死亡和心血管住院的复合终点,CHA2DS2-VASc评分对HFrEF和HFpEF都有预测价值, 与本研究结果一致。而NYHA分级作为心力衰竭风险分层的基本工具,与患者预后密切相关[19-20],本研究也进一步说明NYHA分级是新发HFrEF和HFmrEF患者发生MACCEs的独立危险因素。
本研究也存在一些不足之处,首先,这是一项单中心观察性回顾性研究,入选的患者样本量较小,选择偏差可能影响了结果;其次,本研究纳入标准和排除标准限制了本研究结果的普遍性;第三,本研究根据入院记录,心电图以及动态心电图,采集患者AF病史,没有AF的患者可能有未被诊断的阵发性AF,从而对本研究进行了错误的分组。鉴于AF和心力衰竭二者之间关系具有复杂性,AF能否成为不同类型心力衰竭患者发生临床不良事件的独立预测因子,仍需要多个心脏中心研究合作以进一步来证实二者之间的因果关系。

