系统性红斑狼疮合并结核感染临床特征及外周血淋巴细胞亚群分析
谢静仪 邹瑞丰 陈玉兰 陈永 刘冬舟 洪小平
系统性红斑狼疮(systemic lupus erythematosus,SLE)是一种异质性明显、可同时存在多系统受累的慢性自身免疫性疾病,其发病机制尚未完全明确,目前已经证明T、B淋巴细胞在其发病中起重要作用[1]。因SLE本身疾病的影响及糖皮质激素和免疫抑制剂的使用,SLE患者易感染各种病原菌,因感染所致的病亡率为普通人群的5倍[2]。我国香港地区报道SLE合并结核感染率是普通人群的5~15倍,且有上升趋势[3]。另外,激素和免疫抑制剂的使用导致结核菌素皮肤试验、γ-干扰素释放试验(interferon-gamma release assays,IGRA)等相关结核筛查结果假阴性率升高,以致难以区分患者的症状是由于SLE导致抑或结核感染导致,给临床诊治带来极大困难。白细胞减少,尤其淋巴细胞减少,是SLE患者发生重度及机会性感染的危险因素之一[4]。绝大部分活动性结核病是因为结核分枝杆菌潜伏感染(latent tuberculosis infection,LTBI)在机体免疫功能异常等情况下被激活所致,而T淋巴细胞亚群检测在诊断肺结核中的应用价值较高[5]。因此,笔者通过对SLE合并活动性结核病和LTBI住院患者的临床特点及淋巴细胞亚群情况进行分析,以期对此类患者的早期诊治提供帮助。
资料和方法
一、研究对象
1.研究对象:采用回顾性研究方法,搜集2015年1月至2021年12月深圳市人民医院收治并同时完成IGRA及淋巴细胞亚群检测的287例SLE患者作为研究对象。其中,SLE合并活动性结核病者30例(结核病组),SLE合并LTBI者16例(LTBI组)。按SLE合并活动性结核病组1∶2的比例,选取同时期性别、年龄匹配的未合并结核分枝杆菌及其他病原体感染的SLE患者60例,作为未感染组。同时,纳入本院体检中心性别、年龄与SLE合并活动性结核病组相匹配,并完成淋巴细胞亚群检测的健康成年人40名,作为对照组。本研究经深圳市人民医院伦理委员会批准(审批号:LL-KY-2020322)。
2.诊断标准:(1)SLE:参照2012年国际狼疮协作组(SLICC)发布的SLE的分类标准[6],并参照系统性红斑狼疮疾病活动性指数-2000[7](SLE disease activity index-2000,SLEDAI-2000)对疾病活动度进行评分。(2)活动性结核病:包括肺结核及肺外结核。肺结核以临床症状、体征、流行病学史、结核菌素皮肤试验、IGRA、病原学检查及胸部影像学检查等做出诊断[8];肺外结核目前尚无统一诊断标准,综合既往研究本研究定义如下:①持续发热≥2周;②影像学诊断提示结核病;③有活动性结核病接触史;④结核菌素皮肤试验强阳性或IGRA阳性;⑤涂片、培养或病理检查提示结核分枝杆菌感染;抗结核治疗有效。符合2个及以上条件并除外肺结核方可考虑肺外结核。(3)LTBI:①无活动性结核病诊断依据;②无结核病病史;③影像学检查未见陈旧性结核病灶;④IGRA为阳性。同时满足以上条件诊断为LTBI。
3.排除标准:(1)合并其他自身免疫性疾病,如抗磷脂综合征、干燥综合征、系统性硬化症等;(2)曾使用利妥昔单抗、贝利尤单抗等生物制剂;(3)合并其他细菌、病毒、真菌感染;(4)合并恶性肿瘤。
二、临床资料
收集研究对象年龄、性别、SLE病程、结核病病程、活动性结核病发病部位、糖皮质激素累计使用剂量(统一换算为泼尼松当量)、免疫抑制剂使用疗程(如吗替麦考酚酯、环磷酰胺、环孢素、他克莫司、甲氨蝶呤、硫唑嘌呤、来氟米特)等资料。实验室指标包括血常规、补体3、补体4、免疫球蛋白G(immunoglobulin G,IgG)、血红细胞沉降率(erythrocyte sedimentation rate,ESR)、血清超敏C反应蛋白(high-sensitivity C-reactive protein,hsCRP)、IGRA等。SLE活动性判定:SLEDAI-2000评分≤4为无活动,5~9为轻度活动,10~14为中度活动,≥15为重度活动。
三、检测方法
1.IGRA:抽取研究对象静脉血5 ml,肝素锂抗凝,采用酶联免疫吸附试验进行检测,所有操作按照试剂说明书进行(购自武汉海吉力生物科技有限公司)。
2.外周血淋巴细胞亚群检测:具体包括CD4+T细胞(CD3+CD4+)比例、CD8+T细胞(CD3+CD8+)比例、B细胞(CD3-CD19+)比例、自然杀伤细胞(NK细胞;CD3-CD56+CD16+)比例,同时记录其同步淋巴细胞绝对值结果,进一步计算各淋巴细胞亚群细胞绝对计数。具体检测方法:采集患者的外周静脉血50 μl,抗凝,置于绝对计数管中,加入15 μl的6色淋巴细胞亚群抗体后混匀,孵育15 min,再加入450 ml流式细胞仪用溶血剂,充分混匀后避光放置10 min,之后2500 r/min(离心半径10 cm)离心6 min,去上清,加入100 μl磷酸盐缓冲液,混匀后上流式细胞仪。使用BD FACSCANTO Ⅱ流式细胞仪(美国BD公司)检测血液标本中的淋巴细胞亚群。
四、统计学处理
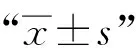
结 果
一、基本情况
结核病组、LTBI组、未感染组及对照组的性别分布和年龄差异均无统计学意义。结核病组的结核病病程为4.0(1.0,8.0)周,其中,单纯肺结核17例(56.7%)、结核性胸膜炎4例(13.3%)、血行播散性结核病3例(10.0%)、淋巴结结核2例(6.8%)、结核性脑膜炎1例(3.3%)、骨结核1例(3.3%)、关节结核1例(3.3%)、多部位结核(肺结核+结核性腹膜炎+生殖器结核)1例(3.3%)。其中73.33% 的SLE合并组活动性结核感染组患者的病程都在5年以内。IGRA阳性者21例(70.0%),阴性者9例(30.0%),检测值(T-N值)中位数为1.42(0.52,4.84)。LTBI组中T-N值中位数为1.63(0.84,6.02),与结核病组相比差异无统计学意义。具体见表1。
结核病组、LTBI组、未感染组患者的SLE病程、出现间质性肺炎的比例、hsCRP及ESR水平的差异均有统计学意义,3组患者的SLEDAI-2000评分差异无统计学意义。结核病组的SLE病程明显短于LTBI组,而出现间质性肺炎的比例多于LTBI组,差异均有统计学意义(Z=-2.832,P=0.005;χ2=4.403,P=0.036)。具体见表1。
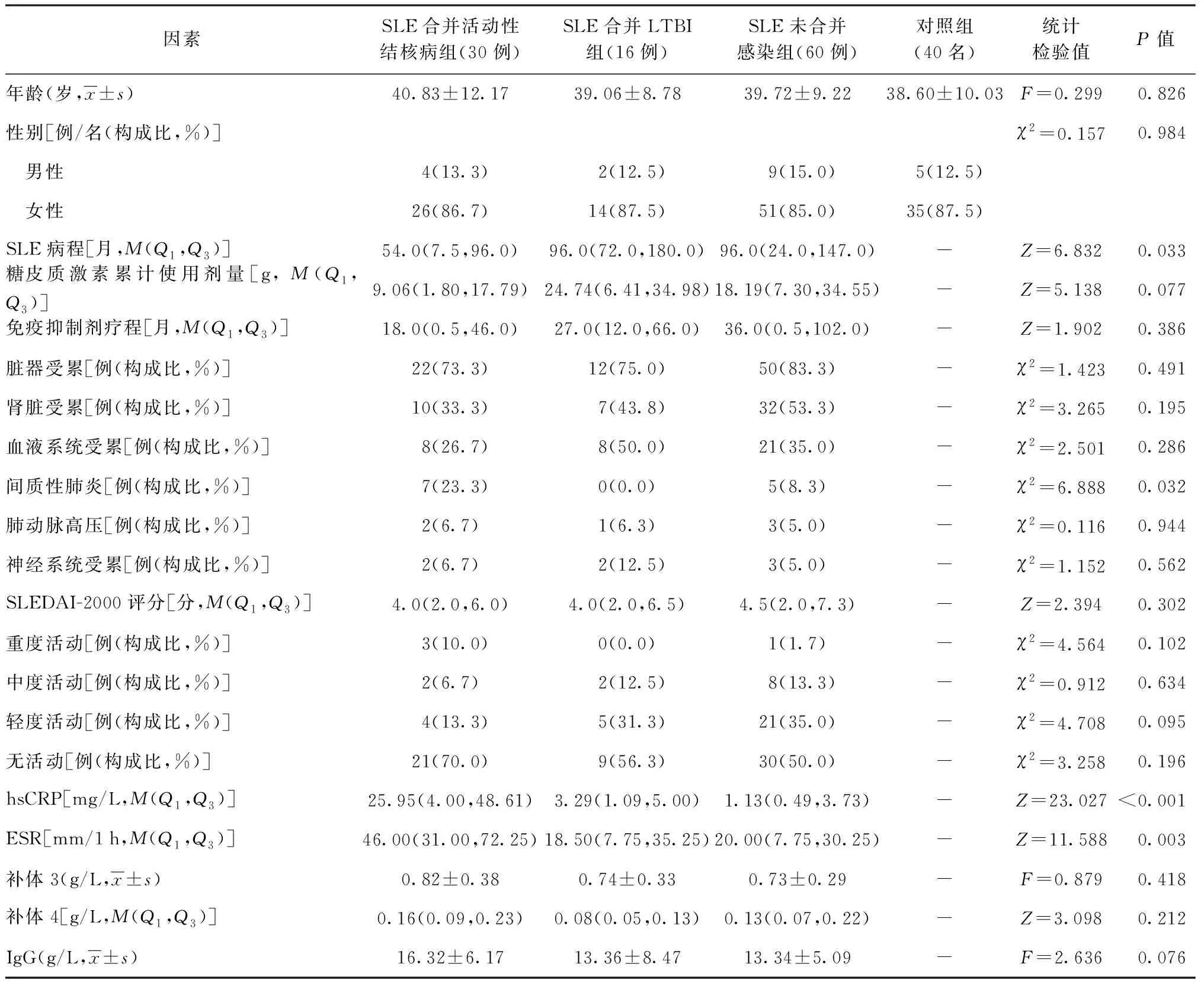
表1 不同临床特征及实验室指标在系统性红斑狼疮组及对照组中的分布情况
二、淋巴细胞亚群比较
1.总淋巴细胞:与对照组相比,未感染组、结核病组及LTBI组总淋巴细胞计数均明显下降,差异有统计学意义(t=3.424,P=0.001;t=-5.734,P<0.001;t=-2.029,P=0.047)。与未感染组相比,结核病组总淋巴细胞计数明显下降,差异有统计学意义(t=-2.485,P=0.015)。具体见表2。
2.CD3+T细胞:与对照组相比,未感染组和结核病组CD3+T细胞计数明显下降,差异有统计学意义(t=-2.341,P=0.021;t=-5.609,P<0.001);LTBI组CD3+T细胞计数未见明显差异(t=-1.311,P=0.195)。与未感染组相比,结核病组CD3+T细胞计数明显下降,差异有统计学意义(t=-2.875,P=0.005);LTBI组总T细胞计数未见明显差异(t=0.473,P=0.638)。与结核病组相比,LTBI组CD3+T细胞比例无明显差异(Z=-2.491,P=0.13)。具体见表2、3。
3. CD4+T细胞:与对照组相比,未感染组和结核病组CD4+T细胞计数均明显下降,差异有统计学意义(t=-5.082,P<0.001;t=-6.364,P<0.001); LTBI组CD4+T细胞计数未见明显差异(t=-1.936,P=0.058)。与未感染组相比,结核病组CD4+T细胞计数均明显下降,差异有统计学意义(t=-2.298,P=0.024)。与未感染组相比,LTBI组及结核病组CD4+T细胞比例均无明显差异(Z=-2.422,P=0.15;Z=-0.865,P=0.387)。具体见表2、3。
4. CD8+T细胞:与对照组相比,结核病组CD8+T细胞计数明显下降,差异有统计学意义(Z=-2.943,P=0.003);LTBI组和未感染组CD8+T细胞计数未见明显差异(Z=-0.109,P=0.913;Z=-0.570,P=0.569)。与未感染组相比,LTBI组CD8+T细胞计数未见明显差异(Z=0.127,P=0.899),而结核病组CD8+T细胞计数明显下降,差异有统计学意义(Z=-2.842,P=0.004)。与未感染组相比,LTBI组和结核病组CD8+T细胞比例均未见明显差异(Z=-0.561,P=0.575;Z=-0.924,P=0.355)。具体见表2、3。
5. CD19+B细胞:与对照组相比,CD19+B细胞计数在未感染组、LTBI组及结核病组均明显下降,差异均有统计学意义(Z=3.645,P<0.001;Z=3.500,P<0.001;Z=3.940,P<0.001)。与未感染组相比, LTBI组和结核病组CD19+B细胞计数未见明显差异(Z=-1.223,P=0.221;Z=-1.447,P=0.148)。与未感染组相比,LTBI组和结核病组CD19+T细胞比例均未见明显差异(Z=-1.631,P=0.103;Z=-0.150,P=0.881)。具体见表2、3。
6. NK细胞:与对照组相比,NK细胞计数在未感染组、LTBI组和结核病组中均明显下降,差异有统计学意义(t=-4.451,P<0.001;t=-3.676,P=0.001;t=-3.945,P<0.001)。与未感染组相比,LTBI组和结核病组NK细胞计数未见明显差异(t=-0.613,P=0.541;t=-0.152,P=0.880)。与未感染组相比,结核病组NK细胞比例明显升高,差异有统计学意义(Z=-2.778,P=0.005);而LTBI组NK细胞比例未见明显差异(Z=-0.363,P=0.716)。具体见表2、3。
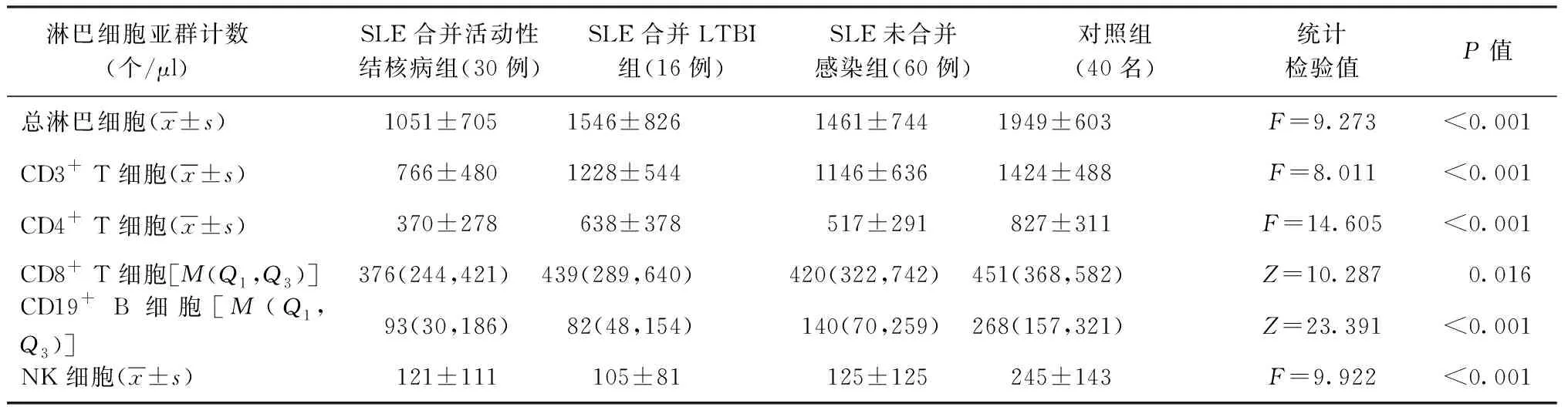
表2 外周血淋巴细胞亚群计数在系统性红斑狼疮组及对照组中的分布情况
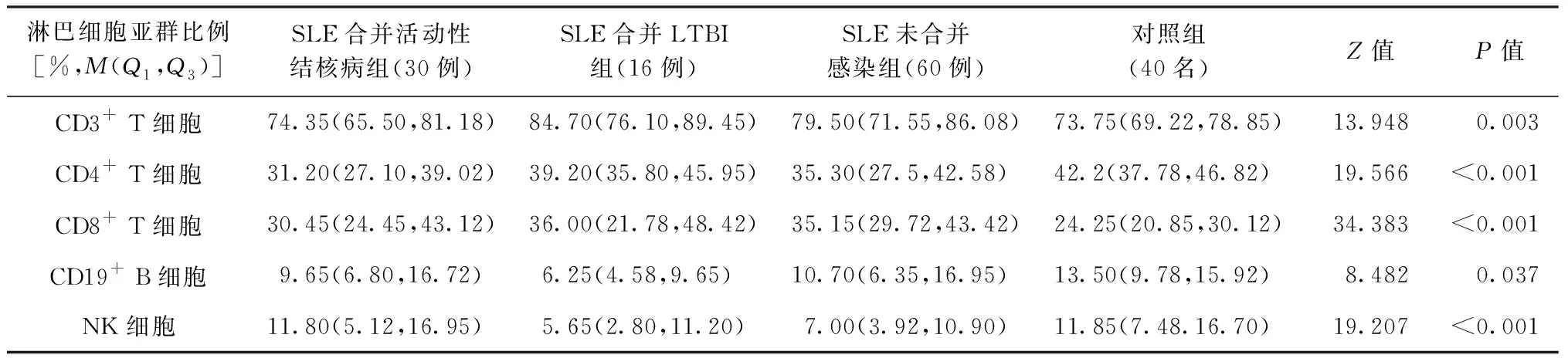
表3 外周血淋巴细胞亚群比例在系统性红斑狼疮组及对照组中的分布情况
讨 论
本研究对SLE合并结核感染患者的临床特征进行了分析,结果发现SLE合并活动性结核病患者中间质性肺炎发生的比例明显高于合并LTBI者及未合并感染者,可能由于间质性肺炎本身是SLE并发肺部结核感染的危险因素,但也不排除SLE原发病累及肺部后产生临床症状,需要做前瞻性研究进一步分析。肺部为人体的易感器官,其本身存在炎症尤其是免疫功能紊乱导致的炎症时,更容易并发结核感染。另外,本研究数据中3组SLE患者糖皮质激素累计使用剂量、免疫抑制剂疗程、补体水平、SLEDAI-2000评分均未存在明显差异,与国内外研究结果稍有不同。Ahmmed等[9]研究提示,SLEDAI-2000评分>12,总激素使用剂量>1000 mg是SLE患者合并结核感染的危险因素。国内类似研究则支持糖皮质激素日均使用剂量与活动性结核病的发生相关[10]。综合分析提示,长时间中大剂量糖皮质激素治疗较小剂量维持更容易诱发结核感染的发生。因此,临床医师应定期评估患者SLE病情,病情趋于稳定者应尽快予以激素减量至小剂量维持甚至停用。
笔者分析了研究对象外周血淋巴细胞亚群的特点,结果显示,除与健康对照组比较外,淋巴细胞亚群比例在3组SLE患者常无明显差异。3组SLE患者其总淋巴细胞、T细胞、B细胞、NK细胞计数均较健康正常人明显减少,与Lu等[11]研究结果一致。这提示,无论是否合并结核感染,SLE患者的免疫功能与健康人相比存在较大范围受损。与SLE未合并感染组淋巴细胞亚群计数及比例相比,SLE合并LTBI组大多无明显差异,提示淋巴细胞亚群结果仍不适宜作为LTBI筛选方法;而SLE合并活动性结核病组总淋巴细胞计数、CD4+T细胞计数、CD8+T细胞计数均明显下降。Lu等[11]在未经免疫抑制治疗的SLE患者中研究感染的风险时发现,SLE疾病本身可导致CD4+T细胞计数下降从而增加结核感染的风险。本研究中,SLE合并活动性结核病组与未合并感染组相比,激素累计使用剂量与免疫抑制剂疗程均无明显差异,提示无论免疫抑制治疗情况如何,外周血淋巴细胞亚群的异常更可能与SLE本身病情活动有关,与Lu等[11]结论一致。国内关于SLE合并结核感染后淋巴细胞亚群特点分析的研究较少。秦岭等[12]研究提示,CD4+T细胞绝对计数水平下降是SLE患者发生机会感染的高危因素。但也有研究把感染归因于糖皮质激素及免疫抑制剂的使用[13]。
此外,本研究结果还提示,SLE合并活动性结核病组CD8+T细胞计数较SLE未合并感染组下降程度明显,这在国内外类似研究中不多见。CD8+T细胞为细胞毒性T淋巴细胞,其特征是通过表达穿孔素和颗粒酶来杀伤靶细胞。而SLE患者外周血CD8+T细胞的效应功能往往降低,包括颗粒酶B和穿孔素活性减弱[14],这不但促进了自身免疫功能紊乱形成,还可解释SLE感染风险较一般人群增加[15]。Li等[16]对275例活动性结核病患者行淋巴细胞亚群分析发现,与对照组相比,CD8+T细胞计数亦有明显下降,且其水平呈正相关。在抗结核治疗4周后,CD8+T细胞计数明显增加,但仍低于对照组。该研究还进一步行多因素分析,发现年龄和血小板计数是CD8+T细胞计数下降的独立危险因素。
本研究存在一定的局限性:(1)研究为回顾性分析,收集的数据均来源于住院病例,可能存在一定的偏倚;(2)由于样本量所限,未能进一步行多因素回归分析。
综上所述,SLE合并结核感染部位仍以肺部为主,对其结核感染诊断方面仍面临巨大挑战。临床工作中,如发现SLE患者存在间质性肺炎,则应关注其合并结核感染的可能。另外,应监测患者淋巴细胞亚群,当发现其外周血T细胞计数下降,尤其是CD8+T细胞计数下降时,应考虑结核感染的可能性。
利益冲突所有作者均声明不存在利益冲突
作者贡献谢静仪:直接参与(酝酿和设计实验、实施研究、采集数据、分析/解释数据)、文章撰写(起草文章)、工作支持(统计分析);邹瑞丰:直接参与(实施研究、采集数据)、文章撰写(对文章的知识性内容作批评性审阅)、工作支持(指导、支持性贡献);陈玉兰:文章撰写(对文章的知识性内容作批评性审阅)、工作支持(指导、支持性贡献);陈永:直接参与(酝酿和设计实验、分析/解释数据)、文章撰写(对文章的知识性内容作批评性审阅)、工作支持(指导);刘冬舟:直接参与(酝酿和设计实验)、文章撰写(对文章的知识性内容作批评性审阅)、工作支持(获取研究经费、指导、支持性贡献);洪小平:直接参与(酝酿和设计实验、分析/解释数据)、文章撰写(对文章的知识性内容作批评性审阅)、工作支持(获取研究经费、指导、支持性贡献)

