重度鼾症患儿行等离子扁桃体腺样体切除术的效果及对生长发育情况影响
闫迎春 周口妇幼保健院耳鼻喉科,河南省周口市 466000
小儿鼾症属于一种较常见的睡眠呼吸紊乱性现象,如小儿因腺样体及扁桃体肥大而造成其上呼吸道异常堵塞,则易诱发鼾症[1]。传统扁桃体腺样体切除术出血风险较高且部分患儿术后会出现不同程度的应激反应;等离子扁桃体腺样体切除术属于一种微创性手术,术中出血风险较低[2]。基于此,本文针对重度鼾症患儿行等离子扁桃体腺样体切除术的效果及对患儿生长发育情况的影响展开分析,报道如下。
1 资料与方法
1.1 一般资料 回顾性选择本院2018年3月—2020年6月接收的76例重度鼾症患儿作为观察对象,将采用传统鼻内镜下扁桃体腺样体切除术的38例患儿纳入对照组,将采用等离子扁桃体腺样体切除术的38例患儿纳入观察组。对照组男18例,女20例;年龄3~6(4.17±0.73)岁;病程0.7~3(1.80±0.16)年。观察组男17例,女21例;年龄2~6(4.26±0.40)岁;病程0.5~3(1.69±0.32)年。两组一般资料无显著差异(P>0.05)。纳入标准:呼吸暂停低通气指数15~30次/h,夜间最低的血氧饱和度<80%,年龄<14岁,临床资料完整,家属及患儿无沟通障碍。排除标准:患有其他严重性疾病,扁桃体手术史,术前2周有呼吸系统疾病史者。
1.2 手术方法 两组患儿均行气管插管全麻。对照组行传统扁桃体腺样体切除术:气管插管沿扁桃体外侧按照自上而下的顺序切开舌腭弓游离缘及咽腭弓黏膜,对扁桃体包膜进行剥离后游离扁桃体,接着将扁桃体根部绞断,并给予双电极凝血。止血后在鼻内镜引导下刮除腺样体肿大组织,清除残余血块,确认患侧无残留腺样体组织且未出现活动性出血。术后适当采取抗感染措施。观察组行等离子扁桃体腺样体切除术:首先经口置入尺寸适宜的开口器,自鼻孔插入小号导尿管,从咽部、口腔内部引出,拉紧导尿管头部及尾部以牵拉软腭,充分暴露鼻咽部及肿大腺样体。接着在70°鼻内镜引导下,使用Renex70等离子刀头对肿大腺样体进行切除,切除过程中需保护咽鼓管圆枕,使后鼻孔充分暴露,并确认鼻咽部阻塞情况完全缓解,解开导尿管。同用等离子刀头对双侧肿大扁桃体进行切除,确认口咽部阻塞解除且无活动性出血现象。术毕涂抹适量生物蛋白胶原于创口表面。
1.3 观察指标 (1)对比两组手术相关指标。(2)呼吸功能指标:于术前、术后6个月结合多导睡眠图,测定患儿最低夜间血氧饱和度(LSaO2)、最长呼吸暂停时间(LAT)、氧减指数(ODI)水平。(3)术后应激反应指标:于术后1d提取静脉血清,采用化学发光法对其中性粒细胞计数(NEUT)、皮质醇水平、促肾上腺皮质激素(ACTH)水平进行测定。(4)于术前、术后6个月测量患儿的身高、体重水平。
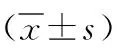
2 结果
2.1 两组手术相关指标对比 观察组术中出血量、手术时间、住院时间均显著优于对照组(P<0.05),见表1。

表1 两组手术相关指标对比
2.2 两组呼吸功能指标水平对比 术前两组LSaO2、LAT、ODI水平对比无显著差异(P>0.05);术后6个月,观察组LSaO2水平高于对照组,LAT、ODI水平低于对照组(P<0.05),见表2。

表2 两组呼吸功能指标水平对比
2.3 两组术后应激反应指标水平对比 术后1d,观察组NEUT、皮质醇水平低于对照组,ACTH水平高于对照组(P<0.05),见表3。

表3 两组术后应激反应指标水平对比
2.4 两组生长发育情况对比 两组患儿术前身高及体重数值对比无显著差异(P>0.05);术后6个月观察组身高、体重数值比对照组高(P<0.05),见表4。

表4 两组生长发育情况对比
3 讨论
由于重度鼾症患儿睡眠质量普遍较差,其睡眠过程中常伴随鼻塞、憋气、张口呼吸等症状,此类症状长久未解则易导致患儿心肺功能、神经系统功能均受到较大损害,继而出现发育迟缓、心脏疾病、颌面发育畸形等病症[3-4]。因此,及时开展重度鼾症治疗,对促进鼾症患儿生长发育有重要意义。临床针对鼾症主要采用扁桃体腺样体切除术治疗,其中传统扁桃体腺样体切除术易造成患儿创口周围正常组织受损,对患儿术后恢复产生一定的不利影响;等离子扁桃体腺样体切除术可解决传统手术分离局部粘连时引发的额外损伤,凝血效果较好[5-6]。
本文结果显示,术后6个月观察组患儿LSaO2水平高于对照组,LAT、ODI水平低于对照组,说明行等离子扁桃体腺样体切除术可改善重度鼾症患儿呼吸功能。观察组围手术期相关指标优于对照组,表明离子扁桃体腺样体切除术有效降低了术中出血量、手术时间及住院时间,与相关研究结果基本相符[7]。传统扁桃体腺样体切除术需切割患儿舌腭弓、咽腭弓黏膜,术中出血风险及术后感染率较高。等离子扁桃体腺样体切除术利用双电极射频来激发等离子体产生,有效裂解患儿咽部增生腺样体、扁桃体组织,使增生组织成功转换为相对分子量较小的物质,继而减少扁桃体、腺样体肿大症状对患儿上呼吸道功能的影响,改善患儿整体呼吸功能。本文结果显示,术后1d观察组NEUT、皮质醇水平低于对照组,ACTH水平高于对照组,说明等离子扁桃体腺样体切除术可减轻重度鼾症患儿术后应激反应。医源性创伤易导致患儿术后出现剧烈应激反应,同时可能导致患儿出现细胞免疫抑制的情况,易诱发大量炎性因子合成、释放,继而影响中性粒细胞表达。研究表明[2],皮质醇在预估机体应激反应程度方面有重要作用,皮质醇水平的变化对机体ACTH水平起到一定的负反馈调节作用,机体出现创伤时,其血清NEUT、皮质醇水平显著上升,ACTH水平明显降低。由于传统扁桃体腺样体切除术对患儿咽部黏膜纤毛上皮细胞的损伤程度较高,因此多数患儿术后会出现不同程度的医源性损伤,此类损伤极易诱发一系列应激反应。等离子扁桃体腺样体切除术术中操作温度可控制在40~70℃,此术式对患儿咽部周围正常组织细胞的热损伤较少,肿大组织切除精准度较高,可保证咽部黏膜细胞组织生理功能正常运作,术后发生应激反应的可能性较低。此外,等离子扁桃体腺样体切除术配合鼻内窥镜对患儿咽部肿大组织性状进行确认,手术视野较清晰;超声刀可迅速清除肿大组织。以上器械的协同运作可促进扁桃体及腺样体肿大情况得到快速缓解,进而减少术后出血量,降低患儿术后应激反应发生率。本文结果显示,术后6个月观察组的身高、体重高于对照组,说明等离子扁桃体腺样体切除术可有效改善重度鼾症患儿生长发育情况。由于扁桃体腺样体肿大患儿难以保证有效的深度睡眠,继而促使其大脑中枢持续分泌生长抑素,神经系统细胞组织无法正常生长,机体蛋白质合成代谢过程受阻,最终表现为患儿身高、体重增长迟缓。此外,患儿因呼吸系统功能出现异常,无法进行正常的有氧运动,会对患儿的体格发育产生较大的不利影响。等离子扁桃体腺样体切除术能够将电刺激与扁桃体、腺样体内部组织之间的电解液通过介质联结并形成等离子体区,局部肿大组织在此区域内可迅速被消融。由此,影响患儿呼吸的腺样体组织得到有效清除,患儿脑部低氧血状态解除,其呼吸肌运作环境得以净化,此过程能够为其生长发育所需要的骨骼、肌肉重建提供充分的营养支持,促进其体格发育,同时提升患儿的睡眠质量,阻断其大脑中枢生长抑素的分泌过程。
综上所述,应用等离子扁桃体腺样体切除术对重度鼾症患儿进行治疗,可显著改善其呼吸系统功能,并能够减轻患儿术后应激反应,促进患儿的生长发育。

