前列腺癌根治术后病理升级的预测模型
阚 霖 崔 军 宋永胜
1.中国医科大学附属盛京医院(辽宁 沈阳 110000);2.中国医科大学附属盛京医院(辽宁 沈阳 110000)
前列腺穿刺活检是明确前列腺癌诊断的最常用方法,其结果是治疗方案选择的最重要依据、很大程度上决定疾病转归。 2014 年国际泌尿病理协会提出的五级分组系统即ISUP 分组是目前公认的最佳病理分组方法[1]。
在对比了同一患者根治手术前后两次病理的ISUP分组后,很大一部分患者出现了病理升级现象即术后病理的ISUP 分组高于穿刺病理。 国外近些年的报告其比例从13%[2]到72.3%不等[3],国内为48.2%[4],这类患者因治疗不足而很难达到理想的生存预后[5]。
本文拟通过回顾性研究分析我院的现有资料,寻找病理升级的预测因素,通过构建列线图建立模型以预测这一现象。
一、方法
(一)诊断标准
我们收集了2015 年1 月至2020 年6 月期间就诊于中国医科大学附属盛京医院接受前列腺癌根治性切除术患者的临床资料共158 例。 纳入标准:前列腺癌患者同时拥有完整的临床资料、穿刺病理结果和根治术后病理结果。 排除标准:患者有放化疗等非手术治疗史或临床资料不完整。 经过筛选,142 例资料完整纳入建模集,验证组来自2020 年7 月至2021 年10 月于我院接受同样治疗患者的临床资料(n=42)。 纳入和排除过程详见图1。

图1 纳入与排除过程
(二)资料收集
收集的资料包括患者的年龄、身高、体重、血清总PSA、术前游离PSA、前列腺体积、术前MRI 的PI-RADS评分V2.0[6]、穿刺针数、阳性针数、穿刺病理和术后病理Gleason 评分。
通过计算获得另一部分自变量,包括BMI、PSAD、阳性针数占比、综合穿刺前影像学检查和病理来源得到术前TNM 分期[7]。 依据病理Gleason 评分进行穿刺病理和根治术后病理两次ISUP 分组[1]。研究中涉及的PI-RADS 评分V2. 0、TNM 分期和ISUP 分组均由两位副教授及以上级别的医师共同诊断确定。
研究的终点定义为是否病理升级即根治术后病理的ISUP 分组较穿刺病理的ISUP 分组是否升高。
(三)统计学方法
应用SPSS(22.0 版)、R 语言(4.0.1 版)软件进行数据统计分析。 统计过程均以双向P<0.05 定义为有统计学意义。
对于研究集和验证集,通过独立样本t检验、χ2检验以及独立样本Wilcoxon 秩和检验判断差异性。 在研究集中以(Akaike information criterion,AIC)为标准筛选预测因素。 对筛选出的连续变量计算截断值。绘制列线图输出预测模型。 在验证集中进行模型外部验证:以C 指数、Calibration 曲线、决策曲线分析评价模型的一致性、区分度和临床实用性。
二、结果
共142 名研究对象被纳入建模集,42 名研究对象纳入验证集。 他们的人口统计学、临床及病理特征及单因素分析详见表1 和表2。

表1 建模集的人口统计学、临床及病理特征并比较差异性(n=142)(续前页)

表1 建模集的人口统计学、临床及病理特征并比较差异性(n=142)

表2 验证集的人口统计学、临床及病理特征及单因素分析(n=42)(续前页)
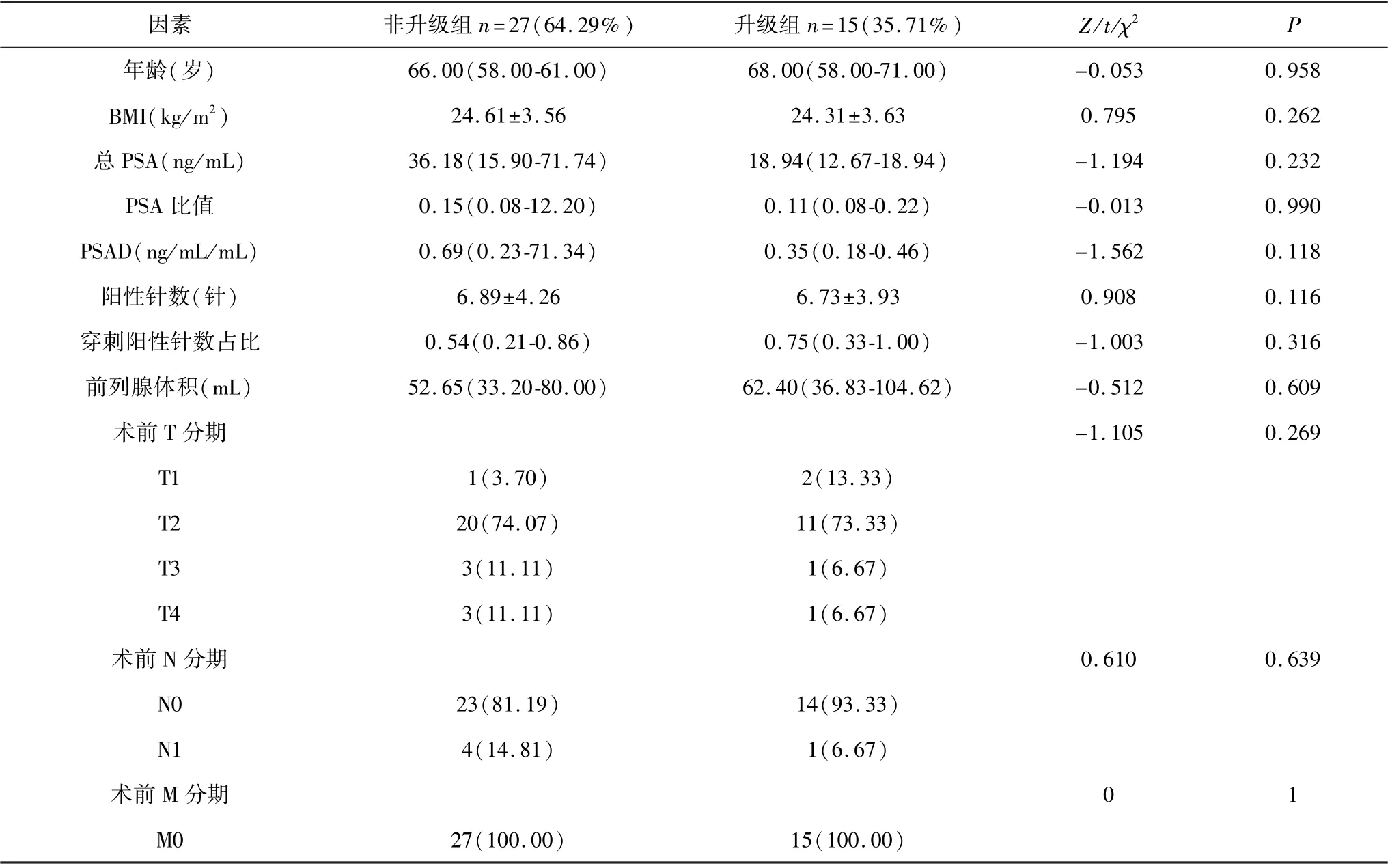
表2 验证集的人口统计学、临床及病理特征及单因素分析(n=42)
AIC 为标准筛选预测因素,得到的最佳AIC 为 -232.05,包括因素详见表3。

表3 根据AIC 筛选变量结果
对筛选出来的预测因子分别计算约登指数以寻求各个预测因子的界点,结果详见表4。

表4 根治术后ISUP 评分较穿刺病理升级的各个预测因子截止点
我们以PI-RADS 评分V2.0、BMI、穿刺ISUP 分级、阳性针数占比、PSAD 共五个因素构建列线图,详见图2。
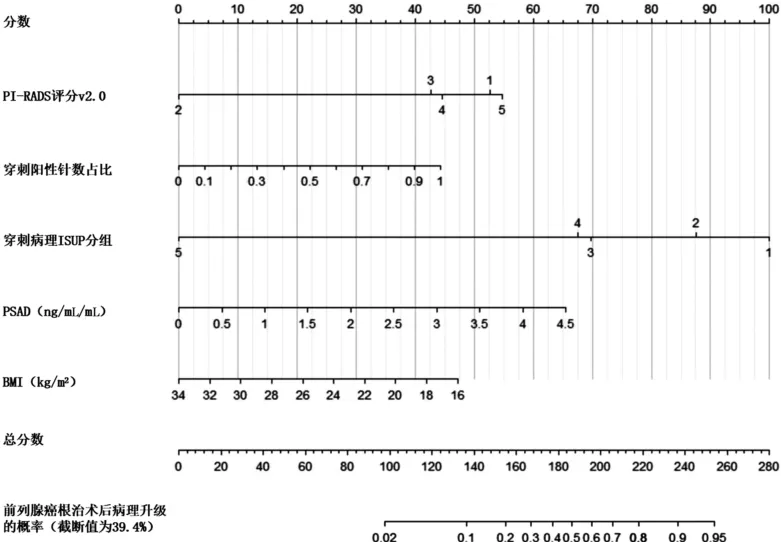
图2 列线图
一致性检验中本预测模型验证系的C 指数为0.818,这说明该模型预测能力良好,详见表5 和图3。

图3 建模集和验证集的ROC 曲线

表5 ROC 曲线下面积
验证集的Hosmer and Lemeshow 检验P=0. 562。使用本预测模型的截断值为39.4%,决策曲线分析提示本研究结果有临床获益。 详见图4 和图5。

图4 Calibration 曲线

图5 决策曲线
当预测模型得到的病理升级预测概率在30%~70%时,得到的升级概率往往低估了病理升级现象。
当计算得到的截断超过10%区间时,预测模型在临床决策中的净获益率大于0,使用本预测模型的截断值为39.4%,有临床获益。
为了更好的评估预测模型的预测效果,我们将建模系得到的预测模型与近几年发表的类似预测模型在考虑的因素方面进行对比,并对所有预测模型在本研究的42例验证集内重新计算C 指数并加以分析,详见表6。

表6 外部验证各个预测模型基本信息及各个模型在本验证集中重新计算的C 指数
四、讨论
基于ISUP 分组的穿刺病理结果不准确使得术前前列腺穿刺结果的价值大打折扣,我们针对这一现象以列线图的形式构建这一风险评估模型。 其中,建模系有39.5%、验证系有35.7%出现病理升级,这与国内外研究结果类似。
本研究发现PSAD 可以用来预测病理升级的风险,这与来自2020 年韩国的377 例回归性研究[12]结论类似。 区别在于界点不同,本次研究得到PSA 密度大于0.645ng/mL/g的人群更容易出现病理升级,国外队列PSA 密度界点为0.475ng/mL/g。 可能与纳入数量和测量方法的不同有关。
阳性针数占比从定义上间接反映了病变组织在整个前列腺外周带的占比。 我们在全部人群中得到的界点是0.56。 而Gholamreza Pourmand 等人的研究仅在少数人群中得到了阳性针数占比>0.6 更易升级[5],在剩余人群中均得到了阴性结论,这可能与研究纳入数量太少(52 例)导致的偏倚有关。
在MRI 对肿瘤侵袭力的评估方面,近几年临床医生更加关注PI-RADS 评分[6],特别是2016 年发表的第二版使评分标准应用更加广泛,来自韩国的Pham DM团队研究[10]构建的模型中包含了PI-RADS 评分V2.0 4-5 分这一因素。 这一预测因素的加入使得该模型的预测准确度从60.4%提升至65.7%。
我们研究得到的结论是BMI 低于24.91 是病理升级的危险因素,目前BMI 的研究较少,仅有Audenet F团队的3062 例回顾性研究提出BMI 越高,术后病理越易于升级[13],这可能与该研究针对的人群超重占比接近一半有关,该项研究在BMI 上的分布是非正态的,而我们的研究中无论是建模集还是验证集资料中的BMI均符合正态分布。 2017 年的一篇国内报告发现中国人的BMI 接近正态分布[14]。 从这个角度看,我们得到的结论更适合中国人。
低穿刺病理ISUP 分组本身也是病理升级的危险因素之一,这与欧洲[5]、美国[15]的相关研究结论一致。就主分区和次分区的Gleason 评分而言,当穿刺病理接近于0 时,根治术后病理高于穿刺病理评分的概率接近于100%,即低穿刺病理ISUP 分组容易发生病理升级。
在前列腺癌术后病理升级风险的评估方面,临床更常见的情况是医师依据某一孤立指标阈值如PSA 进行经验性判断,其带来的误差无疑巨大。 问题的解决依赖于列线图等综合预测工具构建的预测模型,特别是考虑指标易于获取的模型对于基层医疗机构意义更大。 在目前各大泌尿外科指南中,尚未存在某一模型获得公认。
我们把建模系得到的预测模型与类似研究得到的预测模型进行对比。 总体而言各个预测模型考虑的因素是类似的。 就预测效果而言:尽管国外研究的预测模型在各自的研究范围内的验证过程中表现良好,但其它研究直接在验证集中套用他们进行预测的效果并不理想。 我们预测模型在验证集中的C 指数为0.818,在目前预测模型中的准确度明显高于其他。 这说明本研究的预测模型更适于我国东北地区,就纳入的因素而言,考虑的五个因素并不复杂,均为绝大部分前列腺癌患者手术前可以获取的指标,既往的预测模型如2020 年Novak V[16]等人考虑了前列腺健康指数,这种指标在很多医疗机构中很难获取,无论预测效果有多大程度的提高,临床应用受限严重。

