救援性宫颈环扎术前中性粒细胞/淋巴细胞比值对潜在组织绒毛膜羊膜炎的预测价值
李 莉 潘 勉▲ 黄欣欣 张 钧 杨丹林
1.福建省妇幼保健院 福建医科大学妇儿临床医学院妇产科,福建福州 350001;2.福建省妇幼保健院 福建医科大学妇儿临床医学院保健部,福建福州 350001
宫颈机能不全表现为无痛性宫口扩张,羊膜囊膨出,无症状的羊膜内炎或羊膜内感染是其十分重要的原因之一。有研究报道对于未足月胎膜早破孕妇,宫颈机能不全孕妇其组织绒毛膜羊膜炎(histologic chorioamnionitis,HCA)及临床绒毛膜羊膜炎的发生率均较非宫颈机能不全孕妇高。Lee 等报道对于宫口扩张的宫颈机能不全的孕妇, 羊膜内炎症占81%,羊水微生物培养阳性占8%。羊膜内炎或羊膜内感染不仅是宫颈机能不全的病因,也是评估宫颈环扎手术预后的一个重要因素。
羊膜腔穿刺羊水微生物培养、炎症因子(白细胞、C 反应蛋白、白介素-6、中性粒细胞弹性蛋白酶)的检测,是羊膜腔微生物侵袭和羊膜内炎的诊断方法。由于该操作存在感染、胎膜后血肿、流产等风险,而且现有研究证明抗生素的使用可以使75%宫颈机能不全患者羊膜内感染或炎症得到控制,使其临床应用受到极大的限制。大多研究者致力于寻找孕妇外周血具有预测胎盘炎性病变的标志物,包括孕妇外周血白细胞总数、中性粒细胞总数、血小板与白细胞比值、C反应蛋白等。由于这些炎症标志物对胎盘炎症预测价值的报道差异较大,至今尚无明确的推荐。近年来,中性粒细胞/淋巴细胞比值(neutrophil to lymphocyte ratio,NLR)作为炎症标志物越来越受到重视,被用于早产、妊娠早期丢失的预测,因此,推测孕妇外周血NLR是救援性宫颈环扎术前预测胎盘炎症的标志物。
1 资料与方法
1.1 一般资料
回顾性分析2016年1月至2020年12月福建省妇幼保健院98 例行救援性宫颈环扎的早产孕妇临床资料, 根据分娩后胎盘的病理结果分为早产伴HCA组(63 例)和早产不伴HCA 组(35 例)。纳入标准:①单胎妊娠;②17 周至27周存活胎儿;③完整的羊膜;④宫颈扩张1~4 cm,宫颈外口可见胎膜,无子宫收缩。排除标准:①本次妊娠重复环扎;②宫颈环扎术后足月分娩;③胎儿发育异常;④入院时有阴道出血;⑤明确的临床绒毛膜羊膜炎。所有患者均提供了书面知情同意书,本研究经福建省妇幼保健院伦理审查委员会批准(编号:2019014)。
1.2 方法
所有患者入院采血后均接受预防性抗生素治疗,评估具备宫颈环扎手术适应证,均于入院48 h 内施行手术。麻醉方式为脊髓麻醉,手术方式:救援性宫颈环扎(McDonald 术式),使用2 号Ethibond (Ethicon,UK)在宫颈-阴道交界处用荷包缝合法缝合四个端口。术后继续预防感染治疗, 如果发生有规律的子宫收缩,可酌情使用宫缩抑制剂。孕妇于妊娠26~34 周给予地塞米松肌肉注射以促进胎儿肺部成熟。分娩后,从患者的胎盘、脐带和胎膜中获取组织样品,然后将组织样品包埋在石蜡中并切成薄片,进行HCA 的诊断。
1.3 观察指标及评价标准
收集98 例紧急宫颈环扎孕妇的基线资料, 分别记录两组孕妇宫颈环扎时的孕龄,术前外周血相关的炎症指标、宫颈分泌物微生物培养情况以及两组孕妇宫颈环扎术后胎膜早破孕龄、分娩孕龄、妊娠延长天数、剖宫产率、胎盘早剥发生率、脓毒血症发生率、新生儿体重、新生儿Apgar 评分、新生儿重症监护室入住天数等情况。
1.3.1 比较两组的基线资料 包括孕妇年龄、经产妇占比、既往不良孕产史(包括妊娠中期胎儿丢失、早期流产、早产)孕妇占比、宫腔镜手术史孕妇占比。
1.3.2 比较两组的妊娠结局相关情况 包括宫颈环扎孕龄、宫颈环扎术后胎膜早破孕龄、分娩孕龄、妊娠延长天数、剖宫产率、胎盘早剥发生率、脓毒血症发生率、新生儿体重、新生儿Apgar 评分、新生儿重症监护室(neonatal intensive care unit,NICU)入住天数。
1.3.3 比较两组的实验室指标 包括孕妇救援性宫颈环扎术前外周血白细胞数、中性粒细胞数、淋巴细胞数、C 反应蛋白、血小板/白细胞比值、NLR、宫颈微生物培养阳性率的情况。血细胞分析采集孕妇入院后外周静脉血2 ml 进行分析, 采用日本sysmexXN-3000全自动血细胞分析仪,其中白细胞总数、中性粒细胞总数、淋巴细胞数均采用核酸荧光染色的原理进行测定,血小板计数采用电阻抗法。C 反应蛋白的检测则采用C 反应蛋白测定试剂盒(免疫散射比浊法)。无菌棉签取孕妇宫颈管分泌物进行细菌培养鉴定和药敏实验,细菌鉴定采用VITEK Compact 全自动微生物鉴定及药敏分析系统Biomerieux 进行药敏试验。
1.3.4 ROC 曲线分析 绘制ROC 曲线, 约登指数确定截断值, 评估NLR 对急性宫颈机能不全伴组织学绒毛膜羊膜炎的预测价值。按截断值分组,比较两组的孕周延长天数。
1.4 统计学方法
2 结果
2.1 早产伴HCA 组及早产不伴HCA 组临床资料和妊娠结局的比较
两组孕妇的基线资料比较, 差异无统计学意义(P>0.05)。早产伴HCA 组的胎膜早破孕龄、分娩孕龄低于早产不伴HCA 组,妊娠延长天数短于早产不伴HCA 组,剖宫产率、新生儿体重低于早产不伴HCA 组,差异有统计学意义(P<0.05),其他妊娠结局相关指标两组比较,差异无统计学意义(P>0.05)(表1)。
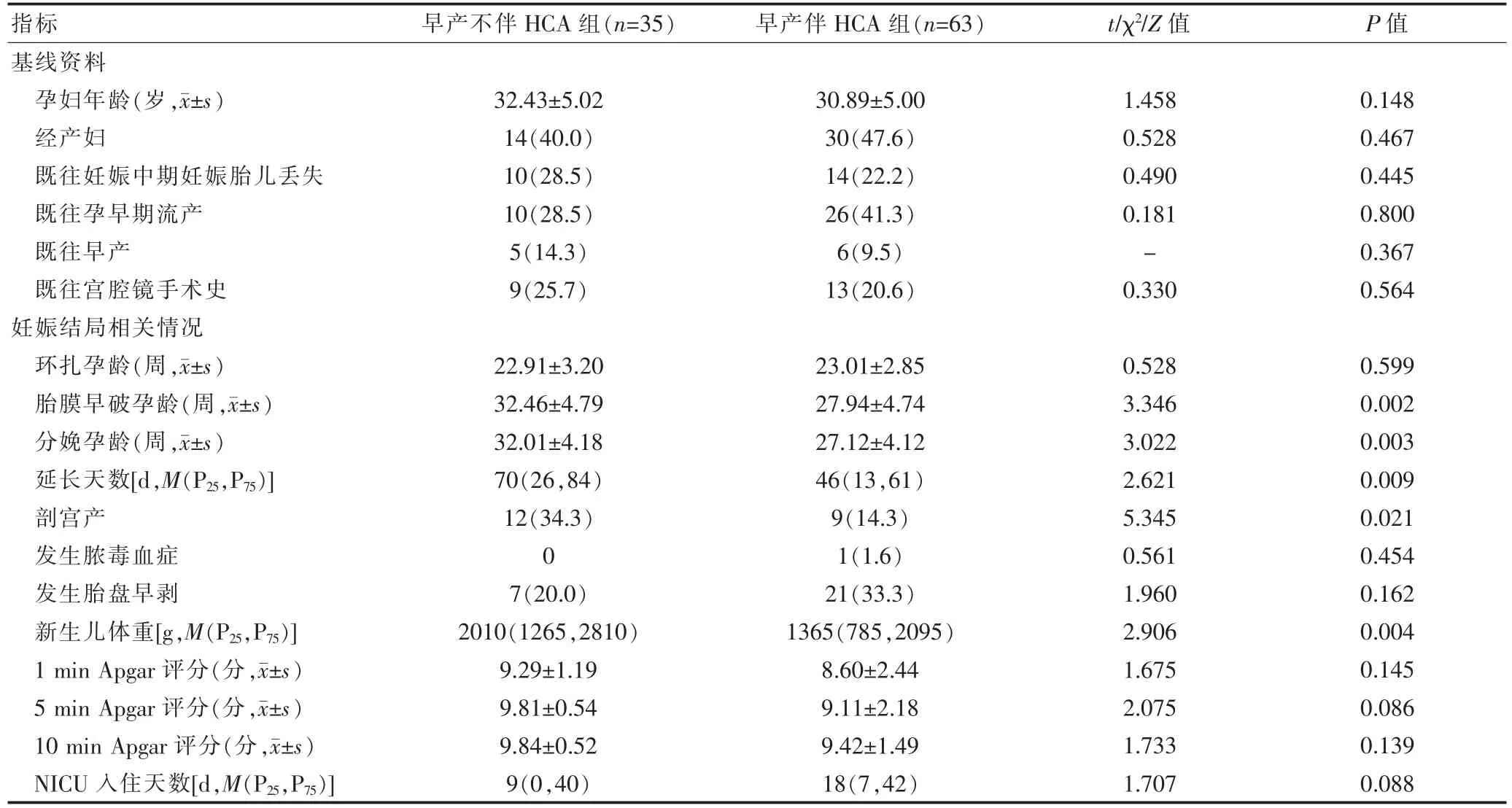
表1 早产伴HCA 组及早产不伴HCA 组的临床资料和妊娠结局比较[n(%)]
2.2 早产伴HCA 组及早产不伴HCA 组实验室指标的比较
早产伴HCA 组的外周血NLR、 宫颈微生物培养阳性率高于早产不伴HCA 组,差异有统计学意义(P<0.05);两组的白细胞总数、中性粒细胞总数、淋巴细胞数、C 反应蛋白、血小板/白细胞数比较,差异无统计学意义(P>0.05)(表2)。
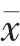
表2 早产伴HCA 组及早产不伴HCA 组实验室指标的比较(±s)
2.3 NLR 预测HCA 的ROC 曲线分析
ROC 曲线分析显示,NLR 的AUC 为0.726(P<0.05),最佳截断值为5.61,预测HCA 的灵敏度、特异度、阳性预测值、 阴性预测值分别为69.84%,57.78%,83.02%和42.22%(图1)。
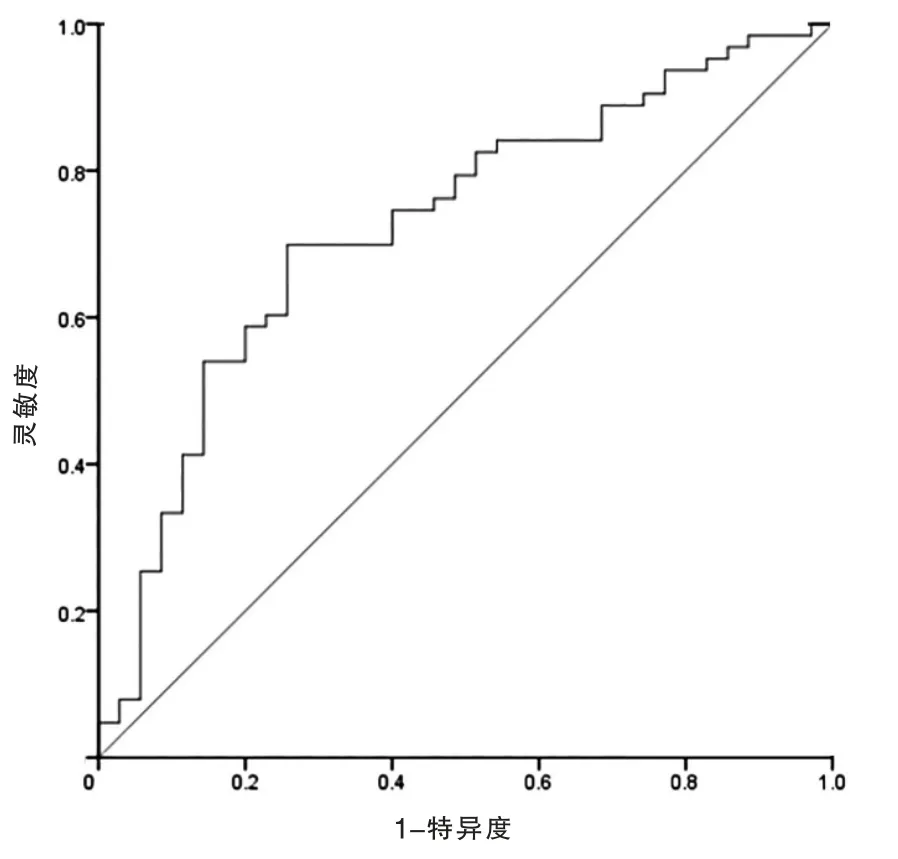
图1 NLR 预测HCA 的ROC 曲线分析
2.4 不同NLR 水平患者孕周延长天数的Kaplan-Meier 分析
按照NLR 的截断值分组,Kaplan-Meier 生存分析显示,NLR≥5.61 组宫颈环扎术后妊娠延长天数中位数为53 d,NLR<5.61 组的宫颈环扎术后妊娠延长天数中位数为63 d,差异有统计学意义(χ=3.952,P=0.047)(图2)。

图2 不同NLR 水平患者孕周延长天数的累计生存曲线分析
3 讨论
急性宫颈机能不全是指妊娠中期进行宫颈检查时发现宫颈口扩张(通常<5 cm),羊膜脱至宫颈外口或超过宫颈外口,羊膜囊内可见胎儿或脐带组织。急性宫颈机能不全往往伴随羊膜内炎或羊膜内微生物感染。据报道宫颈机能不全合并绒毛膜羊膜炎的孕妇占75%~80%, 本研究98 例孕妇合并HCA 的孕妇占64.3%。
急性宫颈机能不全孕妇合并绒毛膜羊膜炎,胎盘部位募集的炎症细胞通过释放细胞因子等炎性介质,导致胎膜脆性增加、前列腺素释放等病理改变,与救援性宫颈环扎术后未足月胎膜早破、早产等不良妊娠结局有关,严重影响新生儿的预后。本研究结果显示,早产伴HCA 组宫颈环扎术后发生胎膜早破的孕龄早于非HCA 组,早产伴HCA 组分娩的平均孕龄低于早产不伴HCA 组, 宫颈环扎术后平均延长的妊娠天数短于不伴HCA 组(P<0.05)。Diago 等的研究同样发现对羊膜囊膨出的急性宫颈机能不全孕妇施行救援性宫颈环扎术,伴有羊膜内炎的孕妇术后妊娠延长天数较无羊膜内感染孕妇明显缩短(4 d vs.84 d),与本研究的结果一致。本研究HCA 组宫颈微生物培养阳性率高于非HCA 组(P<0.05),提示宫颈局部微生物的定植可能通过上行宫腔感染,参与绒毛膜羊膜炎的发生。
HCA 需分娩后胎盘组织病理学证实, 而临床绒毛膜羊膜炎的诊断主要根据临床症状和实验室指标。当急性宫颈机能不全孕妇合并亚临床绒毛膜羊膜炎时,往往无症状,临床很难识别。救援性宫颈环扎术前羊膜腔穿刺,羊水微生物培养或炎症因子的检测有助于明确合并宫内感染的孕妇。目前文献报道救援性宫颈环扎术前羊膜腔穿刺术主要用于羊膜囊明显突出,宫口扩张较大的孕妇,一方面可以明确是否存在羊膜内感染或羊膜内炎,一方面有利于降低突出羊膜囊的压力。由于羊膜腔穿刺可能出现的流产、早产、羊膜后血肿等风险,使其临床应用受到较大的限制,寻找无创性孕妇外周血炎性标志物预测潜在的胎盘炎症一直是研究热点。孕妇外周血NLR 是一种新的炎症指标,体现中性粒细胞与淋巴细胞所介导的免疫反应的失衡, 是评估机体炎症细胞激活及炎性反应的状态。NLR 的高低可评估机体炎症状态的高低,生理情况下NLR 应小于5, 在严重感染或系统炎症状态下,NLR 水平可高于6。NLR 水平越高,代表机体炎症反应越剧烈。Gezer 等发现孕妇外周血NLR 是晚期自发性早产(孕34~36周)的预测因子,NLR 界值为6.2 时其ROC 曲线AUC 为0.711,其预测早产的灵敏度和特异度分别为65.1%和62.5%。Kim 等通过多因素logistic 回归分析发现,NLR 是除了孕酮、β 人绒毛膜促性腺激素、雌二醇等之外的独立预测早期流产的标志物,当NLR>5.72 时,早期流产概率增加。Qiu等研究发现妊娠晚期母体血清NLR 水平可以作为胎盘炎症的标志物。
本研究也发现早产伴HCA 组入院时孕妇外周血NLR 高于不伴HCA 组,差异有统计学意义(P<0.05)。对NLR 进行ROC 曲线分析,发现NLR 的AUC 是0.726(P<0.05), 约登指数确定其最佳截断值为5.61,NLR预测绒毛膜羊膜炎的灵敏度为69.84%, 特异度为57.78%。Kim 等的回顾性研究与本研究的结果基本一致,他们的研究提示伴有胎盘炎性病变的早产孕妇外周血NLR 明显高于不伴有胎盘炎症早产孕妇外周血NLR 值,NLR 的受试者工作曲线下面积为0.798(95%CI:0.756~0.841),NLR 截断值为6.48,其预测胎盘炎性病变的灵敏度71.4%,特异度77.9%,阳性预测值80.7%,阴性预测值67.8%。Cho 等的研究也有类似的结果, 研究发现未足月胎膜早破伴HCA 孕妇外周血NLR 值为6.2, 明显高于不伴HCA 孕妇的NLR 值4.7(P<0.05)。而且,新生儿外周血NLR 水平亦与胎盘炎性病变有关,Singareddy 等报道妊娠期暴露于胎盘炎症的孕妇其新生儿出生第1 天外周血NLR 有明显的升高。
本研究通过生存曲线分析发现,宫颈环扎术前孕妇外周血NLR 数值越高, 宫颈环扎术后妊娠延长的天数越短。NLR≥5.61 时,救援性宫颈环扎术后延长的妊娠天数中位数为53 d,而NLR<5.61 组术后延长的妊娠天数为63 d。因此,孕妇外周血NLR 数值不仅反映潜在的胎盘炎症,还与救援性宫颈环扎术后孕周的延长有关。
本研究的优点是发现NLR 是预测急性宫颈机能不全孕妇合并HCA 的外周血炎性标志物, 并且与救援性宫颈环扎术后妊娠延长的天数有关。但NLR 作为胎盘炎症的预测因子,其正常参考值范围,目前国内外尚无推荐; 而且由于本研究纳入的样本量有限,研究结果存在局限性。日后的研究可以收集更大的样本量进一步验证NLR 对急性宫颈机能不全孕妇合并胎盘炎症的预测价值,或与其他炎症因子联合的预测价值。

