当归六黄汤辨证加减治疗桥本甲状腺炎的效果及对患者中医证候和炎症反应的影响
丁静贤,曹立平
(常州市武进中医医院内分泌科,江苏 常州 213100)
桥本甲状腺炎(HT)是内分泌科的常见病,属于慢性自身免疫性疾病。多数HT 患者在首次确诊时甲状腺功能均正常,但随着病情的发展,可出现甲状腺结节、甲状腺肿大,少数患者甚至可发展为甲状腺癌[1]。HT 的发生与遗传、免疫、环境等因素有关,近年来其发病率不断上升。相关的调查资料显示,HT的发病率高达21.34%,已成为威胁人类健康的重大疾病[2]。西医常采用甲状腺激素、糖皮质激素等治疗HT,但疗效欠佳,且患者用药后出现的不良反应较多。近年来随着中医学对HT 研究的不断深入,中医药已成为临床上治疗HT 的重要手段。中医学认为,HT的病因主要为血瘀、痰凝、浊气、气滞,治疗时应注重活血化瘀、清热化痰、健脾益气[3]。当归六黄汤为清热剂,首载于《兰室秘藏》中。本文主要是探讨用当归六黄汤辨证加减治疗HT 的效果及对患者中医证候和炎症反应的影响。
1 资料与方法
1.1 一般资料
选择我院2019 年1 月至2021 年7 月收治的HT患者180 例作为观察对象。采用随机数表法将其分为两组,其中常模组和中西医组中各有患者90 例。在常模组中,有男38 例,女52 例;其年龄为25 ~70岁,平均年龄为(46.25±5.13)岁;其病程为1 ~5年,平均病程为(1.92±0.41)年;其体质指数为18 ~29,平均体质指数为(23.29±1.75);甲状腺肿大程度:Ⅰ度17 例,Ⅱ度48 例,Ⅲ度25 例;中医辨证分型:风热痰凝型39 例,气滞痰凝型51 例。在中西医组中,有男40 例,女50 例;其年龄为22 ~67 岁,平均年龄为(46.38±5.11)岁;其病程为1 ~5 年,平均病程为(1.85±0.38)年;其体质指数为19 ~28,平均体质指数为(23.35±1.86);甲状腺肿大程度:Ⅰ度13 例,Ⅱ度51 例,Ⅲ度26例;中医辨证分型:风热痰凝型36 例,气滞痰凝型54 例。两组患者的一般资料相比,差异无统计学意义(P>0.05)。
1.2 诊断标准
HT 的西医诊断标准:符合《中国甲状腺疾病诊治指南——甲状腺炎》[4]中的诊断标准:甲状腺肿大、韧性增强,尤其是伴峡部椎体叶肿大;血清甲状腺过氧化物酶抗体(TPOAb)、甲状腺球蛋白抗体(TgAb)均呈阳性。HT 的中医辨证分型标准:符合《中医病证诊断疗效标准》[5]中关于风热痰凝、气滞痰凝型HT 的诊断标准:1)风热痰凝型HT:局部结块疼痛,伴头痛,恶寒发热,咽干,口渴;苔薄黄,脉滑数或浮数;2)气滞痰凝型HT:肿块坚实,稍作胀,重压感疼痛,常反射至后枕部,或喉间梗塞感,痰多;苔薄腻,脉弦滑。
1.3 纳入及排除标准
病例的纳入标准:年龄为20 ~70 岁;符合上述诊断标准;语言功能、认知功能均正常;对治疗的依从性好,能配合完成本研究;对本研究表示知情同意。病例的排除标准:需行手术治疗;处于妊娠期或哺乳期;合并有其他免疫系统疾病;对本研究中所用的药物过敏;患有甲状腺恶性肿瘤;甲状腺肿大压迫邻近器官。
1.4 方法
常模组患者口服左甲状腺素钠片(商品名:雷替斯;生产厂家:Berlin-Chemie AG;批准文号:进口药品注册号H20160235)治疗,初始剂量为12.5 μg/d,之后根据患者的病情逐渐增加药量,控制在25 ~150 μg/d之间。中西医组患者在此基础上加用当归六黄汤辨证加减治疗。当归六黄汤的组方是:制黄芪60 g,白花蛇舌草30 g,熟地黄、生地黄各20 g,淫羊藿、半枝莲、浙贝母、肉桂各18 g,制乳香、制没药各16 g,酒当归、夏枯草各15 g,黄连、黄芩各10 g,炒栀子、黄柏各8 g。辨证加减:风热痰凝型HT 患者加昆布、牛蒡子、连翘、羌活、防风各6 g,荆芥、升麻、海藻各5 g ;气滞痰凝型HT 患者加香附、陈皮各12 g,芍药、川芎、柴胡、制甘草各10 g。水煎取汁300 mL(1 剂),1 剂/d,分早晚2 次温服。两组患者均连续治疗12 周。
1.5 疗效判定标准与观察指标
比较两组患者的临床疗效及治疗前后的中医证候积分。分别于治疗前后对患者的颈部结块疼痛/ 颈前压迫感、红肿灼热/ 痰湿内蕴、恶寒发热/ 胸闷胁胀进行评估,按照无、轻度、中度、重度分别计0 分、1 分、2 分、3 分。中医证候积分减分率=(治疗前的中医证候积分- 治疗后的中医证候积分)/ 治疗前的中医证候积分×100%。用痊愈、显效、有效、无效三个等级评估两组患者的临床疗效。痊愈:治疗后患者的症状、体征消失或基本消失,中医证候积分减分率>90%。显效:治疗后患者的症状、体征明显改善,中医证候积分减分率为70% ~90%。有效:治疗后患者的症状、体征有所改善,中医证候积分减分率为30% ~69%。无效:治疗后患者的症状、体征无改善,中医证候积分减分率<30%。总有效率=(痊愈例数+显效例数+ 有效例数)/ 总例数×100%。比较两组患者治疗前后血清炎性因子的水平及甲状腺功能指标。炎性因子包括γ- 干扰素(IFN-γ)、白细胞介素-6(IL-6)、白细胞介素-23(IL-23)、白细胞介素-17A(IL-17A)和肿瘤坏死因子-α(TNF-α),甲状腺功能指标包括TPOAb、TgAb。上述指标的检测方法是:采集患者的空腹静脉血4 mL,经离心处理后分离出血清,采用酶联免疫吸附法测定血清中IFN-γ、IL-6、IL-23、IL-17A、TNF-α、TPOAb 及TgAb 的 水 平。比较两组患者治疗期间不良反应的发生率。
1.6 统计学方法
用SPSS 22.0 软件处理本研究中的数据,计数资料用%表示,计量资料用均数±标准差(±s)表示,分别用χ²、t检验,P<0.05 表示差异有统计学意义。
2 结果
2.1 两组患者临床疗效的比较
中西医组患者治疗的总有效率高于常模组患者,差异有统计学意义(P<0.05)。详见表1。
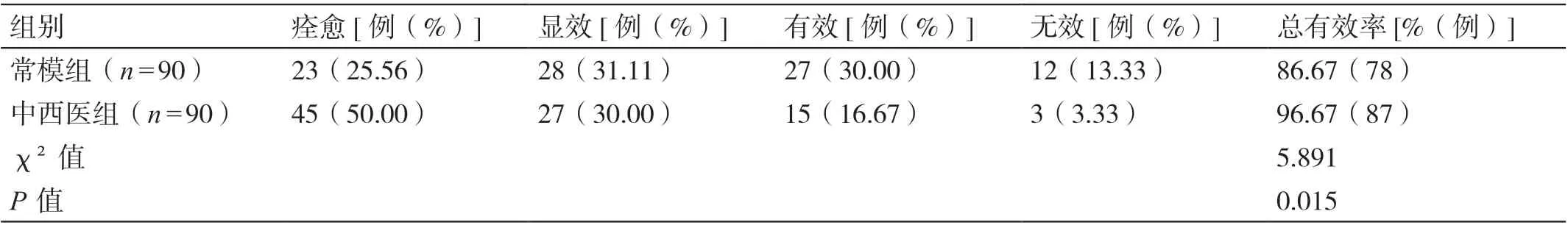
表1 两组患者临床疗效的比较
2.2 两组患者治疗前后中医证候积分的比较
治疗前,两组患者的各项中医证候积分相比,差异无统计学意义(P>0.05)。治疗后,两组患者的颈部结块疼痛/ 颈前压迫感积分、红肿灼热/ 痰湿内蕴积分、恶寒发热/ 胸闷胁胀积分均低于治疗前,且中西医组患者的各项中医证候积分均低于常模组患者,差异有统计学意义(P<0.05)。详见表2。
表2 两组患者治疗前后中医证候积分的比较(分,± s)

表2 两组患者治疗前后中医证候积分的比较(分,± s)
注:a 与本组治疗前比较,P <0.05。
组别 颈部结块疼痛/颈前压迫感 红肿灼热/痰湿内蕴 恶寒发热/胸闷胁胀治疗前 治疗后 治疗前 治疗后 治疗前 治疗后常模组(n=90) 2.15±0.37 1.61±0.29a 2.21±0.37 1.67±0.26a 2.06±0.34 1.52±0.24a中西医组(n=90) 2.10±0.40 1.13±0.21a 2.18±0.41 1.15±0.12a 2.10±0.40 1.04±0.17a t 值 0.871 12.718 0.515 17.227 0.723 15.483 P 值 0.385 <0.001 0.607 <0.001 0.471 <0.001
2.3 两组患者治疗前后血清炎性因子水平的比较
治疗前,两组患者血清IFN-γ、IL-6、IL-23、IL-17A、TNF-α 的水平相比,差异无统计学意义(P>0.05)。治疗后,两组患者血清IFN-γ、IL-6、IL-23、IL-17A、TNF-α 的水平均低于治疗前,且中西医组患者上述血清炎性因子的水平均低于常模组患者,差异有统计学意义(P<0.05)。详见表3。
表3 两组患者治疗前后血清炎性因子水平的比较(分,± s)

表3 两组患者治疗前后血清炎性因子水平的比较(分,± s)
注:a 与本组治疗前比较,P <0.05。
组别 IFN-γ(ng/L) IL-6(pg/mL) IL-23(pg/mL) IL-17A(pg/mL) TNF-α(ng/mL)治疗前 治疗后 治疗前 治疗后 治疗前 治疗后 治疗前 治疗后 治疗前 治疗后常模组(n=90) 9.78±1.27 8.37±1.03a 1.56±0.19 1.32±0.14a 4.85±0.52 1.57±0.41a 0.76±0.08 0.58±0.07a 2.24±0.25 1.64±0.15a中西医组(n=90) 9.74±1.35 7.71±0.92a 1.61±0.22 1.18±0.10a 4.78±0.47 1.22±0.16a 0.75±0.09 0.41±0.06a 2.23±0.27 1.32±0.12a t 值 0.205 4.534 1.632 7.720 0.947 7.544 0.788 17.493 0.258 15.804 P 值 0.838 <0.001 0.105 <0.001 0.345 <0.001 0.432 <0.001 0.797 <0.001
2.4 两组患者治疗前后甲状腺功能指标的比较
治疗前,两组患者血清TPOAb、TgAb 的水平相比,差异无统计学意义(P>0.05)。治疗后,两组患者血清TPOAb、TgAb 的水平均低于治疗前,且中西医组患者血清TPOAb、TgAb 的水平均低于常模组患者,差异有统计学意义(P<0.05)。详见表4。
表4 两组患者治疗前后甲状腺功能指标的比较(U/mL,± s)

表4 两组患者治疗前后甲状腺功能指标的比较(U/mL,± s)
注:a 与本组治疗前比较,P <0.05。
组别 TPOAb TgAb治疗前 治疗后 治疗前 治疗后常模组(n=90) 100.75±8.97 82.45±8.20a 70.95±6.75 44.37±5.42a中西医组(n=90) 101.21±9.02 45.13±7.34a 71.22±6.18 22.04±3.05a t 值 0.343 32.171 0.280 34.062 P 值 0.732 <0.001 0.780 <0.001
2.5 两组患者治疗期间不良反应发生率的比较
两组患者治疗期间不良反应的发生率相比,差异无统计学意义(P>0.05)。详见表5。

表5 两组患者治疗期间不良反应发生率的比较
3 讨论
HT 的病因、病机复杂,目前其公认的病机为免疫功能障碍[6]。免疫功能运行的基础是T 淋巴细胞分泌不同的淋巴细胞,并执行不同的免疫功能。辅助性T 细胞(Th)是调节机体特异性免疫应答的基础,分为Th1和Th2两个亚群。Th1、Th2分别以调节细胞免疫、体液免疫为主。当机体发生生理、病理改变时,Th1可产生IFN-γ、TNF-α 等,迅速启动机体的特异性免疫系统。当抗原或病原体得到控制后,Th2可产生IL-4、IL-10 等,阻止免疫介导。Th1、Th2中的任一因子失控均可导致病理性改变,并诱发相关疾病。研究发现,在HT 的发病过程中,Th1所介导的细胞免疫发挥着重要作用[7]。TPOAb、TgAb 是反映甲状腺功能的重要指标,在HT 患者体内的含量普遍偏高。TPOAb 与TgAb 结合后可抑制甲状腺过氧化物酶(TPO)的活性,破坏甲状腺的功能[8-9]。现阶段西医针对HT 的治疗以降低TPOAb、TgAb 为主,常用的药物为左甲状腺素钠片。此药可降低TPOAb、TgAb的水平,并具有一定的免疫调节作用。祖国医学将HT 归属于“瘿瘤”“瘿痈”等范畴,我国古代中医典籍中有关于本病较为详细的描述。例如,《太平圣惠方》中记载:“夫瘿气咽喉肿塞者,由人忧恚之气在于胸膈……致咽喉肿塞也。”《外科正宗》中说:“夫人生瘿瘤之症……乃五脏瘀血、浊气、痰滞而成。”HT 的病机为气虚、痰瘀互结,而脾肾阳虚为气虚的基础。脾为后天之本,脾气虚弱则水谷精微无以运化,日久化湿生痰,气滞、痰凝、血瘀聚于颈前,发为本病[10-11]。故治疗HT 应以益气健脾、活血化瘀、清热化痰为基本原则。本研究的结果显示,治疗后中西医组患者的临床疗效、中医证候积分、血清炎性因子的水平和甲状腺功能指标均优于常模组患者,两组患者治疗期间不良反应的发生率相近。提示用当归六黄汤辨证加减治疗HT 的疗效确切,安全可靠。在本方中,制黄芪可健脾益气,白花蛇舌草可清热利湿,熟地黄可滋阴补血,生地黄可养阴生津、清热凉血,淫羊藿可祛风湿、补肾阳,半枝莲可活血化瘀、清热解毒,浙贝母可消痈散结、清热化痰,肉桂可补火助阳,制乳香可行气活血、消肿止痛,制没药可活血化瘀、消肿生肌,酒当归可活血化瘀,夏枯草可清热解毒、消肿散结,黄连、黄芩可清热解毒,炒栀子可清热利湿、消肿止痛,黄柏可滋阴降火、清热燥湿。诸药配伍,共奏益气健脾、活血化瘀、清热化痰之效,契合本病的病机和治疗原则。现代药理学研究显示,当归中的免疫活性多糖可促进B 淋巴细胞的增殖,改善T 淋巴细胞的水平,增强机体的免疫功能;黄芩、黄连可提升淋巴细胞的增殖反应及巨噬细胞的活性,增强机体的免疫功能;制没药、制乳香具有镇痛、抗炎等作用[12-13]。此外,中药配伍注重平衡,多不会引起不良反应,安全性较高。
综上所述,用当归六黄汤辨证加减治疗HT 能改善患者甲状腺的功能,减轻其机体的炎症反应及中医证候,且治疗的安全性较高,是一种安全、有效的治疗方案。

