锥光束乳腺CT平扫对数字乳腺X线摄影漏诊病灶的检出效能探讨
杨芸晓,于湛,许歌
郑州大学第一附属医院 放射科,河南 郑州 450052
引言
我国女性具有致密型乳腺占比高、乳腺癌发病早、筛查普及率低等特点,有研究表明,早期发现并及时治疗乳腺癌,其5年生存率可达70%[1-3]。数字乳腺X线摄影(Digital Mammography,DM)是常用的临床筛查及诊断方法,但对致密型乳腺、近胸壁病变等显示不佳[4-5]。锥光束乳腺CT(Cone-Beam Breast Computed Tomography,CBBCT)作为一种新型乳腺检查技术,能够全方位采集影像信息,实现乳腺组织的精确三维成像。研究表明CBBCT增强检查较DM诊断效能明显提高,且CBBCT增强较CBBCT平扫诊断效能更高,与乳腺增强磁共振相近[6-8]。同时,有研究表明,CBBCT检查舒适度明显高于DM检查[9]。目前,国内外对CBBCT增强整体诊断效能讨论较多[6-11],但尚缺乏CBBCT平扫对DM不确定病变的相关探讨。本文旨在探讨CBBCT平扫对DM无法诊断及漏诊病灶的检出效能。
1 材料与方法
1.1 一般资料
本研究回顾性分析2020年10月至2021年2月同时接受CBBCT平扫和DM检查的患者,患者均为女性且行病理检查,共75例,年龄27~78岁,平均(46.8±9.6)岁。患者主诉均为发现乳房肿块。纳入标准:经DM检查后诊断为乳腺影像报告和数据系统(Breast Imaging Reporting and Data System,BI-RADS)分类(0类:评估未完成,需要进一步的影像学评估和/或与既往影像学检查相比较;1类:阴性;2类:良性;3类:可能良性,恶性可能≤2%;4类:可疑恶性,其中4a恶性可能较低、4b中度恶性可能、4c更进一步怀疑恶性;5类:高度提示恶性)为0类的患者,以及经DM检查后漏诊但行病理检查后确定病变的患者。最后入组20例患者,累计25个病灶。本研究通过了郑州大学第一附属医院伦理委员会批准(2020-KY-508)。CBBCT对标准乳房进行单次扫描的剂量为5.8 mGy,美国食品药品管理局对于筛查用DM剂量的规定为单个乳房总剂量不超过6 mGy,对于诊断用DM检查的剂量在合理范围内没有上限[12]。目前对CBBCT剂量尚未有明确规定。
1.2 检测方法
1.2.1 DM检查
采用GE公司生产的Senographe 2000D数字化X线检查仪,每例患者的乳腺均行标准头尾位(Craniocaudal,CC)及内外斜位(Mediolateral Oblique,MLO)投照。
1.2.2 CBBCT平扫检查
采用科宁(天津)医疗设备有限公司的CBBCT设备KBCT-1000,患者取俯卧位,被检侧乳房自然悬垂于检查床的扫描孔内。被检侧的手臂紧贴身体,另一侧手臂弯曲置于头部上方,头偏向对侧;分别采集X线管0°和90°时的2幅定位投影图像。管电压恒定为49 kVp,确定患者体位良好后计算最佳管电流,管电流范围为50~200 mA。单圈扫描成像,双乳交替进行。
1.3 图像分析
由2名放射科医师在知晓患者主诉情况但不知病理结果情况下对图像进行分析,有分歧时以高年资医师结果为准。由于CBBCT尚未有相关诊断标准,故参考美国放射学会提供的BI-RADS标准来描述征象[13]。绘制受试者工作特征(Receiver Operating Characteristic,ROC)曲线,利用曲线下面积(Area Under Curve,AUC)评估CBBCT平扫诊断效能。
1.4 统计学分析
AUC在0.7~0.9表示诊断准确性中等,AUC>0.9表示诊断准确性较高。以BI-RADS分类4a类为截断点计算其诊断灵敏度。
2 结果
基于DM图像将25例乳腺分类:a型0例,b型0例,c型20例(80%),d型5例(20%)。经DM检查后诊断为BI-RADS分类0类以及经DM检查后漏诊但行病理后确定病变的25个病灶,行CBBCT平扫后的影像学诊断结果如表1所示,根据纤维腺体组织所占的比例将乳腺分为a(乳腺内几乎全是乳房组织)、b(乳腺内散在的纤维腺体密度影)、c(乳腺组织不均匀致密,可能会遮蔽小肿块)、d(乳腺组织极其致密)4型,25个病灶中20个病灶位于c型乳腺,5个病灶位于d型乳腺。恶性病灶共12例,其中以浸润性导管癌为主,共9例,2例为导管原位癌,1例为浸润性小叶癌;良性病灶共13例,以乳腺纤维腺瘤为主,共9例,其余包括肉芽肿性小叶炎1例、腺病1例、导管内乳头状瘤2例。在被CBBCT平扫诊断为BI-RADS分类4类及5类的13个病灶中,11个病灶被病例证实为恶性,2例为假阳性(图1);在被CBBCT平扫诊断为BI-RADS分类2类及3类的12个病灶中仅1个病灶(图2)表现为假阴性。
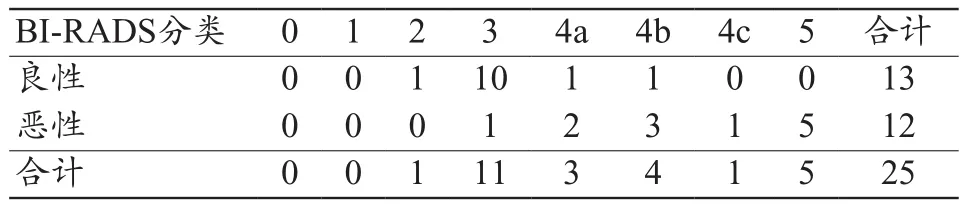
表1 CBBCT平扫对DM未检出病灶诊断情况(n)
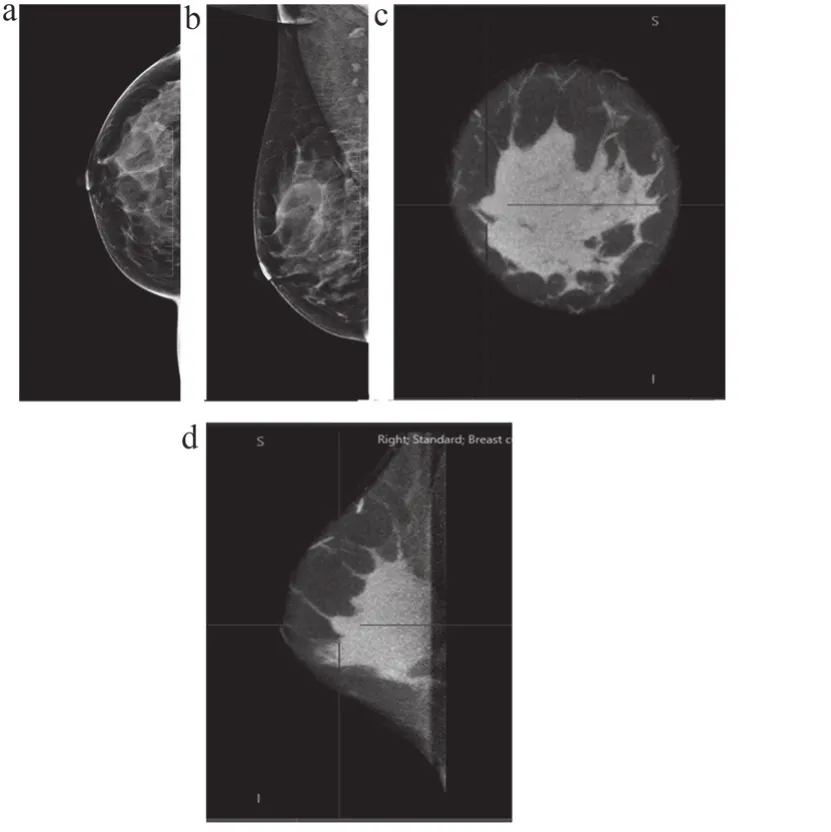
图1 典型病例1影像图
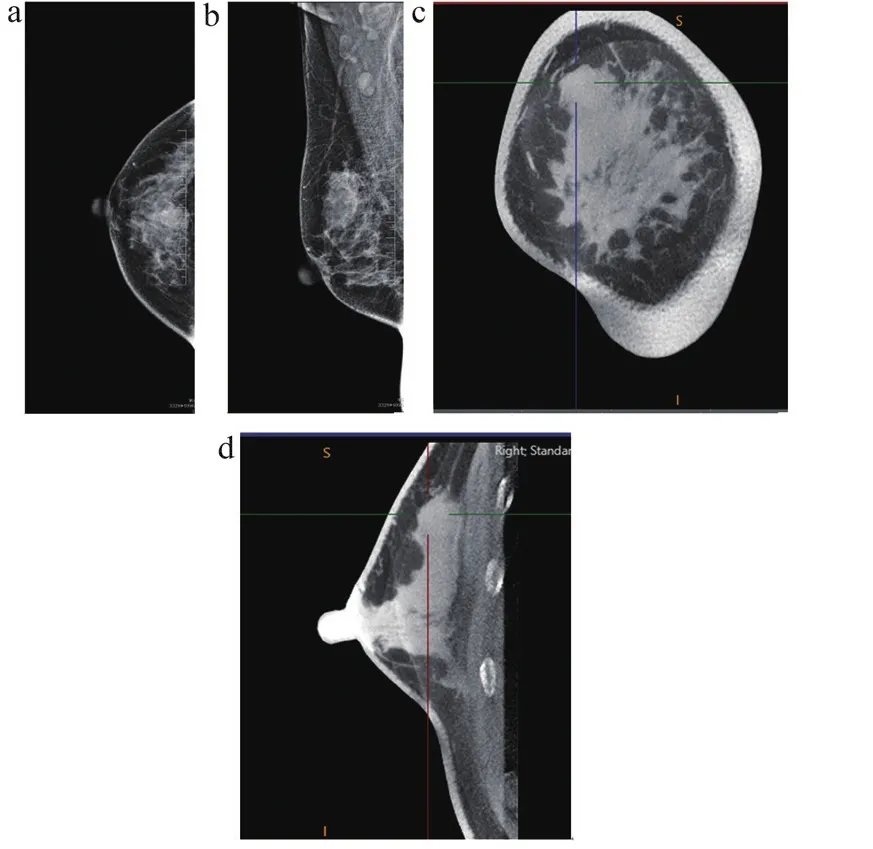
图2 典型病例2影像图
将25个病灶乳腺的CBBCT平扫诊断结果与其病理结果比较,Kappa=0.76,具有较高一致性。绘制ROC曲线(图 3),该 AUC 值为 0.92(95%CI:0.865~0.976),诊断准确性较高。以BI-RADS 4a为截断点,CBBCT诊断的灵敏度、特异度及约登指数分别为84.62%、91.67%、0.763。
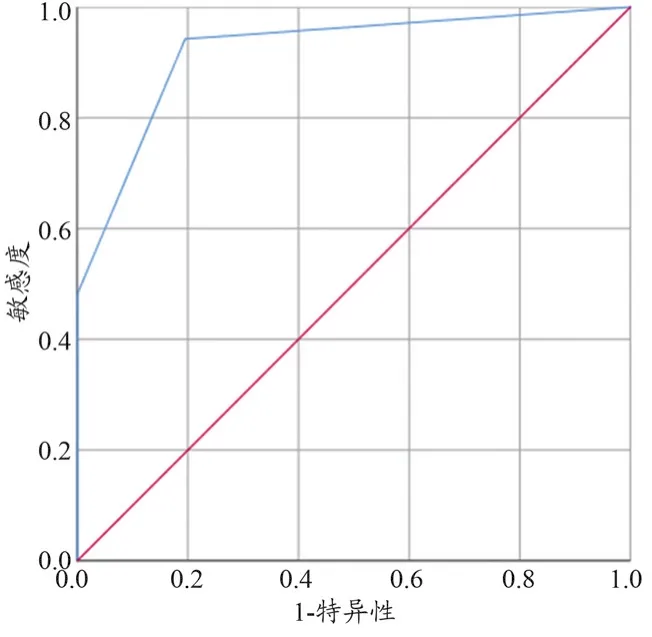
图3 CBBCT平扫检查ROC曲线
3 讨论与结论
本实验为回顾性研究,CBBCT平扫分别将两例乳房置入扫描野中,无须压迫乳房,舒适度高于DM,虽然DM被广泛应用于临床乳腺癌筛查及诊断,但其本质为2D成像,仍存在一定的局限性,如对乳房的挤压、腺体组织的重叠和在致密型腺体中乳腺癌检出率低等[14-16],因此,提高致密型腺体的病灶检出率具有重要意义。在本组病例中,未被DM检出的25个病灶里20个位于c型乳腺,5个位于d型乳腺;由此可以看出,DM主要对致密型腺体诊断存在较高漏诊现象,与Maskarinec等[1]报道相符。
本研究病例中假阴性病灶经病理证实为浸润性小叶癌。该浸润性小叶癌肿瘤细胞呈隐匿的方式浸润乳腺间质和脂肪组织,仅有轻微促结缔组织反应,伴轻微的背景结构破坏,介于其特殊生长方式,CBBCT平扫未见明显恶性征象。剩余11例恶性病灶中,9例为浸润性癌非特殊类型病例,DM均表示为未见明显异常、局限性不对称致密或结构扭曲,在CBBCT平扫上表现为密度增高的肿块影或明显毛刺状腺体改变,密度增高被认为是瘤体中癌细胞数量多、排列紧密所致;不对称致密影可能是由于癌周有严重炎症反应,掩盖了肿块影,或癌周缺少增生纤维组织包绕,使病变缺乏明确境界;结构扭曲主要是由于宿主组织对恶性肿瘤的反应性纤维组织增生,它导致乳腺实质结构,包括导管、腺泡周围纤维组织和韧带等失去正常走行方向,局部发生扭曲、走行紊乱,或表现为毛刺状阴影,从一点向四周放射,但在中心点未发现有明显肿块。2例导管原位癌DM均表现为未见明显异常征象,导管原位癌受累管腔周围间质可见促结缔组织增生、慢性炎症细胞浸润和血管增生,促结缔组织增生可能非常显著,以至于触诊可发现异常,但其肿瘤性上皮细胞局限于乳腺导管-小叶系统内,未突破基底膜,当形成中心性坏死时可在DM表现为钙化形成[9]。因此当导管原位癌未产生坏死时则无钙化表现,对于无钙化表现的导管原位癌DM检出率依乳腺纤维腺体类型不同而有所不同,发生在致密型及不均匀致密型乳腺中的病变检出率较低[17]。在25个经CBBCT平扫检出的病灶中,存在2例假阳性,经病理证实1例为导管内乳头状瘤,1例为纤维腺瘤,因存在肿块边缘遮蔽而被误诊。
在本组病例中,可以观察到CBBCT平扫对经DM检查后诊断为BI-RADS分类0类以及经DM检查漏诊的病灶具有良好的诊断效能。DM未检出病变的主要原因是由于致密的乳腺实质、组织重叠等因素造成影像学上不明显的病变而导致能见度差。同时,DM在检查过程中需要挤压乳腺,会推移病变位置,使病变被腺体组织遮蔽,造成组织叠加,而组织叠加是平面成像方法不可避免的,DM乳腺密度的识别可能受到周围结构的干扰[9],造成诊断困难。相比之下,CBBCT平扫采用断层成像技术,实现了3D成像,可以在3个特定的平面(矢状面、轴向面和冠状面)多角度地观察乳腺病变,直观地观察乳房的内部结构,减少了重叠乳腺组织的干扰,改善了病变的影像学表现,使其病灶更容易识别,从而能快速准确地发现病变、评估病变,因此CBBCT平扫得以检出DM分类为0类或漏诊的病灶。
虽然CBBCT平扫对病灶检出优于DM,但CBBCT平扫对腋窝淋巴结评价存在一定局限,且仍有一些乳腺病变不能在CBBCT平扫图像上确定。在进行CBBCT检查时,乳房为自然下垂,腺体向四周扩散,表现为松散状态,会改善某些恶性肿块部分,使肿块边缘光滑可见可能导致误诊,出现假良性诊断。
综上所述,CBBCT平扫在评估DM不能检出的病灶方面具有明显优势,在临床发现乳腺病变而DM未见检出或无法诊断时,可选择CBBCT平扫。但本研究未涉及CBBCT增强扫描,关于其对乳腺病变的研究,未来还需进行进一步的研究。

