全髋关节置换术治疗成人髋关节发育不良骨缺损的疗效
唐晓波,王 健,董佩龙,卞为伟,王海荣
髋关节发育不良(DDH)是一种临床常见的髋关节疾病,发展到晚期将出现髋部严重疼痛和关节功能障碍,一般采用全髋关节置换术(THA)[1-2]治疗。但此类患者普遍存在髋臼外上方部分骨缺损等髋臼形态异常,而且股骨头由于长期处于脱位或半脱位状态,髋臼骨缺乏应力刺激使髋臼周围骨量减少,导致THA治疗髋臼骨缺损的臼杯松动率较高,特别对于骨水泥型臼杯,其中远期松动率高达40%[3]。Crowe分型Ⅱ、Ⅲ 型的DDH患者因真臼发育较差,外侧壁常有缺损,与Crowe Ⅳ 型全脱位患者相比,出现疼痛症状往往较早且更严重。目前常用的重建髋臼缺损方法有采用Jumbo杯、定制三翼假体、3D打印技术个性化填充等[4-5]。除部分患者可按标准方法在真臼部位重建髋臼、置入假体外,大部分患者均需采用结构性自体植骨、假臼重建或旋转中心内移等治疗方法,但何种方法重建髋臼更佳尚有争议。2017年6月~2020年1月,我院采用THA治疗42例成人DDH骨缺损患者,术中行生物型髋臼杯联合髋臼外上方结构性植骨,疗效满意,报道如下。
1 材料与方法
1.1 病例资料本组42例(42髋),临床均表现为严重的髋关节疼痛以及功能障碍。髋臼指数为 28°~42°(34.6°±2.1°)。按照Crowe分型将患者分为Crowe Ⅲ 型组(25例)和Crowe Ⅳ 型组(17例)。① Crowe Ⅲ 型组:男6例,女19例,年龄34~59(44.6±6.5)岁。左髋16例,右髋9例。病程 1~3年。② Crowe Ⅳ 型组:男2例,女15例,年龄41~61(48.3±5.3)岁。左髋6例,右髋11例。病程1~4年。两组术前一般资料比较差异无统计学意义(P>0.05)。手术均由同一团队医师完成。
1.2 术前准备完善相关检查:摄完整骨盆正位X线片、双侧髋关节正位及侧位X线片、患侧股骨近端正位及侧位X线片,行髋关节CT检查,行双下肢血管超声检查,详细评估髋臼缺损程度、股骨头情况。
1.3 手术方法全身麻醉。患者侧卧位,患侧朝上,在耻骨与骶骨处放置固定垫以利于术中定位。采取髋关节后外侧切口,即经髋关节囊后部显露髋关节。切除挛缩的髋关节囊及假臼周围的骨赘,切断股骨颈。从最小号磨锉开始逐渐磨锉加深髋臼,保持髋臼外展40°~45°、前倾10°~20°。根据髋臼前后壁骨量确定最后磨锉大小。根据髋臼缺损的大小及位置情况,将术中截取的髂骨进行修整,制备与髋臼缺损部位相匹配的移植骨块。选取血运情况较好部分,彻底清除硬化骨和软骨,保持植骨块的骨小梁方向与承重力线方向一致。在缺损部位放置植骨块后用2枚克氏针临时固定,调整髋臼与试模深度匹配情况,确认深度适宜后打入松质骨螺钉固定植骨块,螺钉方向与植骨面垂直。最后根据股骨髓腔锉尺寸选择股骨假体,试模、复位股骨头、检查髋关节稳定性。根据试模选择合适颈长的股骨头并安装,复位髋关节,再次检查确认髋关节稳定性满意。冲洗切口,放置1根引流管,逐层缝合并包扎。
1.4 术后处理患者返回病房后,需将三角气垫放置于两腿之间预防髋关节脱位。常规给予头孢呋辛预防感染,皮下注射低分子肝素钙 4 100 U预防深静脉血栓。术后48 h拔除引流管。术后负重时间根据宿主骨覆盖率及有无术中股骨骨折决定:① 对于宿主骨覆盖率≥70%且无股骨骨折者,拔除引流管后即可下地负重行走。② 对于宿主骨覆盖率70%且无股骨骨折者,术后6周开始部分负重,并在助行器辅助下离床活动,并根据耐受情况逐渐完全负重[6]。③ 对于股骨骨折者,术后定期摄X线片复查,根据骨折愈合情况决定完全负重行走时间。患者卧床期间可行患肢肌肉等长收缩运动、髋关节被动活动、足踝及膝关节主动活动。
1.5 观察指标及疗效评价① 手术情况:手术时间,术中出血量,术后引流量,髋臼杯及股骨头直径,术中股骨骨折发生情况。② 临床疗效评价指标:髋关节Harris评分,双下肢长度差,并发症发生情况,拄拐及负重情况。③ 影像学指标:髋关节旋转中心高度(股骨头中心至双侧泪滴下缘连线的垂直距离),髋关节旋转中心水平距离(股骨头中心至髂坐线的垂直距离),髋臼杯覆盖率,宿主骨覆盖率及植骨块覆盖率(依据Maruyama et al[3]的方法评估),髋臼杯外展角及前倾角。
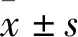
2 结果
患者均获得随访,时间1~2年。
2.1 两组手术情况比较见表1。① 髋臼杯直径:Crowe Ⅲ 型组明显大于Crowe Ⅳ 型组(P<0.05)。② 手术时间、术中出血量、术后引流量:Crowe Ⅲ 型组均明显短(少)于Crowe Ⅳ 型组(P<0.01)。③ 股骨头直径:两组比较差异无统计学意义(P>0.05)。④ 术中股骨骨折发生情况:Crowe Ⅲ 型组发生13例,Crowe Ⅳ 型组发生14例,两组27例经复位后骨折对位对线良好,关节面平整,均达解剖复位。
2.2 两组临床疗效比较见表2。① 双下肢长度差:术后6个月,两组均明显小于术前(P<0.05);Crowe Ⅲ 型组明显小于Crowe Ⅳ 型组(P<0.05)。② Harris评分:末次随访时,两组均明显高于术前(P<0.05);Crowe Ⅲ 型组明显高于Crowe Ⅳ 型组(P<0.05)。③ 并发症发生情况:术后两组均未发生假体脱位等并发症;局部感染两组各发生1例;过敏反应Crowe Ⅲ 型组发生1例、Crowe Ⅳ 型组发生2例;并发症发生率两组比较差异无统计学意义(P>0.05)。④ 拄拐及负重情况:Crowe Ⅲ 型组中12例术后拔除引流管后即可下地拄拐负重行走,末次随访时24例可完全负重行走,1例拄拐行走;Crowe Ⅳ 型组中3例术后拔除引流管后即可下地拄拐负重行走,末次随访时13例可完全负重行走,4例拄拐行走。除5例拄拐患者外,其余37例末次随访时行走步态基本无异常。
2.3 两组影像学指标比较两组髋臼杯均安放于真臼或接近真臼,髋臼杯覆盖率均为100%,无高旋转中心位置安放者,无需行翻修术者。① 髋关节旋转中心高度、髋关节旋转中心水平距离:见表3。术后3 d,两组均明显低于术前(P<0.05);Crowe Ⅲ 型组明显低于Crowe Ⅳ 型组(P<0.05)。② 宿主骨覆盖率及植骨块覆盖率:Crowe Ⅲ 型组分别为71%~88%(80.5%±4.6%)、16%~43% (32.9%±6.9%);Crowe Ⅳ 型组分别为61%~81% (70.1%±6.6%)、13%~34%(25.1%±4.1%);上述2项指标Crowe Ⅲ 型组均明显高于Crowe Ⅳ 型组(P<0.001)。③ 髋臼杯外展角及前倾角:Crowe Ⅲ 型组分别为7°~33° (23.6°±6.1°)、4°~10°(6.4°±1.9°);Crowe Ⅳ 型组分别为9°~27° (22.8°±4.1°)、3°~10° (6.4°±2.1°);上述2项指标两组比较差异均无统计学意义(P>0.05)。
2.4 两组典型病例见图1~4。
3 讨论
3.1 THA治疗DDH的疗效本研究采用THA治疗DDH,两组术后6个月的双下肢长度差和末次随访时Harris评分均明显优于术前(P<0.05),说明患者术后髋关节功能得到较大程度改善。两组髋臼杯均安放于真臼或接近真臼,髋臼杯覆盖率均为100%,无高旋转中心位置安放者,无需行翻修术者。术后3 d两组髋关节旋转中心高度、髋关节旋转中心水平距离均明显低于术前(P<0.05),说明采用髋臼外上方结构性植骨可使髋臼杯获得较为满意的位置。若髋臼杯位置不良不但容易发生早期松动,而且也易导致髋关节脱位[3,7]。髋关节旋转中心对维持整个髋部的生物力学平衡具有重要作用。正常情况下旋转中心位于髋臼的解剖中心,当行THA时将臼杯安放于真臼或接近真臼位置时,重建髋关节的解剖中心有助于恢复髋关节的生物力学平衡,进而对其远期生存率有重要影响,也有助于提升患者术后的生存质量[8]。现有研究[9-10]报道THA治疗DDH的效果,多未区分Crowe分型进行探讨。因此,本研究按照Crowe分型详细论述了THA的疗效,以期为循证医学探究提供一定依据。各项指标Crowe Ⅲ 型组均明显优于Crowe Ⅳ 型组(P<0.05)。
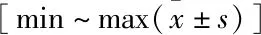
表1 两组手术情况比较
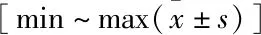
表2 两组手术前后双下肢长度差、Harris评分比较
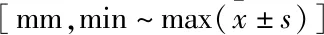
表3 两组手术前后髋关节旋转中心高度、髋关节旋转中心水平距离比较

图1 患者,女,59岁,左侧DDH骨缺损,Crowe Ⅲ 型,采用THA治疗,术中使用结构性植骨 A.术前骨盆X线片,显示左侧股骨头向上移位,达股骨头垂直高度的79%;B.术后3 d 骨盆X线片,显示假体在位,结构性植骨块位置良好,内固定螺钉在位;C.术后6个月骨盆X线片,显示假体在位,结构性植骨块位置良好,内固定螺钉在位;D.术后1年骨盆X线片,显示假体在位,结构性植骨块位置良好,内固定螺钉在位,未见明显松动;E.术后2年骨盆及双下肢全长X线片,显示假体在位,结构性植骨块位置良好,内固定螺钉在位,未见明显松动,双下肢力线良好 图2 患者,男,58岁,左侧DDH骨缺损,Crowe Ⅲ 型,采用THA治疗,术中使用结构性植骨 A.术前骨盆X线片,显示左侧股骨头向上移位,达股骨头垂直高度的82%;B.术后3 d 骨盆及双下肢全长X线片,显示假体在位,结构性植骨块位置良好,内固定螺钉在位,未见明显松动,双下肢力线良好 图3 患者,女,43岁,右侧5年前行THA治疗,左侧DDH骨缺损,Crowe Ⅳ 型,采用THA治疗,术中使用结构性植骨 A.术前骨盆X线片,左侧股骨头向上移位,达股骨头垂直高度的117%;B.术后3 d 骨盆X线片,显示假体在位,结构性植骨块位置良好,内固定螺钉在位;C.术后6个月骨盆X线片,显示假体在位,结构性植骨块位置良好,内固定螺钉在位;D.术后1年骨盆X线片,显示假体在位,结构性植骨块位置良好,内固定螺钉在位;E.术后2年X线片,显示假体在位,结构性植骨块位置良好,内固定螺钉在位 图4 患者,女,52岁,右侧DDH骨缺损,Crowe Ⅳ 型,采用THA治疗,术中使用结构性植骨 A.术前骨盆X线片,右侧股骨头向上移位,达股骨头垂直高度的109%;B.术后3 d 骨盆X线片,显示假体在位,结构性植骨块位置良好,内固定螺钉在位;C.术后6个月骨盆X线片,显示假体在位,结构性植骨块位置良好,内固定螺钉在位;D.术后1年骨盆X线片,显示假体在位,结构性植骨块位置良好,内固定螺钉在位,未见明显松动;E.术后2年骨盆及双下肢全长X线片,显示假体在位,结构性植骨块位置良好,内固定螺钉在位,未见明显松动,双下肢力线良好
3.2 术中注意事项Crowe Ⅲ、Ⅳ 型DDH患者因真臼壁完整度不够,髋臼缘发育欠佳,导致真臼对髋臼假体的宿主骨覆盖率下降,有效骨性支持较少,使髋臼假体缺乏稳定性。目前关于髋臼杯宿主骨的最佳覆盖率尚无定论,较多学者认为髋臼杯宿主骨覆盖率应>70%[11-12]。移植骨块越小,移植骨块覆盖率越高,越有利于血管化,移植骨与宿主骨越容易融合。因为当髋臼杯外上方结构性植骨承担负荷>30%时,随着时间延长,移植骨可被再吸收而坍塌,导致髋臼杯松动。为增加臼杯覆盖率,我们采取了以下措施:① 在植骨前彻底去除瘢痕组织及硬化骨,打磨骨面直至渗血,以促进植骨与宿主骨的愈合;② 利用小号髋臼工具反复修整植骨块,增加植骨与骨床的匹配情况。随访结果较为满意,未发现假体松动情况。
综上所述,采用THA治疗成人DDH骨缺损,术中行生物型髋臼杯联合髋臼外上方结构性植骨,移植骨块可与髂骨逐渐融合并完成重建,可获得满意的临床疗效和影像学结果,且Crowe Ⅲ 型较Crowe Ⅳ 型的治疗效果更好。

