老年人心血管疾病合并神经精神疾病多重用药风险防控专家共识Δ
中华医学会临床药学分会
我国是世界上60周岁以上老年人口最多的国家,预计在未来20年仍将继续快速增长,2026年60岁以上老年人口将达3.04亿,2039年将达4亿,老龄化已经成为重大的社会问题[1]。老年人常同时患有多种慢性疾病。在我国,42%的老年人同时患有两种及以上疾病[2]。多病共患的老年人,由于本身病理生理学的改变,更易发生药物不良反应。同时,我国老年人治疗中常多药合用,平均用药9.1种,多者达36种;50%的老年人同时服用3种药物,25%服用4~6种药物,这显著增加了药物不良反应、不良药物相互作用的发生率,甚至可能导致更严重的后果[2]。在共患病中,心血管系统疾病合并神经精神疾病是老年人最为常见,也是涉及多重用药最多的疾病组合之一。
老年患者潜在不适当用药是指使用此类药物的潜在不良风险可能超过预期获益,可以导致老年人用药不良反应发生率、再次入院率升高和相关医疗成本增加。而采用科学的标准对老年患者的潜在不适当用药加以评估,可以早期发现潜在不适当用药风险,防范不良事件的发生,并指导临床更合理地用药。目前许多国家和地区均制定了老年人潜在不适当用药评估标准,但每个标准各有侧重,其地域局限性、标准差异性、覆盖面差异及循证证据的缺乏非常明显(美国Beers标准除外),并且均未涉及老年人多病共患情形下潜在不适当用药的情况,以及药物相互作用的风险管控[3]。2022年6月,中华医学会临床药学分会发布了《2型糖尿病合并慢性肾病患者多重用药安全中国专家共识》[4]。而本《老年人心血管疾病合并神经精神疾病多重用药风险防控专家共识》将主要关注心血管疾病合并神经精神疾病状态下老年人的潜在不适当用药风险,借鉴国外评估工具,利用循证的方法,完善我国老年人心血管疾病合并神经精神疾病状态下潜在不适当用药的评估标准,并针对相关联合用药风险和用药相关问题给出相应的建议,进一步积极推广于临床实践,将有助于提高老年人安全用药水平,降低心血管疾病合并神经精神疾病老年患者的不良临床结局。
1 共识制定过程
1.1 共识的制定标准
本共识的制定基于牛津循证医学分级系统,并且符合2011年美国医学研究所发布的关于临床实践指南的推荐。
1.2 老年人心血管疾病合并神经精神疾病状态下潜在不适当用药目录形成
本共识根据2017版中国老年人潜在不适当用药判断标准和美国Beers(2019版)心血管疾病合并神经精神疾病状态下老年人潜在不适当用药目录[5―6],并参考国家药物不良反应中心老年患者引起心血管和神经精神系统相关药物不良反应的常见药物,通过遴选形成初始目录,再采用德尔菲法经过2轮专家咨询,进行循证评价,形成最终目录。
1.3 心血管疾病合并神经精神疾病状态下药物相互作用筛选
本共识以《新编药物学》第18版中第3篇“主要作用于中枢神经系统的药物”和第5篇“主要作用于心血管系统的药物”为基础,筛选出临床常用的药物品种。之后采用UpToDate循证医学数据库中的lexicomp“药物相互作用”软件进一步遴选心血管疾病合并神经精神疾病治疗药物中存在的药物相互作用,将严重的相互作用结果(D级及X级)进行归类。通过征集问卷、专家访谈,以及本共识撰写专家的线上论证,确定关于本共识的临床常见药物相互作用。
1.4 指南检索和临床证据检索
临床证据分别采用人工筛选和EviMed系统(www.evimed.com)辅助人工筛选的方式。采用PICOS检索和高级检索,对EviMed、PubMed、EMBase、Cochrane Library、中国知网、万方数据库、中国生物医学文献数据库、维普网共8个中英文数据库进行检索。对于意见不一致的证据,由共识编写组讨论决定是否纳入。
1.5 证据等级评价
证据评价组采用2011版牛津循证医学中心分级系统(OCEBM)作为评价工具,对证据质量进行评价。
1.6 共识推荐意见的形成
共识专家组成员根据证据评价结果,综合利弊权衡、患者意愿、价值观、干预成本和可及资源等因素形成推荐意见。强推荐指风险和负担显著大于获益;弱推荐指风险和获益难以权衡。对于未达成共识且必须在指南中产生推荐意见的问题,由共识专家组根据投票结果确定推荐意见。
1.7 共识注册
本共识于2022年5月在国际实践指南注册与透明化平台注册,注册号为IPGRP-2022CN367。
2 老年人心血管疾病合并神经精神疾病状态下潜在不适当用药
本共识共纳入7类疾病状态下18种/类药物,包括心血管疾病状态下的潜在不适当用药[7—15](表1)和神经精神疾病状态下的潜在不适当用药[16—40](表2),涉及心血管系统用药(抗心律失常药、抗高血压药、抗血栓药)、神经系统用药(镇静催眠药、抗痴呆药)和精神系统用药(抗精神病药、抗抑郁药)。根据疾病状态将药物进行整理并标注了用药风险点、使用建议、相关证据,使老年人潜在不适当用药标准更具有科学性和临床指导性。

表1 老年人心血管疾病状态下的潜在不适当用药评估

表2 老年人神经精神疾病状态下的潜在不适当用药评估
3 老年人常见心血管疾病合并神经精神疾病多重用药的风险与处理
心血管疾病合并神经精神疾病药物中,相互作用风险严重性等级较高的联合用药组合引起的最常见的风险结局包括:出血事件、横纹肌溶解、QT间期延长、中枢神经系统过度抑制。本共识主要针对7种老年人常见的心血管和神经精神疾病(高血压、冠心病、房颤、脑卒中、痴呆、抑郁、失眠)的相关用药风险处理给出推荐意见。
3.1 出血事件相关风险及处理
冠心病、房颤、脑卒中的主要危害是由于血管粥样硬化、形成血栓并阻断心脑器官的血液供应而造成的器官损害。上述疾病的二级预防中,通常需要使用抗血栓药物预防。治疗过程中如果强度过高则有出血事件发生的风险,主要是指消化道、内脏等关键部位发生有显著临床意义的出血。老年人在多重疾病、多重用药的情况下,由于药物相互作用,患者可能面临更高的出血风险。
心血管疾病合并神经精神疾病治疗药物中,有出血风险的药物联用组合主要包括:抗血小板药物(如阿司匹林、氯吡格雷、替格瑞洛等)、抗凝药物(如华法林、利伐沙班、艾多沙班等)、5-羟色胺选择性重摄取抑制剂(serotonin-selective reuptake inhibitor,SSRI)(如西酞普兰、度洛西汀等)、抗心律失常药物(如胺碘酮、维拉帕米、地尔硫等)之间的联合用药。该类药物联用常见于:(1)急性冠脉综合征(acute coronary syndrome,ACS)或房颤合并抑郁;(2)缺血性卒中合并房颤。
3.1.1 ACS或房颤合并抑郁 (1)抗血小板药和抗凝药在ACS二级预防及房颤治疗中的应用:对于ACS的二级预防,主要使用抗血小板药物治疗;心房颤动合并血栓高危因素患者需使用华法林进行抗凝,以预防血栓事件[41]。(2)SSRI在老年抑郁症治疗中的应用:艾司西酞普兰、西酞普兰、氟西汀、氟伏沙明、帕罗西汀、舍曲林为代表的SSRI用于老年患者较为安全,是优先推荐的治疗药物[42]。(3)抗血小板药/抗凝药与SSRI相互作用的相关证据:与单独使用抗血小板药(阿司匹林或氯吡格雷或两者联用)治疗相比,联合使用SSRI治疗的患者出血风险显著增加[43―44](证据质量3级)。Schelleman等[45]在2011年的病例对照研究中发现,同时服用SSRI和华法林的患者胃肠道出血住院风险有所增加(证据质量4级);另外4项研究结果表明,在服用华法林的患者中,SSRI暴露与出血风险增加相关[46―49](证据质量3级)。(4)抗血小板药/抗凝药与SSRI联用的处理意见:SSRI与华法林联用时,需要做好凝血功能国际标准化比值日常检测及胃肠道出血事件的预防与教育。SSRI与阿司匹林、氯吡格雷联用时,需要对消化道出血风险保持谨慎,必要时可给予胃黏膜保护剂。纠正出血危险因素是减少出血事件的关键,如维持收缩压在合理范围、限制饮酒、避免非必要的糖皮质激素或非甾类抗炎药物的使用。详见表3。
3.1.2 缺血性卒中合并房颤 (1)阿司匹林或氯吡格雷在缺血性卒中二级预防中的应用:阿司匹林或氯吡格雷是缺血性卒中二级预防中最常用的药物,多用于长期治疗[50]。(2)新型口服抗凝药在房颤患者预防血栓事件中的应用:经欧洲心脏病协会房颤血栓危险度评分[congestive heart failure,hypertension,age≥75 years(doubled),diabetes mellitus,stroke (doubled)-vascular disease,age 65-74 years and sex category (female),CHA2DS2-VASC]后认为存在血栓高危风险的房颤患者需要使用抗凝药物预防血栓发生风险。(3)抗血小板药物与新型口服抗凝药相互作用的相关证据:单用阿司匹林等抗血小板药物与新型口服抗凝药相比,出血风险相似或略高,抗血小板药物预防房颤患者血栓栓塞事件的有效性远不如抗凝药物[51](证据质量4级)。AFIRE试验结果发现,利伐沙班单药治疗在心血管事件和任何原因导致的死亡方面不劣于利伐沙班加抗血小板药物(阿司匹林或氯吡格雷)的联合治疗,大出血发生率更低[52](证据质量1级)。(4)抗血栓药物与抗凝药物联用的处理意见:建议单用新型口服抗凝药(如利伐沙班、艾多沙班等)进行血栓预防,加强出血风险监测,以减少出血事件风险。详见表3。
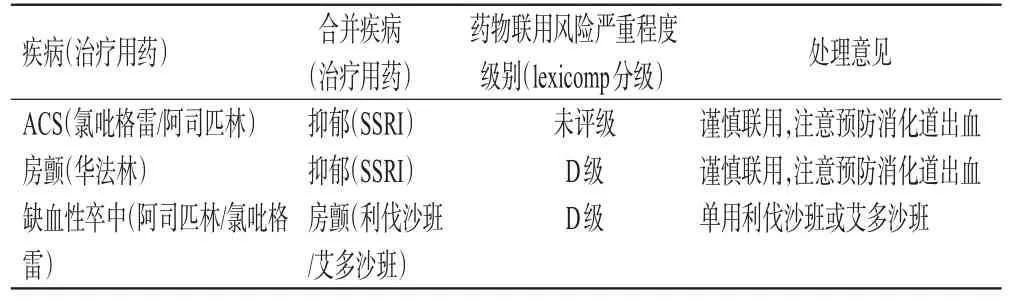
表3 出血事件相关风险及处理
3.2 横纹肌溶解风险及处理
横纹肌溶解症是以肌肉坏死并释放肌细胞内容物进入血液循环为特征的一种综合征。患者肌酸激酶水平通常显著升高,并且可能出现肌肉疼痛和肌红蛋白尿。其病情的严重程度不一,轻则出现无症状的血清肌酶升高,重则出现血清肌酶极度升高、电解质紊乱和急性肾损伤并危及生命。
心血管疾病合并神经精神疾病治疗药物中,有横纹肌溶解风险的药物主要为他汀类降脂药物,当它们与上述系统中细胞色素(cytochrome,CYP)3A4抑制剂合用时,会增加横纹肌溶解的风险。该类药物联用常见于:(1)高血压合并ACS或脑卒中的二级预防状态;(2)房颤合并ACS或脑卒中的二级预防状态。
3.2.1 高血压合并ACS或脑卒中的二级预防状态 (1)氨氯地平在老年高血压治疗中的应用:钙通道阻滞剂在下列老年人高血压特定情况下作为首选推荐——左心室肥厚、无症状动脉粥样硬化、心绞痛、外周动脉疾病、单纯收缩期高血压和代谢综合征[53]。(2)他汀类药物在ACS或脑卒中二级预防中的应用:在ACS二级预防中,推荐启动并坚持长期使用他汀类药物[54]。在脑卒中的二级预防中,患者一旦确诊为缺血性脑卒中/短暂性脑缺血发作,均属于动脉粥样硬化性心血管疾病的极高危人群,无论病因是否为动脉粥样硬化、胆固醇水平是否正常,均建议使用他汀类药物治疗以降低血管性事件复发风险;而对于有脑出血病史的缺血性脑卒中患者,应权衡风险和获益合理使用他汀类药物[54]。(3)氨氯地平与他汀类药物相互作用的相关证据:药代动力学研究结果显示,氨氯地平可增加洛伐他汀、辛伐他汀(CYP3A4底物)的血清浓度,从而显著增加他汀类药物的暴露量,增加横纹肌溶解风险。阿托伐他汀与辛伐他汀、洛伐他汀比较,CYP3A4代谢较少。与氨氯地平合用时,阿托伐他汀的血药浓度仅轻微升高或未见明显升高[55—56](证据质量5级)。(4)氨氯地平与他汀类药物联用的处理意见:当高血压合并ACS或脑卒中二级预防时,如血压控制较好,不建议随意更换降压药物,可保留氨氯地平,选择相互作用较小的他汀类药物如氟伐他汀、普伐他汀、匹伐他汀、瑞舒伐他汀,或限制洛伐他汀及辛伐他汀的剂量;洛伐他汀和辛伐他汀最大剂量不超过20 mg/d[57]。阿托伐他汀可不换药,密切监测肌肉毒性反应。详见表4。
3.2.2 房颤合并ACS或脑卒中的二级预防状态 (1)地尔硫、维拉帕米和胺碘酮在房颤治疗中的应用:房颤患者推荐β受体阻滞剂和非二氢吡啶类钙通道阻滞剂用于无心力衰竭和低血压患者的急性期心室率控制及长期治疗;胺碘酮主要用于房颤的复律治疗。(2)他汀类药物在ACS或脑卒中二级预防中的应用:此项同“3.2.1”(2)项。(3)房颤治疗药物与他汀类药物联用相互作用的相关证据:药代动力学研究结果显示,地尔硫[58]、维拉帕米和胺碘酮等CYP3A4抑制剂,可增加洛伐他汀、辛伐他汀(CYP3A4底物)的血清浓度,从而显著增加他汀类药物的暴露量,增加横纹肌溶解风险;阿托伐他汀与辛伐他汀、洛伐他汀比较,CYP3A4代谢较少。与地尔硫、维拉帕米、胺碘酮和氨氯地平联用时,阿托伐他汀的血药浓度仅轻微升高或未见明显升高[59―61(]证据质量5级)。(4)房颤治疗药物与他汀类药物联用的处理意见:鉴于在房颤患者中,维拉帕米、地尔硫或胺碘酮的重要性,不建议换用其他药物。优先选择相互作用较小的3-羟基-3-甲基戊二酸单酰辅酶A还原酶抑制剂如氟伐他汀、普伐他汀、匹伐他汀和瑞舒伐他汀,或限制洛伐他汀及辛伐他汀的剂量。联用胺碘酮时,洛伐他汀成人剂量限制在40 mg/d、辛伐他汀限制在20 mg/d[57],其他剂量限制见表4。用药期间注意监测肌肉毒性反应,如肌痛、肝功能异常、横纹肌溶解。详见表4。
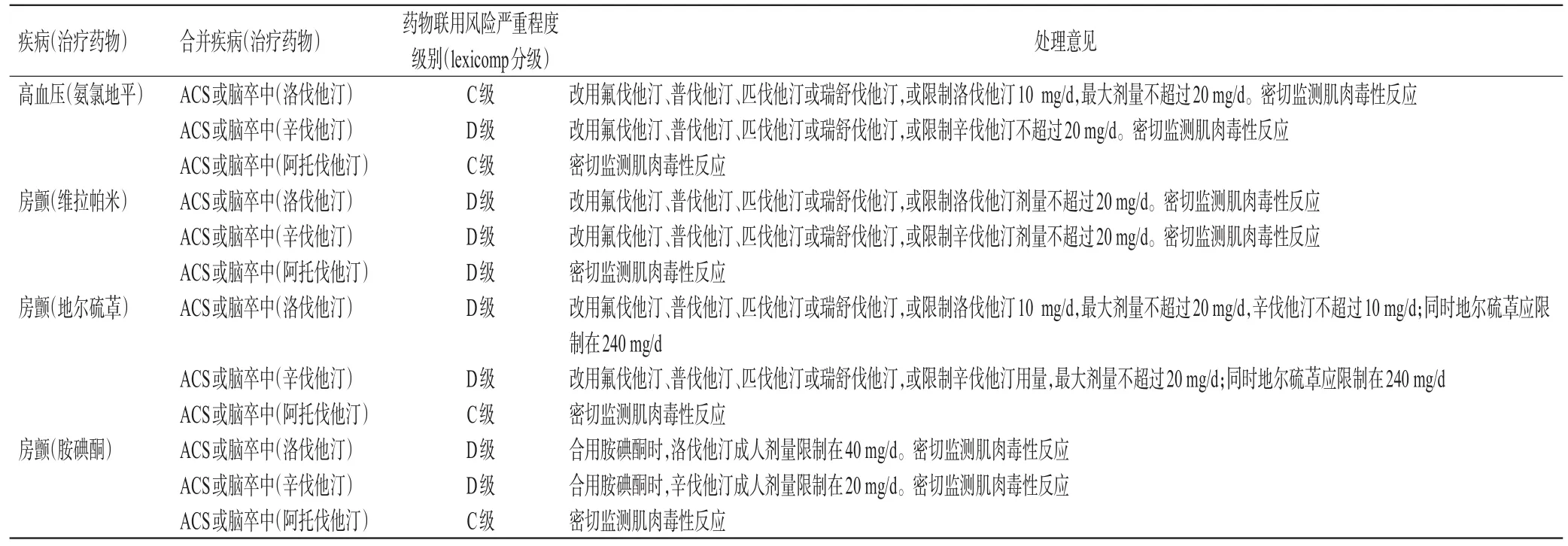
表4 横纹肌溶解风险及处理
3.3 长QT综合征风险及处理
长QT综合征是一种心肌复极异常,表现为心电图上QT间期延长。该综合征伴多形性室性心动过速风险增加,是一种危及生命的特征性心律失常,也称尖端扭转型室性心动过速,主要症状包括心悸、晕厥、癫痫发作及心源性猝死。药物是获得性长QT综合征的常见诱因,尤其在有相关风险的药物联用中。
心血管疾病合并神经精神疾病治疗药物中,可能引起QT间期延长的常见药物主要包括:胺碘酮、奥氮平、艾司西酞普兰、氟哌啶醇、利培酮、喹硫平、索他洛尔。上述药物联用将增加长QT综合征的风险。该类药物联用常见于:(1)痴呆伴精神行为症状合并房颤;(2)抑郁合并房颤。
3.3.1 痴呆伴精神行为症状合并房颤 (1)奥氮平、利培酮、喹硫平和氟哌啶醇在痴呆伴精神行为症状治疗中的应用:奥氮平、利培酮和喹硫平主要用于有严重精神行为症状的老年痴呆患者,对痴呆患者的精神病样症状,如幻觉、妄想、冲动、攻击行为和激越症状有可靠的疗效。奥氮平和利培酮疗效优于喹硫平,但喹硫平的副作用相对较轻[62]。(2)胺碘酮和索他洛尔在房颤治疗中的应用:胺碘酮和索他洛尔主要用于房颤和心肌梗死后的药物复律。胺碘酮在心房颤动的复律中居于核心地位,而索他洛尔则处于辅助地位[51]。普罗帕酮在房颤的复律中可以和胺碘酮替换,但是该药对于基础有缺血性或结构性心脏病的患者,会增加其远期死亡率。(3)痴呆伴精神行为症状治疗药物与房颤治疗药物联用相互作用的相关证据:美国FDA不良事件报告系统数据库显示,当喹硫平、氟哌啶醇、奥氮平、利培酮与胺碘酮联用时,均有几十例引起QT间期延长的个案报告;当上述4种药物与索他洛尔联用时,亦有10例以内QT间期延长的个案报告。根据国际上药源性QT间期延长专业网站(www.crediblemeds.org/)上的信息,胺碘酮、索他洛尔属于明确具有尖端扭转型室性心动过速风险(known risk of torsades des pointes)品种,精神系统用药中氟哌啶醇也属于上述品种。奥氮平、利培酮、喹硫平属于条件性尖端扭转型室性心动过速风险(conditional risk of tors‐ades des pointes)品种,即这些药物多在伴有特定的临床情形下,增加其QT间期延长发生的风险。相关临床风险因素包括低血钾、低血镁、合并使用具有QT间期延长风险的药物、剂量过大、心动过缓、药物代谢减慢等(证据质量4级)。(4)痴呆伴精神行为症状治疗药物与房颤治疗药物联用的处理意见:当患者有缺血性或结构性心脏病时,建议胺碘酮和喹硫平/氟哌啶醇/奥氮平/利培酮谨慎联用,监测心电图QT间期;当患者无缺血性心脏病及结构性心脏病时,建议调整至普罗帕酮复律,以避免QT间期延长的风险。详见表5。
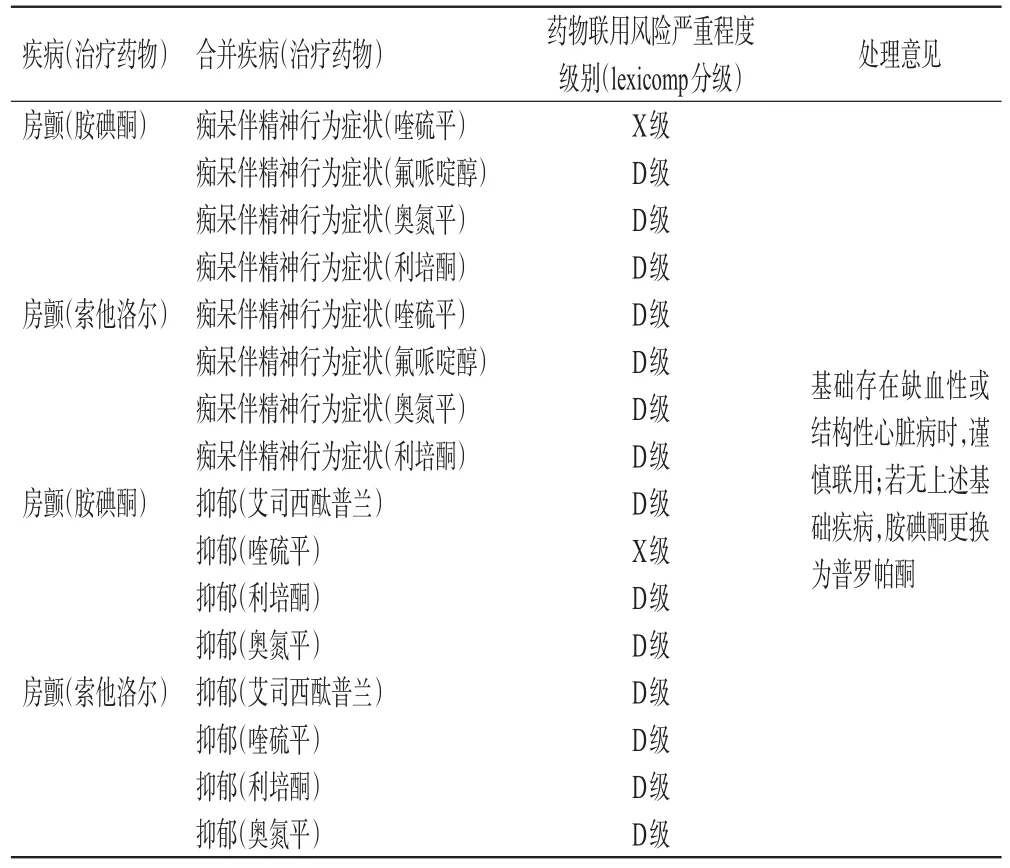
表5 长QT综合征风险及处理
3.3.2 抑郁合并房颤 (1)艾司西酞普兰、喹硫平、利培酮、奥氮平在老年抑郁治疗中的应用:艾司西酞普兰为老年抑郁一线用药,用于老年患者较为安全[42];喹硫平、利培酮、奥氮平等非典型抗精神病药不作为抑郁的一线用药,主要在多种常用抗抑郁药失败后考虑使用。对于重度抑郁,非典型抗精神病药用于抗抑郁药单药治疗效果不佳的非精神病性患者的辅助治疗。(2)胺碘酮和索他洛尔在房颤治疗中的应用:此项同“3.3.1”(2)项。(3)抑郁治疗药物和房颤治疗药物相互作用的相关证据:美国FDA不良事件报告系统数据库显示,当艾司西酞普兰和胺碘酮联用时,有42例引起QT间期延长的个案报告;当艾司西酞普兰和索他洛尔联用时,有3例QT间期延长的个案报告。根据国际上药源性QT间期延长专业网站(www.crediblemeds.org/)上的信息,胺碘酮、索他洛尔和艾司西酞普兰均属于“known risk of torsades des pointes”品种,即已经有明确的QT间期延长的风险。其余相互作用组合循证结果同“3.3.1”(证据质量4级)。(4)抑郁治疗药物和房颤治疗药物联用的处理意见:当患者有缺血性或结构性心脏病时,建议胺碘酮与艾司西酞普兰、喹硫平、利培酮、奥氮平谨慎合用,监测心电图QT间期;当患者无缺血性心脏病及结构性心脏病时,建议调整至普罗帕酮复律,以避免QT间期延长的风险。详见表5。
3.4 中枢神经系统过度抑制风险及处理
老年人由于高级神经系统功能的减退,脑细胞数、脑血流量和脑代谢的降低,因此对有中枢抑制作用的药物较为敏感。当这类药物联用时,可能引起中枢神经系统的过度抑制,症状包括精神失常、走路不稳、感觉失常、记忆力减退、注意力不集中、失眠、多梦、判断能力下降等,甚至导致呼吸减慢和死亡。
心血管疾病合并神经精神疾病治疗药物中,可能引起中枢神经系统过度抑制的药物联用主要为地尔硫和维拉帕米等CYP3A4中度抑制剂与本身具有中枢神经系统抑制效应的药物联用及2种具有中枢神经系统抑制效应的药物联用。地尔硫和维拉帕米为CYP3A4中度抑制剂,可减慢阿普唑仑、咪达唑仑等苯二氮类药物(CYP3A4底物)的代谢,从而增加中枢神经系统过度抑制的风险。如果使用2种有中枢神经系统抑制效应的药物,也会增加中枢神经系统过度抑制的风险。该类药物联用常见于房颤合并失眠。

表6 中枢神经系统过度抑制风险及处理
4 结语
潜在不适当用药和药物相互作用可增加老年人药品不良反应事件的发生风险,导致再住院率升高和医疗成本增加。由于临床疾病治疗的复杂性,在多种疾病状态下,潜在不适当用药的处理较为困难。本共识基于常见心血管疾病合并神经精神疾病,筛选潜在不适当用药和联合用药相关风险,并根据常见共患疾病的类型,给出相关处理建议,为临床医师、临床药师、护士等评估老年人用药情况、保障用药安全提供指导工具。
(本共识仅供医师、药师在临床安全用药时参考)
(本共识无利益冲突)
共识专家组(按姓氏拼音排序)
卞晓岚(上海交通大学医学院附属瑞金医院)
陈成群(郑州大学第一附属医院)
陈万生(海军军医大学附属长征医院)
陈 孝(中山大学附属第一医院)
段俊丽(上海交通大学医学院附属新华医院)
葛卫红(南京大学医学院附属鼓楼医院)
郭 澄(上海交通大学医学院附属第六人民医院)
郭代红(中国人民解放军总医院)
蒋更如(上海交通大学医学院附属新华医院)
姜 玲(安徽省立医院)
金鹏飞(北京医院)
李朋梅(中日友好医院)
李晓宇(复旦大学附属中山医院)
廖 赟(上海交通大学医学院附属同仁医院)
刘皋林(上海交通大学医学院附属第一人民医院)
刘雅莉(首都医科大学附属北京儿童医院)
刘振国(上海交通大学医学院附属新华医院)
缪丽燕(苏州大学附属第一医院)
祁 佳(上海交通大学医学院附属新华医院)
邱 峰(重庆医科大学附属第一医院)
苏 青(上海交通大学医学院附属新华医院)
孙 新(上海交通大学医学院附属新华医院)
孙洲亮(厦门市第三医院)
童荣生(四川省人民医院)
王 枫(上海中医药大学附属第七人民医院)
王海峰(吉林大学第一医院)
王 卓(海军军医大学第一附属医院)
文爱东(空军军医大学西京医院)
徐阿晶(上海交通大学医学院附属新华医院)
杨 勇(四川省人民医院)
余自成(同济大学附属杨浦医院)
原永芳(上海交通大学医学院附属第九人民医院)
张 力(上海交通大学医学院附属新华医院)
张 健(上海交通大学医学院附属新华医院)
张伶俐(四川大学华西第二医院)
张晓坚(郑州大学第一附属医院)
张幸国(浙江大学附属第一医院)
张 玉(华中科技大学同济医学院附属协和医院)
赵青威(浙江大学附属第一医院)
赵荣生(北京大学第三医院)
郑英丽(中国医学科学院阜外医院)
周 永(上海交通大学医学院附属第一人民医院)
周玉冰(郑州大学第一附属医院)
祝德秋(同济大学附属同济医院)
左笑丛(中南大学湘雅三医院)
共识编写组(按姓氏拼音排序)
卜书红(上海交通大学医学院附属新华医院)
陈霁晖(上海交通大学医学院附属新华医院)
金 磊(上海交通大学医学院附属新华医院)
李 敏(上海交通大学医学院附属新华医院)
李 平(上海交通大学医学院附属新华医院)
刘 艳(上海交通大学医学院附属新华医院)
马 婧(上海交通大学医学院附属新华医院)
梅童霖(上海交通大学医学院附属新华医院)
祁 佳(上海交通大学医学院附属新华医院)
王 芳(上海交通大学医学院附属新华医院)
徐阿晶(上海交通大学医学院附属新华医院)
张 健(上海交通大学医学院附属新华医院)
周 佳(上海交通大学医学院附属新华医院)
朱 彤(上海交通大学医学院附属新华医院)
证据评价组(按姓氏拼音排序)
付凯利[灵犀量子(北京)医疗科技有限公司]
李 敏(上海交通大学医学院附属新华医院)
梅童霖[灵犀量子(北京)医疗科技有限公司]
周 旻[灵犀量子(北京)医疗科技有限公司]

