缺血性脑卒中患者颈动脉内膜切除术后脑血管并发症的影响因素研究
姜壮
脑卒中的发病率较高,是全球第二大死亡原因[1]。临床将脑卒中分为缺血性与出血性两类,缺血性脑卒中(cerebral ischemic stroke,CIS)是脑供血动脉狭窄或闭塞、脑供血不足所致脑组织坏死的总称[2]。临床治疗CIS 的方法较多,包括静脉内溶栓、血管内治疗等,而尽快再通罪犯血管恢复脑血流是最直接、有效的治疗方式,能够挽救CIS 患者的脑细胞。颈动脉内膜切除术(carotid endarterectomy,CEA)是切除增厚的颈动脉内膜粥样硬化斑块的一种术式,现已证实CEA 可用于治疗颈动脉重度狭窄,对斑块脱落相关脑卒中有良好的预防效果[3-4]。针对颈动脉狭窄引起的CIS,有临床报道指出,在患者缺血症状反复发作且病情呈现逐渐进展态势的情况下,充分考虑病情复发的风险,尽早进行急诊CEA 治疗,可取得良好预后[5]。但CEA 手术本身伴随着一定的风险,部分研究提示,CEA 术后患者的心电图与超声心动图特征可出现变化,术后有出现心脑血管并发症、死亡等不良结局的风险[6-7]。探明CIS 患者接受急诊CEA 治疗后出现不良结局的影响因素,完善手术治疗方案与术后防治措施,对提高病情反复发作的CIS 患者的临床疗效有重要意义。鉴于目前关于CIS 患者CEA术后并发症影响因素的研究偏少,术后预防性治疗方案的设计缺乏足够的临床数据提供支持,本研究对可能引起并发症的危险因素进行分析,现报道如下。
1 资料与方法
1.1 一般资料 回顾性分析2017 年7 月-2021 年6 月佳木斯市中心医院收治的47 例CIS 患者的临床资料。纳入标准:(1)符合文献[8]中CIS 的相关诊断标准;(2)颈动脉狭窄导致发病;(3)综合考虑病情复发风险,选用急诊CEA 治疗。排除标准:(1)合并重要脏器严重器质性疾病;(2)临床资料不完善。本研究经医院伦理委员会批准。
1.2 方法
1.2.1 手术方法 本组患者均在药物处理的同时实施急诊CEA 治疗,具体手术方式如下:(1)患者取仰卧位,显露颈动脉,根据颈动脉狭窄的具体位置确定手术方式,依次阻断颈总动脉、颈外动脉、颈内动脉;(2)充分暴露斑块,使用颈动脉转流管建立转流,在显微镜下完整剥离斑块,并注意剔除残留的碎屑、斑块;(3)缝合切口,剩下2cm 时暂停,进行脑血管造影(对比剂经转流管注射),检查手术剥离情况;(4)确认脑动脉堵塞排除后撤出转流管,并严格缝合切口。
1.2.2 收集资料(1)一般基线指标。含患者的性别、年龄、体重指数。(2)围手术期观察指标。术前、动脉阻断前、动脉阻断期间、术毕4 个时间节点的平均收缩压、平均舒张压、平均心率及术中反流压、阻断时间。(3)术后并发症。记录脑梗死、脑出血及高灌注等并发症的发生例数。
1.3 统计学处理 采用SPSS 24.0 统计软件进行数据处理。计数资料用率(%)表示,用χ2检验;计量资料用()表示,用t 检验;影响因素应用logistic 回归分析。以P<0.05 为差异有统计学意义。
2 结果
2.1 术后并发症发生情况 本组患者中,术后出现脑血管并发症共13 例,包括7 例高灌注,4 例脑梗死,2 例脑出血。根据术后是否发生并发症进行分组,将患者分为并发症组与正常组。
2.2 单因素分析 对比结果显示,两组阻断前-收缩压、阻断-收缩压最大、阻断-收缩压最小、反流压比较,差异均有统计学意义(P<0.05),见表1。
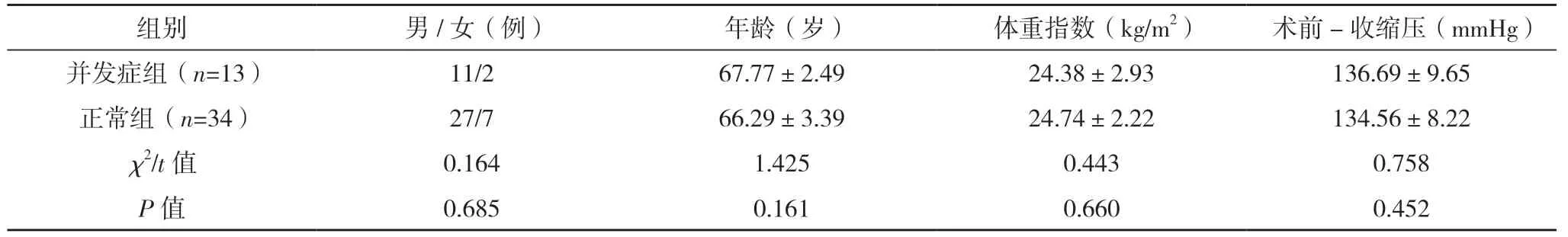
表1 CEA术后并发症的单因素分析结果

表1 (续)
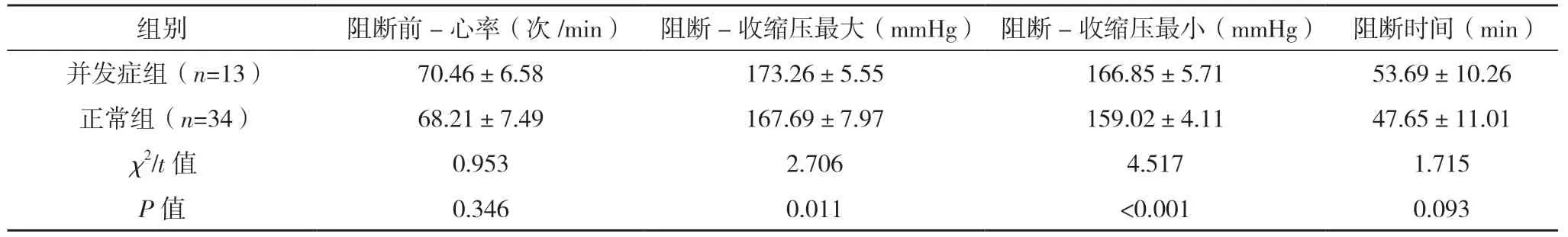
表1 (续)
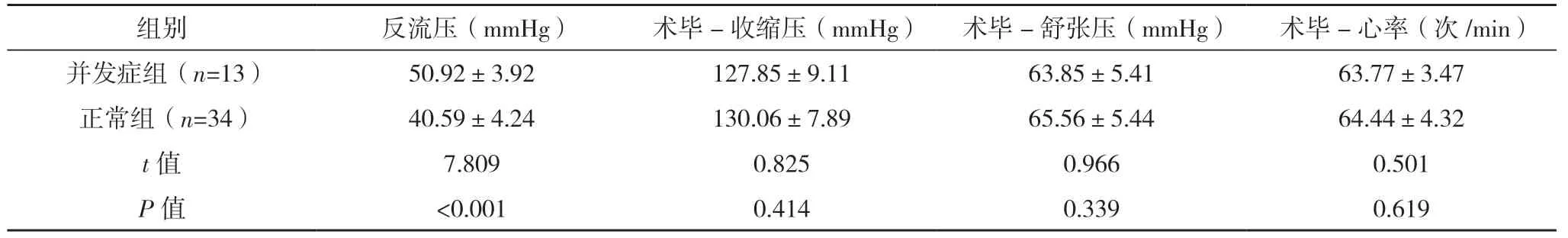
表1 (续)
2.3 logistic 回归分析 自变量赋值,阻断前-收缩压:<140 mmHg=0,≥140 mmHg=1;阻断-收缩压最大:<168 mmHg=0,≥168 mmHg=1;阻断-收缩压最小:<160 mmHg=0,≥160 mmHg=1;反流压:<50 mmHg=0,≥50 mmHg=1。以是否发生并发症为应变量,赋值未发生=0,发生=1。logistic 回归分析结果显示,阻断前收缩压、反流压是CIS 患者CEA 术后并发症的独立危险因素(P<0.05),见表2。
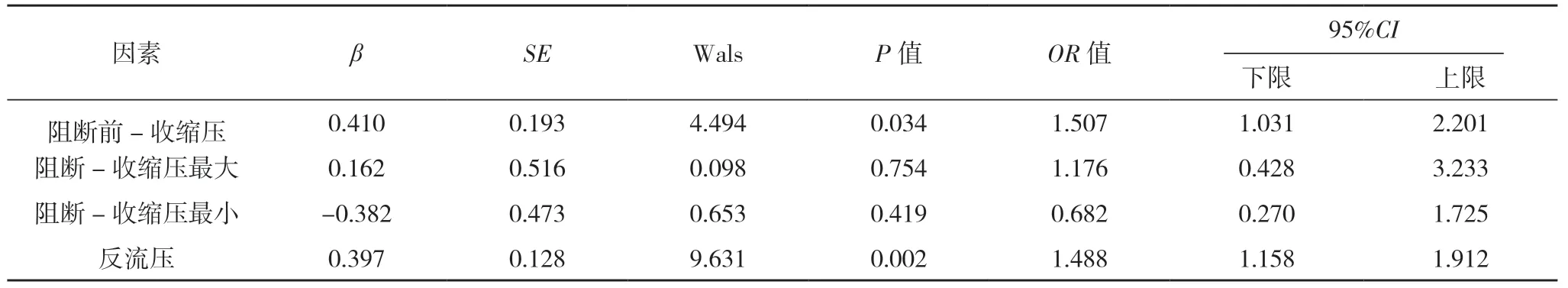
表2 CIS患者CEA术后并发症的多因素分析
3 讨论
CIS 诊治是全球范围内最严重的公共健康问题之一。CIS 临床诊治面临的多重压力,以及病情进展给患者身心健康、生命安全造成的严重侵害,深刻反映了提高CIS 救治水平的重要意义。据2019 年《柳叶刀》杂志发表的流行病学资料,我国仍是全球脑血管疾病的重灾区[9]。从既往研究看,现有救治方法、治疗器械的改进与治疗新思路的探索是CIS 诊治领域的热门课题,各种治疗方法的实际疗效、安全性及实用性是神经科学工作者的关注焦点,部分研究得出的成果,给CIS 救治水平的提升提供了新思路。例如,在血管内治疗方法中使用Sofia Plus 导管直接推进技术,可缩短手术时间,提高一次再通的成功率[10];使用重组组织型纤溶酶原激活剂进行静脉溶栓治疗后给予桥接血管内机械取栓,可提高血管再通率,改善神经功能[11]。脑供血动脉狭窄或闭塞是CIS 的常见病因,有荟萃分析显示,发病早期对此类患者给予血管内治疗,能够在不增加死亡、颅内出血风险的情况下,大幅度改善患者的预后质量[12]。CEA 是颈动脉狭窄的常用术式,术后患者的中远期预后良好,陈忠等[13]、闫雪梅等[14]研究发现,CEA 可改善颈动脉狭窄程度;王小刚等[15]指出,CIS 患者应用CEA治疗后,凝血功能与神经功能可明显改善。但临床实践中,急诊CEA 治疗容易出现高灌注、脑出血等并发症,对患者的获益水平产生影响。针对各类术后并发症的影响因素进行分析,制订高风险人群的筛查方案,通过术后积极的干预,降低并发症发生率,可起到保障CEA 手术疗效及改善患者预后等效果。
CEA 术后并发症存在多种影响因素。Lee 等[16]通过回顾性分析证实,溃疡斑块可增加患者术后新发脑卒中的风险;Demirel 等[17]通过分析发现,血压反应异常患者术后面临的并发症风险与死亡风险较高。上述研究主要针对通过CEA 实现血管重建的患者,而从CIS 患者的临床治疗数据出发,探讨术后并发症危险因素的文献偏少。本研究对行CEA的CIS 患者的临床资料进行回顾性分析,探讨围手术期血压水平、心率变化、阻断时间与术后并发症之间的关系。血压水平是手术过程的一项重要监测指标,术中监测患者的血压波动情况,严格管理患者的血压水平,可降低CEA 术后相关脑血管并发症风险[18-20]。本研究主要采集术前、手术阻断前(术中)、阻断期间、术毕4 个时间节点的血压、心率指标,考虑到需要分析的指标较多,影响因素分两步进行:(1)根据是否出现并发症进行分组,将纳入研究的患者划分为并发症组与正常组,通过组间对比筛选出具有统计学差异的指标;(2)对有差异的指标进行logistic 回归分析,找出CEA 术后并发症的独立危险因素。在各个时期的血压指标中,仅阻断前-收缩压、阻断-收缩压最大、阻断-收缩压最小、反流压比较,差异均有统计学意义(P<0.05),而经logistic 回归分析,阻断前-收缩压、反流压是术后并发症的独立危险因素(P<0.05),提示在阻断操作前需密切留意患者的收缩压变化,并关注反流压指标的监测结果。对收缩压水平较高的患者,术后应加强并发症管理,积极采取预防性治疗措施,避免并发症影响患者的受益水平。反流压指标检测结果常作为评估是否需要使用转流管的重要依据,结合本次研究的结论,在对CIS 患者采取急诊CEA 治疗时,应密切关注患者的反流压指标,并将其纳入并发症风险评估指标中。分析反流压与术后并发症呈现关联性的原因,考虑与患者脑内供血情况、术后血流对周围组织的刺激程度差异有关,而具体的机制仍需做进一步的研究。本研究尚存有局限性,如研究结果来源于单中心数据,可能存在偏倚;纳入的分析指标并不全面,主要为血压、心率指标等,故本研究的结论仍需通过扩大样本量、开展多中心研究等进行验证。
综上所述,阻断前-收缩压、反流压是CIS 患者CEA 术后并发症的独立危险因素,围手术期应加强患者血压水平的监测,对高风险人群采取积极的干预措施,降低术后并发症风险。

