多层螺旋CT 对进展期胃癌与胃淋巴瘤的鉴别价值
孟锦 胡子龙 肖艳
胃内实质性占位病变是临床常见疾病,种类繁多,其中胃癌与胃淋巴瘤最多见。胃癌是我国发病率、死亡率较高的恶性肿瘤,而胃淋巴瘤是最常见的结外淋巴瘤,由于两种病症的临床表现及形态学特征有一定的相似性,给临床鉴别诊断增加了较大难度[1]。但两者治疗策略和临床结果有较大不同,因此,早期鉴别诊断进展期胃癌与胃淋巴瘤很重要。内镜活检是一种可靠的鉴别方法,但该方法是一种有取样限制的侵入性操作,并且其几乎无法检测评估黏膜下层以外的病变[2]。近年来随着影像设备的升级,后期处理技术大幅度提升,在多种疾病诊断中发挥较高价值。Liu 等[3]研究证实,非侵入性成像方式可以同时显示整个病变及其邻近结构,能为疾病诊断提供更多有价值的信息。有学者因MRI出色的软组织分辨率,将其用于胃肿瘤的检测,虽然其可反映生物组织中水质子迁移率的MRI 扩散加权成像,但实践发现,其在胃淋巴瘤中表现出比在胃癌中更高的扩散系数,具有伪影和扫描时间长的缺点,限制了MRI 在胃淋巴瘤中的应用[4]。多数学者进一步提出,通过多层螺旋CT 扫描可较为准确地反映胃肿瘤的血液供应、毛细血管密度和功能障碍的新生血管,但基于病变分布、壁厚和增强模式等特征,使用CT 区分胃癌和胃淋巴瘤仍有争议[5,6]。本研究纳入50 例进展期胃癌与50 例胃淋巴瘤患者为研究对象,探究多层螺旋CT 在进展期胃癌与胃淋巴瘤中的鉴别价值。
1 材料与方法
1.1 一般资料本研究通过医院伦理委员会审核。选择2019 年3 月~2021 年3 月于我院就诊的50例进展期胃癌和50 例胃淋巴瘤患者作为研究对象,分为进展期胃癌组和胃淋巴瘤组。其中进展期胃癌组男女比例为23:27,平均年龄(50.77±3.45)岁;胃淋巴瘤组男女比例为22:28,平均年龄(50.31±3.38)岁。所有患者均因腹痛、腹胀、嗳气、呕吐、腹部包块、贫血等就诊。两组患者的性别、年龄比较,差异无统计学意义(P>0.05)。
纳入标准:①经内镜检查存在溃疡型、隆起型或浸润型的肿物,并经病理学检查及TNM 分期证实为进展期胃癌与胃淋巴瘤;②所有患者均确诊且未接受过治疗;③病史资料齐全,患者及家属知情同意。
排除标准:①合并有其他恶性肿瘤,已经发生远处转移者;②合并有其他胃部疾病,或影响检查诊断者;③做过切胃手术者;④既往癌症史;⑤不愿接受本研究检查方式者;⑥确诊为新型冠状病毒感染者。
1.2 方法所有患者入院后均采用飞利浦公司的飞利浦64 排螺旋CT(型号:飞利浦 brilliance64,厂家:飞利浦公司)进行扫描。扫描前24h 低渣饮食、6h 禁食,扫描前30min 口服浓度为2%的泛影葡胺600~800ml,扫描前一次性口服温水300~500ml 充分充盈胃肠道。检测时患者取仰卧位,扫描范围:膈上至脐下3cm 处;扫描参数:电压120kV、电流250~320mA、层间距1.25mm、层厚8mm、FOV500mm,行平扫、动脉期及门静脉期增强扫描,其中增强扫描采用自动高压注射器经肘静脉以2.5~3.0ml/s 的速率团注非离子型碘造影剂(碘普罗胺)120ml,注射后分别在25~30s、60~70s 及120s 行动脉期、门静脉期及平衡期扫描,随即迅速用5ml 生理盐水快速冲管,注射造影剂同时记录60s 动态造影图像,将获得的所有影像传输至工作处理站分析处理。
所有患者的动态扫描图像均由本科室2 名经验丰富的影像诊断医师进行独立阅片,分别详细记录分析,记录所有患者的影像学检查内容,包括病灶部位、范围大小、肿瘤密度及强化情况等。当出现诊断结果不一致时,经商议或科室会议后得出统一结论。
1.3 观察资料①两组动脉期与门静脉期强化均值;②两组影像结果;③多层螺旋CT 在进展期胃癌与胃淋巴瘤中的ROC 曲线。
1.4 统计学分析数据输入SPSS 26.0 统计学软件进行分析,符合正态分布的计量资料以±s表示,计数资料以n(%)表示,分别采用t、χ2检验,P<0.05 表示差异有统计学意义。
2 结果
2.1 两组动脉期与门静脉期CT 强化均值比较两组动脉期和门静脉期CT 强化均值比较,差异有统计学意义(P<0.05);进展期胃癌组强化程度高于胃淋巴瘤组,差异有统计学意义(P<0.05)。见表1。
表1 两组动脉期与门静脉期CT 强化均值比较(±s,HU)
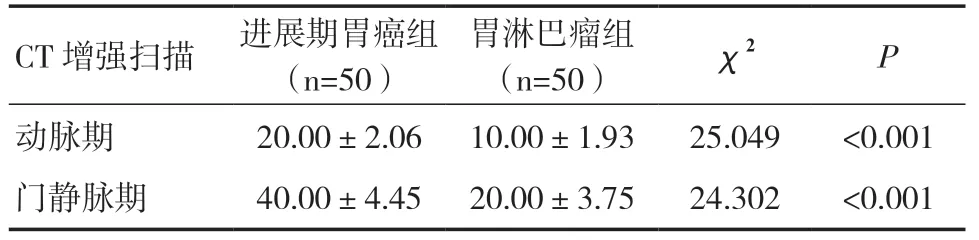
表1 两组动脉期与门静脉期CT 强化均值比较(±s,HU)
2.2 两组影像结果比较两组在单部位侵犯、多部位侵犯、侵犯范围、胃腔狭窄、密度、强化及黏膜破坏方面比较,差异有统计学意义(P<0.05)。见表2。
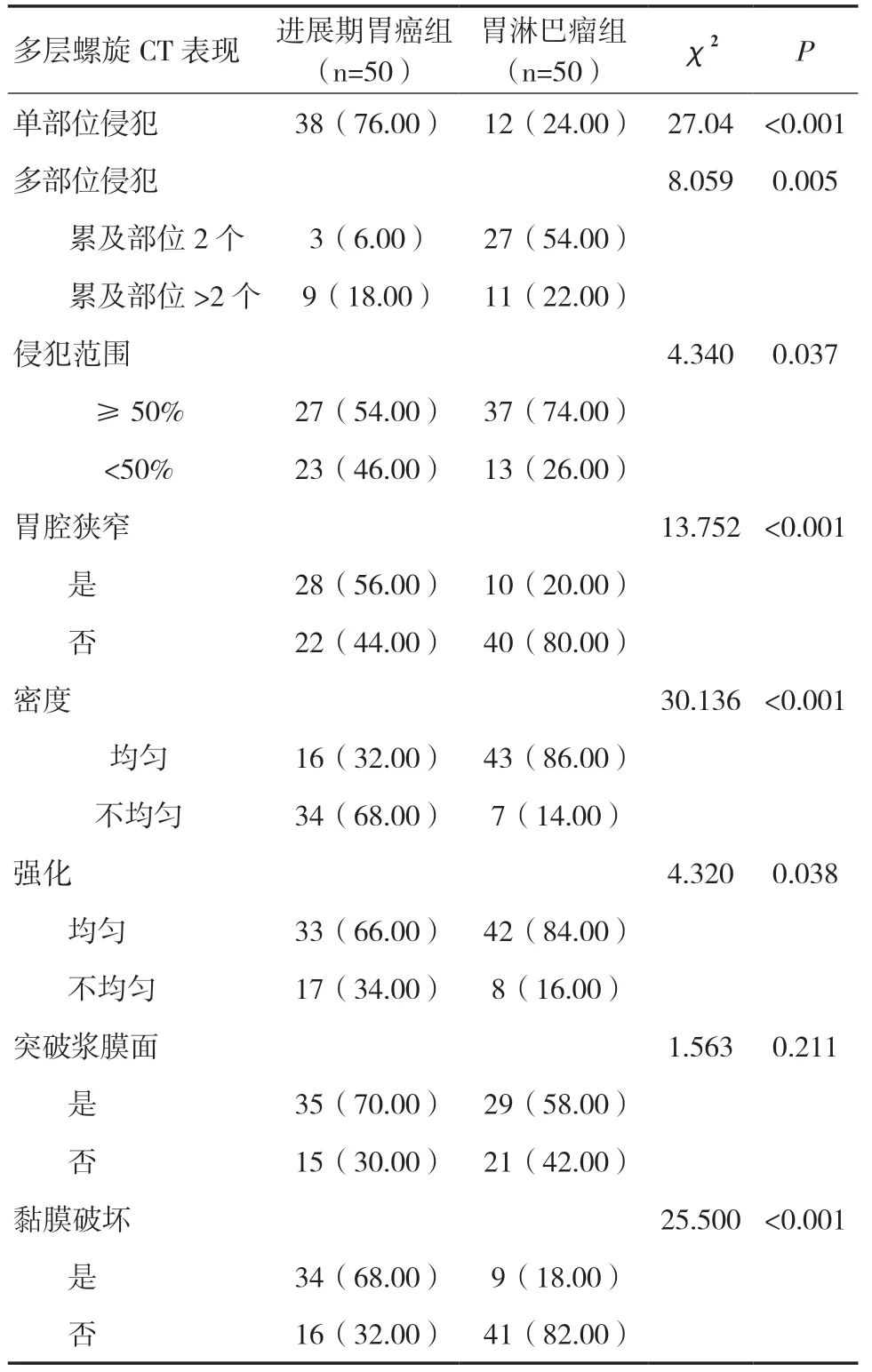
表2 两组影像结果比较[n(%)]
2.3 多层螺旋CT 在进展期胃癌与胃淋巴瘤中的ROC 曲线ROC 曲线分析显示,动脉期CT 强化均值鉴别诊断进展期胃癌与胃淋巴瘤的灵敏度为80.52%、特 异 度69.70%,AUC 为0.615(95%CI:0.597~0.683);门静脉期CT 强化均值鉴别诊断进展期胃癌与胃淋巴瘤的灵敏度为81.58%、特异度73.53%,AUC 为0.662(95%CI:0.610~0.735);联合检测鉴别进展期胃癌与胃淋巴瘤的灵敏度为93.18%、特异度83.33%、准确度92.00%,AUC 为0.812(95%CI:0.702~0.865)。见表3、图1。

表3 多层螺旋CT 在进展期胃癌与胃淋巴瘤中的诊断价值
3 讨论
胃癌与胃淋巴瘤均是临床上发病率较高的胃恶性肿瘤,早期临床症状相似,但两者的治疗方式及预后却截然不同,其中胃癌多采用早期手术治疗为主、放化疗为辅的综合治疗方式,而胃淋巴瘤以保胃治疗为主,主要是局部放疗联合化疗和抗幽门螺杆菌治疗,由此可见,胃癌及胃淋巴瘤的准确诊断对临床治疗方案的正确选择意义重大[7,8]。近年来随着CT 设备的升级,后期处理技术大幅度提升,CT 扫描技术广泛应用于临床,为多数疾病的诊断提供了更多有价值的信息。资料显示,多层螺旋CT 有高分辨力、扫描速度快等特点,可通过动态扫描获得更清晰、全面的影像,为临床诊断提供有价值的参考[9],并且多层螺旋CT 拥有特有的容积扫描、3 期动态增强扫描及薄层MPR 技术,不仅能全方位展现患者病灶及周围的实际情况,而且能直观展现病灶组织与周围组织结构的关系,更有助于疾病诊断及迅速制定治疗方案[10]。
本研究分别纳入50 例进展期胃癌和胃淋巴瘤患者,采用多层螺旋CT 扫描,结果显示,进展期胃癌组单部位侵犯、侵犯范围<50%、胃腔狭窄、密度不均匀、强化不均匀及黏膜破坏发生率均明显高于胃淋巴瘤组(P<0.05),多部位侵犯、侵犯范围≥50%、密度均匀及强化均匀发生率显著低于胃淋巴瘤组(P<0.05),符合进展期胃癌及胃淋巴瘤的临床病理特征。进展期胃癌是指癌组织浸润到胃黏膜下层并进入肌层或穿透肌层到达浆膜层,疾病进展中先沿黏膜面生长,破坏胃黏膜完整性,并且肿瘤细胞在向周围浸润破坏正常胃黏膜的同时向黏膜下层浸润,破坏周围正常胃组织,致使胃组织坏死或纤维化病变[11]。而胃淋巴瘤是起源自黏膜下层,几乎不会破坏黏膜组织引起溃疡,相关研究表示,胃淋巴瘤细胞增殖过程中不破坏正常细胞,也不会出现纤维组织增生引起胃腔狭窄[12]。
动脉期即动脉血管充盈显影期,门静脉期即静脉血管充盈显影期,可较为清晰地观察患者富血管组织情况,本研究中利用CT 对两组动脉期和门静脉期进行扫描,结果显示,进展期胃癌组动脉期和门静脉期CT 强化均值均高于胃淋巴瘤组,说明进展期胃癌强化程度高于胃淋巴瘤。这可能是因为胃原发性淋巴瘤是起源于淋巴组织的实性肿瘤,且新生血管较少,血供不丰富,故其强化程度不及胃癌。进一步绘制ROC 曲线分析,动脉期及门静脉期CT 强化均值鉴别诊断进展期胃癌与胃淋巴瘤的AUC 分别为0.615、0.662,而两者联合检测的AUC 为0.812,分别高于两者单独检测。与Wang 等[13]研究的多层螺旋CT 诊断进展期胃癌的AUC 为0.736、金晓蕾等[14]研究的多层螺旋CT诊断胃淋巴瘤的AUC 为0.865 具有同质性。佐证了多层螺旋CT 检查在进展期胃癌与胃淋巴瘤中的鉴别诊断价值。另外,值得一提的是,不同临床分期的患者影像学特征表现多样,对于争议较大的患者可行二次扫描或内镜检查进行明确,以保证最为准确的诊断效果,为临床治疗提供更高价值的参考。
综上所述,多层螺旋CT 可较为准确地鉴别进展期胃癌与胃淋巴瘤,具有较高的应用推广价值。但本研究有一定局限性:①总样本量较少,在样本选择上缺乏随机性和代表性,可能存在选择偏倚;②未详细分析进展期胃癌与不同分期胃淋巴瘤在多层螺旋CT 影像中的区别;③对多层螺旋CT 平扫动脉期及延时期的影像组织学是否能直接判断进展期胃癌与胃淋巴瘤未进行详细研究。下一步还需展开大样本、多中心前瞻性研究。

