O-RADS 分类在附件病变良恶性诊断中的临床价值
陈丽华,董 磊,王世龙,焦祥龙
1.山东省临沂市中心医院超声科,山东 临沂 276400;2.中国人民解放军联勤保障部队第九六〇医院超声科,山东 济南 250031;3.山东省临沂市沂水县人民医院心内科,山东 临沂276400
女性附件恶性病变可发生在各个年龄段,严重威胁患者的生命健康[1]。正确鉴别附件病变的良恶性具有重要的临床意义。经阴道超声检查是术前评估附件病变的一线影像学技术[2]。本文评估美国放射学会(American College of Radiology,ACR)发表的卵巢附件报告和数据系统(ovarian-adnexal reporting and data system,O-RADS)分类对附件病变良恶性诊断的有效性。
1 资料与方法
1.1 一般资料
前瞻性收集2021 年1 月至2022 年1 月临沂市中心医院收治的80 例附件病变患者,均行经阴道和/或经腹超声检查及术后病理诊断。本研究经医院伦理委员会批准(审批号LCH-20211202-006)。
1.2 仪器与方法
采 用GE Voluson E10、E8 及Siemens Acuson Oxana1 彩色多普勒超声诊断仪,配备经阴道探头(频率3.5~9.0 MHz)及腹部探头(频率3.5~5.0 MHz)。未婚患者行经腹超声检查,其余行经阴道超声检查;病变较大时,行经阴道超声与经腹超声联合检查。观察病变数目、大小、轮廓、内部结构特征及血流情况。
1.3 O-RADS 分类
O-RADS 0 类,由于技术因素等导致的不完整评估;O-RADS 1 类,生理类别(正常卵巢);O-RADS 2 类,几乎肯定是良性类别(恶性率<1%);O-RADS 3 类,恶性低风险(1%<恶性率<10%);O-RADS 4 类,中等风险(10%≤恶性率<50%);O-RADS 5 类,高风险(恶性率≥50%)。O-RADS 2、3 类被认为是良性,O-RADS 4、5 类被认为是恶性。
1.4 统计学分析
采用SPSS 23.0 软件进行统计分析。连续变量以x±s表示,分类变量用个(%)表示。分类变量组间比较采用χ2检验,连续变量采用独立样本t检验。以病理结果为标准,绘制ROC 曲线,确定最佳临界点,计算敏感度、特异度、阳性预测值、阴性预测值。以P<0.05 为差异有统计学意义。
2 结果
2.1 患者构成
80 例患者(82 个病变),年龄8~80 岁,平均(50.6±16.0)岁;绝经后女性37 例(46.2%),绝经前女性43 例(53.8%)。恶性病变35 例(35 个),良性病变45 例(47 个)。绝经后女性中27 例(73.0%)为附件恶性病变。良恶性病变患者的年龄差异无统计学意义(P>0.05)。典型病例的超声图像见图1,2。

图1,2 附件病变超声图像 注:图1 患者,女,26 岁,输卵管积水,卵巢附件报告和数据系统(O-RADS)2 类。图1a 为经阴道灰阶超声,示右侧附件区单房囊性病变,大小6.4 cm×3.5 cm×2.7 cm,囊壁不光滑,内部呈无回声并可见多个不完全分隔,后方回声增强;图1b 为CDFI,示囊壁可见点状血流,内部未见明显血流,血流评分1 分。图2 患者,女,65 岁,卵巢Kukenburg 瘤,O-RADS 5类。图2a 为经阴道灰阶超声,示左侧附件区实性病变,大小3.7 cm×2.9 cm×2.0 cm,轮廓不规则,无声影;图2b 为CDFI,示病变内部丰富血流,血流评分4 分;图2c 示RI 为0.83;图2d 示腹水,最大深度约5.3 cm 图3 O-RADS 分类对附件病变良恶性鉴别的ROC 曲线 注:AUC 为0.923,最佳临界点为O-RADS 3 类
2.2 病理诊断结果
80 例(82 个病变)中,良性45 例,47 个(58.5%);恶性35 例,35 个(41.5%)(表1)。
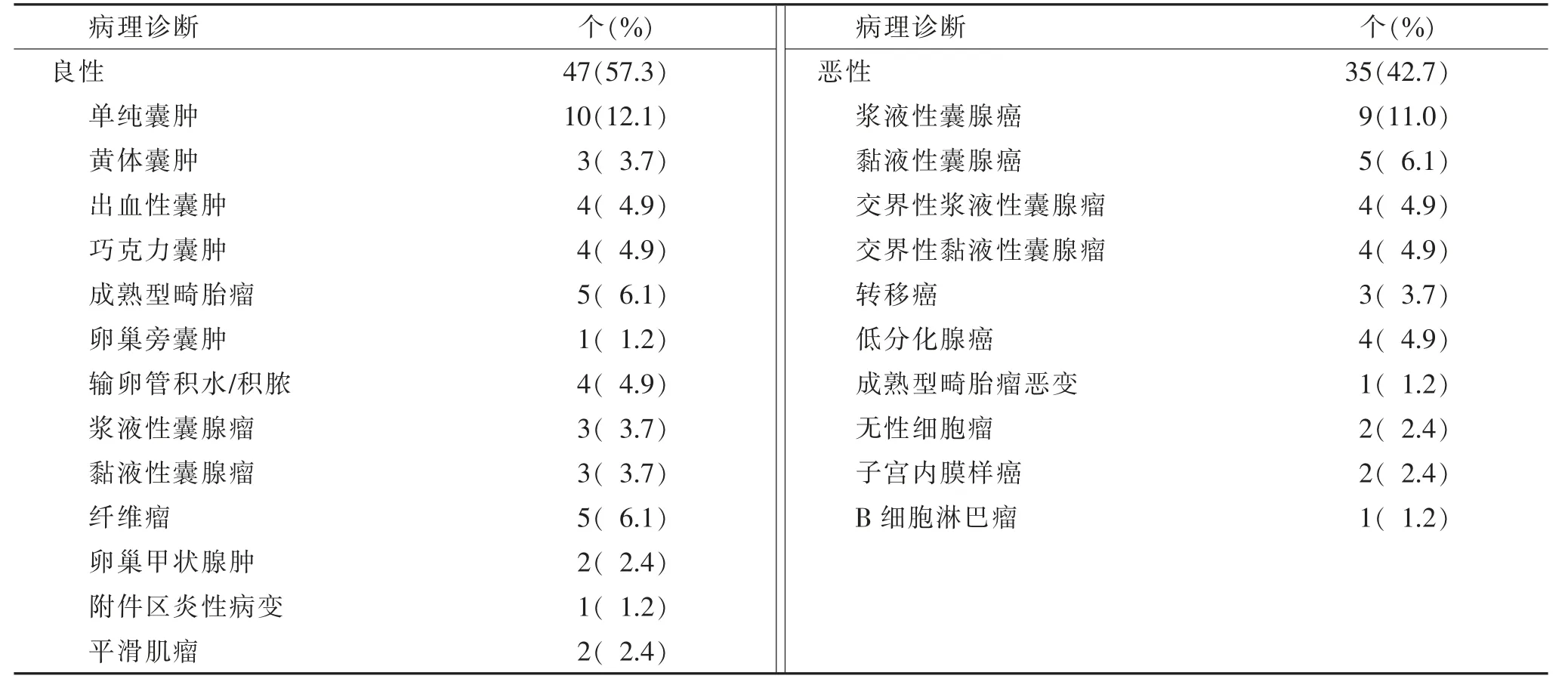
表1 82 个附件病变的病理诊断结果
2.3 O-RADS 分类附件病变的恶性率及诊断效能
O-RADS 2~5 类附件病变的恶性率分别为0、1.1%、35.0%、89.7%,差异有统计学意义(P<0.001)(表2)。O-RADS 分类ROC 曲线的AUC 为0.923(95%CI 0.866~0.981),O-RADS 3类为最佳临界点。O-RADS 分类诊断附件病变良恶性的敏感度、特异度、阳性预测值、阴性预测值分别为97.1%、66.7%、67.3%、97.0%(图3)。

表2 O-RADS 分类诊断82 个附件病变的恶性率
3 讨论
附件病变包括卵巢和输卵管病变,以卵巢病变居多,病理类型较多,超声表现各异[3]。国际卵巢肿瘤分析小组(international ovarian tumor analysis,IOTA)规范附件病变的超声术语,提出简单法则,并建立各种数学模型等,使得附件病变良恶性鉴别诊断取得了较高的准确率[2,4-5]。2003 年Alcazar 等[6]提出一种鉴别附件病变良恶性的新评分系统,使用4 个参数,即厚乳头突起、高速-低阻血流、实性成分及中心性血流来评估附件病变的良恶性。2009 年,Amor等[7]设计了妇科影像报告和数据系统,试图实现附件病变的标准化报告。2018 年,ACR 发表了O-RADS分类,2020 年出版了具有相应恶性率和管理建议的风险分类,O-RADS 分类综合分析超声特征对附件病变进行分类,是唯一一个包含所有风险类别及相应管理方案的词典和分类系统[8-10]。
Basha 等[11]研究显示,O-RADS 分类ROC 曲线的AUC 为0.98(95%CI 0.96~0.99),O-RADS 3 类为最佳临界点,诊断敏感度为96.6%,特异度为92.8%,与本研究结果相似。本研究中O-RADS 分类诊断附件病变的敏感度达97.1%,但特异度较低,仅66.7%,假阳性结果较多。O-RADS 分类主要是针对中等风险卵巢癌患者,最大限度地提高敏感度,降低漏诊率,因为卵巢癌的患病率虽较低,但高度致命。O-RADS分类可为患者提供合适的管理意见,对良性外观的病变进行更保守的治疗,将可疑患者及时转诊,进行专科治疗,以改善其生存率[9]。
O-RADS 分类并非新的诊断方法,而是基于全面的超声扫查获得诊断信息,包括附件病变的大小、类别(单房囊性无实性成分、单房囊性有实性成分、多房囊性无实性成分、多房囊性有实性成分、实性或类实性)、实性或类实性病变的外部轮廓(光滑或不规则)、囊性病变内实性成分及内缘或内壁(是否有乳头状突起及其数目、内壁光滑或不规则)、囊性肿物的内容物(液性无回声或高回声)、血流评分(无血流为1 分、少量血流为2 分、中量血流为3 分、明显血流为4 分)及全身表现(有无直肠子宫陷凹积液、腹水、腹膜增厚或结节等)。根据O-RADS 分类对病变进行分类,极大方便了超声科医师与临床沟通,为附件病变的规范化管理提供了可能。
本研究的局限性:超声检查由不同超声医师使用不同的超声仪器完成,样本量较小,这些均可能导致数据的偏倚。
综上所述,O-RADS 分类对附件病变的良恶性诊断有效性良好,为临床提供了新的诊断模式,具有良好的应用前景。

