优质化血糖管理在自发性脑出血危重患者行持续肠内营养中的效果
蒋彩霞 张玉敏 侯慧卿 潘宝根 高丽霞 王霞 徐馨 张盼英 孙素娟
自发性脑出血危重患者常因出血或感染等应激状况、下丘脑-垂体系统受损和创伤后存在胰岛素抵抗现象等引起血糖升高或波动[1],而出现以高血糖为特征的糖代谢紊乱,伴或不伴有糖尿病。高血糖不仅会对患者的预后产生不良影响,血糖波动同样会给患者机体带来很大的损伤,并且不亚于高血糖对其的影响。国内外已有较多研究证实血糖波动与危重症患者预后相关[2-4]。优质的血糖管理,能减少并发症、缩短住院时间、改善患者预后[5]。早期肠内营养(EEN)是重症患者入住ICU 24 ~48 h内,经胃肠道提供营养物质及其他营养素的营养支持方式。EEN不仅发挥着营养作用,还具有非营养性作用,包括胃肠道作用、调节肠道微生态、免疫作用、代谢作用[6]。危重患者只要胃肠道功能存在,经鼻肠管进行肠内营养持续泵入是首选[7],但是如果血糖波动大,糖代谢紊乱,会影响肠内营养治疗正常进行,因此持续泵注胰岛素是危重患者处理高血糖的首选方法[8]。在危重患者中实行中等强度的目标血糖(7.8~10.0 mmol/L)是安全合理的[9],国内研究表明将危重症患者的血糖控制<10 mmol/L能增加神经、免疫、血细胞的能量供给,对机体是有利的[10]。本研究综合分析河北省人民医院神经外科自发性脑出血危重伴高血糖患者持续泵入肠内营养液时,通过优质化管理控制血糖目标为7.8~10.0 mmol/L,患者如需采空腹血,夜间需禁食时,维持血糖目标为3.9~6.1 mmol/L,与对照组的常规管理比较,旨在为临床研究提供参考。
1 资料与方法
1.1 一般资料 采用便利抽样方法,选取2020 年5月至 2021 年 12月于河北省人民医院神经外科接受持续泵入肠内营养治疗的自发性脑出血伴高血糖患者62例,其中男32例,女30例;年龄29~78岁,平均(54.62±3.25)岁。随机分为观察组与对照组,每组31例,2组临床资料差异无统计学意义(P>0.05)。
1.2 纳入与排除标准
1.2.1 纳入标准:①既往无糖尿病史而在应激状态出现高血糖或有糖尿病史出现高血糖;②格拉斯哥昏迷评分(GCS评分)≤8分,患者病情危重且不能正常进食;③NRS2002营养风险评分≥3 分,胃肠功能存在,能耐受全肠内营养;④在入院24 h内行经鼻肠管营养治疗;所有患者及家属签署知情同意书。
1.2.2 排除标准:①出现糖尿病酮症酸中毒的患者;②因药物及其他原因造成的一过性高血糖的患者;③高血糖高渗状态的患者;④严重脱水的患者;⑤严重肝肾功能损害的患者;⑥使用糖皮质激素的患者;⑦病例记录不全的患者。
1.3 方法 患者均给予静脉泵注胰岛素治疗。
1.3.1 对照组患者给予常规血糖管理,密切观察患者病情,实施治疗及护理措施,根据血糖变化对患者进行常规降糖药治疗及护理。对意识不清的患者进行每日唤醒,意识清醒后及时进行沟通,给予心理支持,提高患者治疗依从性。
1.3.2 观察组则在在此基础上给予一系列优质化血糖管理
1.3.2.1 营养治疗: 经鼻肠管进行肠内营养。统一使用纽迪希亚制药(无锡)有限公司生产的康全力肠内营养混悬液TPF-DM(糖尿病配方)经鼻肠管喂养,使用复尔凯英复特肠内营养输注泵,匀速泵入,初始量20 ml/h,根据患者消化情况,逐渐调至80~100 ml/h。及时处理不适胃肠反应(如:胃潴留、反流、腹胀、腹泻、便秘等),逐渐增至目标热量为 1 500 kcal/d。
1.3.2.2 血糖控制方法:使用速效胰岛素制剂(江苏万邦生化医药集团有限责任公司)持续静脉泵入,控制目标血糖 7.8~10.0 mmol/L。所有患者以50 ml 0.9%氯化钠溶液加入50 U胰岛素稀释以微量泵泵入,当血糖≥15.9 mmol/L 时,以4 U·ml-1·h-1泵入,下一次血糖结果≥16.5 mmol/L则加大1 U/ml剂量泵入,如血糖下降1~2 mmol/L则逐渐减量,以每小时下降1~2 mmol/L为宜,当降至7.8~10.0 mmol/L 时采用维持量,根据血糖监测结果随时调整胰岛素推注速度。研究期间停用口服降糖药或预混胰岛素。
1.3.2.3 预防低血糖:采用胰岛素持续泵入治疗时,需要严格控制胰岛素泵入速度,密切监测血糖,当患者出现面色苍白、多汗、 血压下降、呼吸急促等症状时需警惕,立即停用胰岛素,静脉推注 50% 葡萄糖,必要时静脉输注葡萄糖。
1.4 观察指标: 达肠内营养目标喂养热量时间、血糖恢复正常的时间、低血糖发生率、满意度、血清促炎细胞因子白细胞介素-6水平及治疗前后的差值比较。
1.4.1 血糖检测方法: 本组患者均使用美国诺瓦血糖分析仪测定指尖末梢血糖。当血糖>15 mmol/L 或<4.8 mmol/L 时每30分钟检测1次,如血糖>10.0 mmol/L 或<15 mmol/L 时每1小时检测1次,当血糖7.8~10.0 mmol/L 时,每2小时检测1次。根据患者对胰岛素敏感程度和胃肠反应调整胰岛素用量及血糖监测频率,当末梢血糖<3.9 mmol/L 诊断为低血糖,当末梢血糖<2.8 mmol/L为严重低血糖,记录低血糖发生情况,及时给予相应处理并缩短监测时间。
1.4.2 血清促炎细胞因子水平检测:在患者空腹状态下抽取其静脉血,检测血清白介素-6 (酶联免疫分析法)水平。
1.5 满意度 满意度问卷调查表为河北省人民医院神经外科自行设计,出院当天意识清醒的患者自行测评,意识不清的患者可以由患者家属代为进行,评分≥90分为满意,评分≥60~90分为较满意,评分<60分为不满意。满意率:(满意例数+较满意例数)/调查例数×100%。
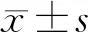
2 结果
2.1 2组治疗情况比较 观察组达肠内营养目标喂养热量时间、血糖恢复正常时间短于对照组(P<0.05),低血糖发生率低于对照组(P<0.05)。见表1。

表1 2组治疗情况比较
2.2 2组患者满意率比较 观察组的满意率 90.3%,显著优于对照组的80.6%(P<0.05)。见表 2。
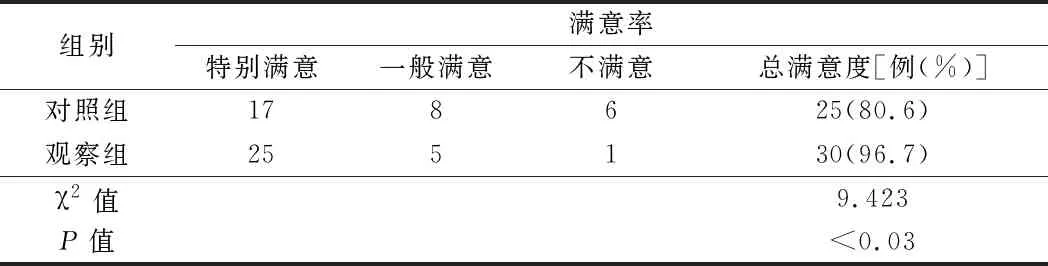
表2 2组患者满意率比较 n=31,例
2.3 血清促炎细胞因子IL-6浓度变化 2组患者干预前IL-6浓度差异无统计学意义(P>0.05);2组干预后IL-6浓度下降(P<0.05);2组间干预后IL-6浓度及有差异(P<0.05)。见表3、4。

表3 血清促炎细胞因子IL-6浓度变化

表4 治疗前后IL-6差值比较 n=31
3 讨论
随着人们生活水平的提高,糖尿病患病率不断增长。糖尿病患者在应激状态下更易发生高血糖及营养不良等代谢紊乱,且二者相互影响,加重患者炎性反应及感染发生率,甚至发生多器官功能障碍综合征,影响预后[11]。
自发性脑出血危重患者在应激反应初期经鼻肠管给予持续泵入肠内营养符合生理,不仅能提供营养支持,还能改善肠黏膜屏障和免疫功能,维护肠道微生态,预防菌群失调,改善营养不良,从而改善出血或感染等出现应激性高血糖的高代谢状态,提高机体免疫力,促进胃肠蠕动恢复,保护胃肠黏膜屏障,预防应激性溃疡,减少并发症的发生。但处于严重应激状态的脑损伤患者,一方面体内促分解代谢激素儿茶酚胺、糖皮质激素、胰高血糖素的分泌增多,导致糖原分解和糖异生均增加,患者血糖升高;另一方面,外伤后机体胰岛素分泌减少或不变,糖耐量降低,或自身存在的胰岛素受体抵抗现象致血糖利用发生障碍,使患者血糖进一步升高,因此,机体因创伤应激反应产生胰岛素拮抗作用,出现应激性高血糖的情况下,应尽早达到患者所需的营养支持。结果显示,观察组患者达肠内营养目标喂养热量时间小于对照组,优质化血糖管理目标血糖能够为患者提供适当的肠内营养基础上维持血糖稳定,能够减少血糖波动对患者造成的损害。
应激性高血糖会导致身体机能下降,损害患者的神经系统以及免疫功能,并加重原发疾病的病情,甚至危及生命。在胰岛素治疗过程中,加强对患者的营养支持护理,确保患者营养充足的同时,调节患者的血糖水平,并以患者血糖变化为准,确定检测时间和次数;为确保对患者血糖值的有效控制,加强对胰岛素的合理使用,及时通知医生,遵医嘱根据患者血糖变化情况,调整患者胰岛素使用剂量以及泵入速度。本文结果显示,观察组患者血糖恢复正常时间明显短于对照组,能够有效控制血糖,利于有效控制神经外科应激性高血糖患者的病情。
IL-6是主要由单核巨噬细胞、成纤维细胞等产生的具有重要生物活性的细胞因子,其可由TNF诱导产生并可增强TNF的有害作用。它具有诱导T、B淋巴细胞分化,刺激肝细胞合成急性期反应蛋白,催化和放大了炎性反应和毒性作用,造成了组织细胞的损害。有研究表明,IL-6的血浓度与患者感染的严重程度以及炎性反应的程度呈正相关,可作为判断病情严重程度的灵敏指标。高水平的IL-6表达常导致局部和广泛性的脑组织二次损伤,在脑水肿的形成、血脑屏障的破坏以及神经元的变性坏死中起到极其重要作用[12]。因此,在临床上如何能积极控制IL-6指标,对患者预后至关重要。本组结果显示,2组干预前后IL-6浓度及差值有差异(P<0.05)。观察组、对照组干预前后差值差异亦存在着统计学意义(P<0.05)。自发性脑出血危重患者行持续肠内营养治疗的管理目标血糖定为中等强度7.8~10.0 mmol/L,采取一系列优质化管理措施可以积极控制患者的炎性反应情况,能够对患者预后起到一定的积极作用。
此项研究通过将自发性脑出血危重患者行持续肠内营养治疗的管理目标血糖定为中等强度7.8~10.0 mmol/L,采取一系列优质化管理措施。研究显示:观察组达肠内营养目标喂养热量时间、血糖恢复正常的时间明显小于对照组;所以患者在严格控制血糖目标后,胃肠道功能存在的,入院24 h内行持续鼻肠管营养治疗,能够促进胃肠蠕动,提高机体应激能力,可以缩短患者达肠内营养目标养热量时间,从而也缩短血糖恢复正常的时间。观察组中无低血糖发生,而对照组中发生低血糖8人次。观察组的患者满意率96.7%,显著优于对照组的80.6% (P<0.05)。与张茜等[13]所提出“精细化肠内营养与血糖管理方案可有效改善重型颅脑损伤合并应激性高血糖患者营养状况,减少血糖波动,缩短住院时间”f管理理念吻合。通过严格控制血糖目标的优质化血糖管理,预防低血糖发生,降低并发症,使家属及患者对医务人员的满意度得到提升。危重患者入院时血清中促炎介质 IL-6表达明显升高表明机体处于炎性因子过度释放的状态中。并且实施优质化血糖管理目标有效控制血糖后,危重症患者血清中促炎细胞因子得到有效控制,降低机体的过度炎性反应。且观察组明显比对照组下降速度快,干预前后的差值也存在统计学意义,可以看出优质化管理血糖目标有显著作用。有文献记录危重患者急性脑出血的血糖增高与出血量和病情严重程度呈显著正相关,即血糖水平越高,致残率越高,病死率越高[14]。应激性高血糖会导致机体功能紊乱、影响组织灌注,加重脑水肿,严重时引发多器官功能衰竭从而导致死亡率增高,康复过程延迟[15-19]。总之,应激性高血糖是影响神经外科危重患者预后不良的危险因素,尽早监控血糖严格控制血糖目标,避免血糖波动幅度过大,防止低血糖及其并发症的发生,可明显改善患者的伤残程度,提高患者后期的生存质量。
总之,自发性脑出血危重患者行持续肠内营养治疗的优质化血糖管理能够加快降糖速度,缩短达肠内营养目标喂养热量时间,避免低血糖发生,改善患者机体炎性反应,提高患者满意度。

