营养指导联合饮食控制对慢性肾脏病病人自我管理和营养状况的影响
尹建华,陈 颖,赵 红,翟从芳
1.合肥市第一人民医院,安徽 230001;2.合肥市滨湖医院
慢性肾脏病是指病理学检查、血、尿检查或影像学检查结果提示肾损害超过3 个月者,血液透析是目前临床治疗慢性肾脏病终末期的常用方法,可替代肾的部分生理功能,清除体内代谢废物、多余盐、水[1-2]。但长期接受血液透析的病人营养不良的发生风险较高,可对病人的预后产生不良影响。对于慢性肾脏病病人而言,应在保证营养供给的基础上控制蛋白质、盐的摄入量[3-4]。但目前有相当一部分慢性肾脏病病人的饮食自我管理能力较差,应引起重视[5]。蛋白质摄入过多可影响肾脏对肾小球毛细血管血流的自动调节功能,加重肾损伤,而蛋白质摄入过少可导致贫血、免疫力下降,增加感染性并发症发生风险,这均会对病人的预后产生不良影响[6-7]。营养指导可帮助病人了解慢性肾脏病病人的营养需求和注意事项,使其能够更好地控制饮食[8]。本研究探讨营养指导联合饮食控制对慢性肾脏病病人自我管理和营养状况的影响,现报道如下。
1 资料与方法
1.1 一般资料 选取2020 年1 月—2022 年5 月安徽合肥第一人民医院肾内科收治的120 例慢性肾脏病病人为对象。纳入标准:符合2012 年美国肾脏病基金会(KDIGO)指南中制定的诊断标准[9];年龄18~80 岁;于合肥市第一人民医院肾内科进行规律透析;签署知情同意书。排除标准:无法配合治疗及量表的评估;伴有急性感染、精神疾病或造血、免疫等系统严重疾病;伴有肝、心等脏器功能不全;孕妇或正处于哺乳期病人;有肾移植治疗史;伴有严重营养不良或预计生存期低于6 个月。采用简单随机法将120 例病人分为对照组和观察组各60 例,两组一般资料比较差异无统计学意义(P>0.05)。见表1。
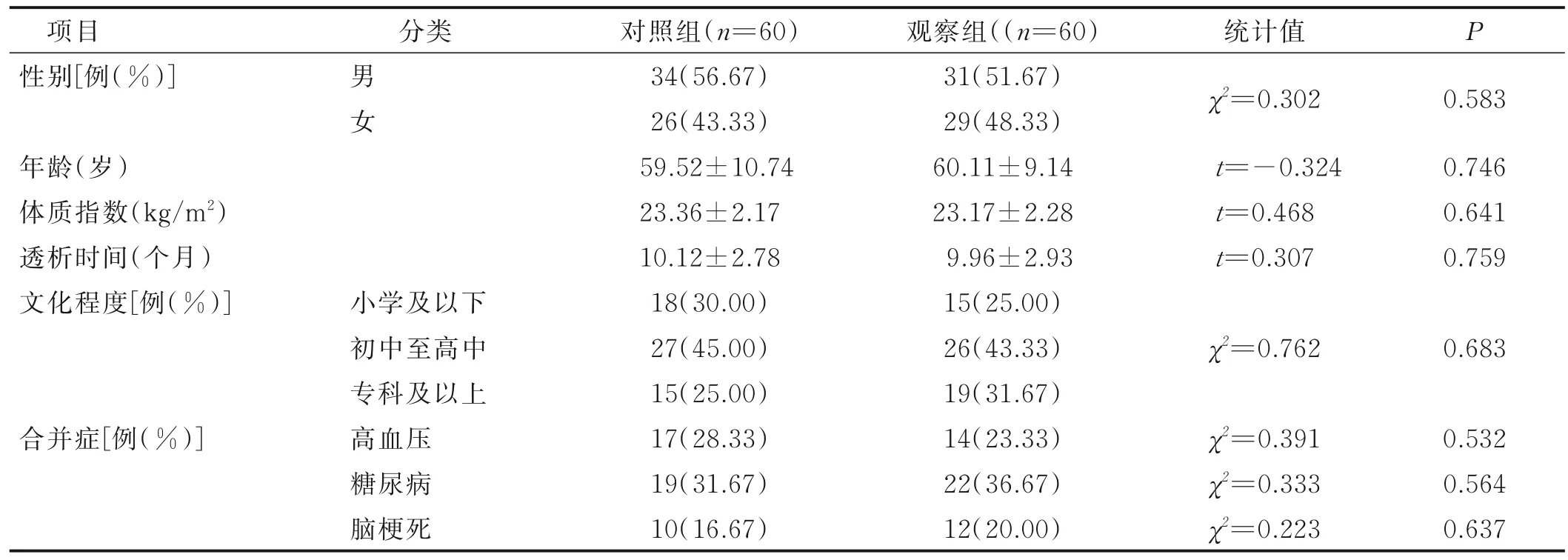
表1 两组一般资料比较
1.2 干预方法
1.2.1 对照组 给予常规护理措施干预,在诊疗间隙向病人告知慢性肾脏病的自我护理知识,指导病人进食低盐、低脂、优质蛋白质饮食,定期检查肾功能、血脂、血压及营养指标。
1.2.2 观察组 给予营养指导联合饮食控制干预,病人入组时进行营养评估,营养师根据病人的年龄、性别、体质指数、肾功能等确定制订饮食营养方案。病人在接受低蛋白饮食时应保证有足够的热量摄入,增加维生素B、叶酸、铁、锌、钙等营养物质的摄入。低蛋白饮食中以优质蛋白质为主,注意补充必需氨基酸或酮酸。限制磷的摄入,每日磷摄入量不应超过10 mg/kg。严格控制水的摄入,告知病人除了牛奶、饮料外,水果、饭食等食物中也含有水分。护理人员负责监督、执行饮食营养方案。鼓励家属参与病人饮食制作的培训,采取口头宣教、视频、实物模型、宣传资料等方式向病人和家属讲解饮食的品种、烹饪方法,教会吃什么、怎么吃才能保证营养均衡。病人出院前给予饮食菜单,标示关键营养素的含量。出院后通过电话或微信定期随访,接受反馈信息,指导营养摄入。
1.3 观察指标和检测方法
1.3.1 营养状况 于干预前、干预6 个月抽取病人空腹状态下外周静脉标本3 mL,离心处理,转速3 000 r/min,时长10 min,取血清采用特种蛋白分析仪(美国贝克曼-库尔特公司,型号:IMMAGE 800)检测前清蛋白(PA)、血清清蛋白(ALB)和转铁蛋白(TF)。
1.3.2 透析充分性 于干预前、干预6 个月抽取透析前血管动脉通路血液2 mL 作为透析前血样,停止超滤并降低血流量至50 mL/min 后15 s 取动脉端血液2 mL为透析后血样,采用全自动生化分析仪(日本日立株式会社,型号:7600 型)检测尿素氮及肌酐,尿素清除指数(Kt/V)=-Ln(R-0.008t)+(4-3.5R)×ΔBW/BW,其中 R 为透析后尿素氮/透析前尿素氮,t 为治疗时间,ΔBW 为超滤量,BW 为透析后体重;尿素下降率(URR)=(透析前尿素氮-透析后尿素氮)/透析前尿素氮。
1.3.3 自我管理行为 采用慢性肾脏病自我管理行为量表[10]于干预前、干预6 个月评估病人自我管理能力,量表共26 个小题,涵盖了饮食管理、规律锻炼、并发症护理、监测尿酸、遵循医嘱服药、处理高低蛋白血症6 个方面,单个小题分值为1~5 分,分值越高表示病人对应方面自我管理能力越强。
1.3.4 并发症发生率 统计两组透析并发症发生情况,如低血压、心功能不全、高血压、透析器过敏等。
1.4 统计学方法 采用SPSS 26.0 软件处理,符合正态或近似分布的定量资料采用均数±标准差(±s)描述,比较采用t检验,定性资料用例数、百分比(%)描述,比较采用χ2检验。以P<0.05 为差异有统计学意义。
2 结果
2.1 两组干预前后营养状况比较 干预前,两组营养状况比较,差异无统计学意义(P>0.05);干预6 个月后,对照组PA 较干预前升高,而ALB、TF 与干预前比较,差异无统计学意义(P>0.05);干预6 个月后,观察组ALB、PA、TF 较干预前升高,且观察组干预6 个月后营养状况优于对照组(P<0.05)。见表2。
表2 两组干预前后营养状况比较(±s)单位:g/L

表2 两组干预前后营养状况比较(±s)单位:g/L
① 与本组干预前比较,P<0.05。
组别对照组观察组t值P例数60 60 ALB PA干预前30.58±5.11 31.02±4.67 0.492 0.623干预6 个月后31.02±4.89 37.25±5.16①-6.788<0.001干预前2.68±0.12 2.64±0.15 1.471 0.144干预6 个月后2.98±0.18 0.34±0.22 3.374<0.001 TF干预前3.41±0.69 3.39±0.71 0.156 0.876干预6 个月后3.45±0.75 3.71±0.51①-2.221 0.028
2.2 两组干预前后透析充分性比较 干预前,两组透析充分性比较,差异无统计学意义(P>0.05);干预6 个月后,对照组URR、Kt/V 与干预前比较,差异无统计学意义(P>0.05);干预6 个月后,观察组URR、Kt/V较干预前升高,且观察组干预6 个月后URR、Kt/V 高于对照组(P<0.05)。见表3。
表3 两组干预前后透析充分性比较(±s)
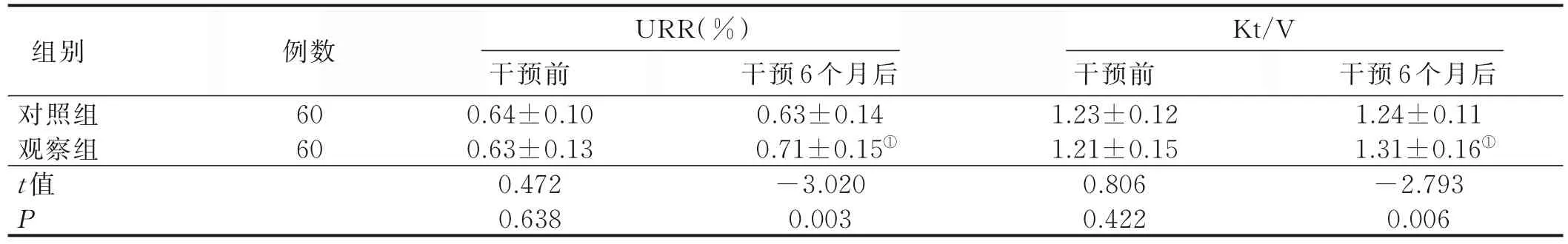
表3 两组干预前后透析充分性比较(±s)
① 与本组干预前比较,P<0.05。
组别对照组观察组t值P例数60 60 URR(%)Kt/V干预6 个月后1.24±0.11 1.31±0.16①-2.793 0.006干预前0.64±0.10 0.63±0.13 0.472 0.638干预6 个月后0.63±0.14 0.71±0.15①-3.020 0.003干预前1.23±0.12 1.21±0.15 0.806 0.422
2.3 两组干预前后自我管理能力评分比较 干预前,两组自我管理能力评分比较,差异无统计学意义(P>0.05);干预6 个月后,两组饮食管理、规律锻炼、并发症护理、监测尿酸、遵循医嘱服药、处理高低蛋白血症等评分较干预前升高,且观察组干预6 个月后自我管理能力评分高于对照组(P<0.05)。见表4。
表4 两组干预前后自我管理能力评分比较(±s)单位:分
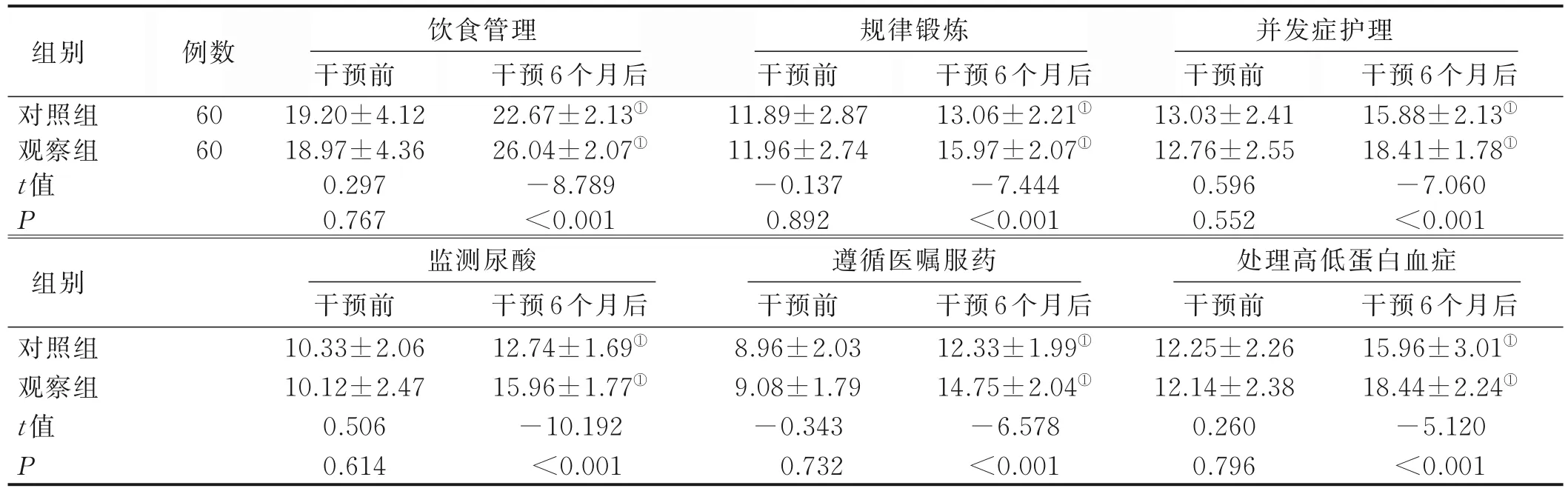
表4 两组干预前后自我管理能力评分比较(±s)单位:分
① 与本组干预前比较,P<0.05。
组别对照组观察组t值P例数60 60饮食管理干预前19.20±4.12 18.97±4.36 0.297 0.767干预6 个月后22.67±2.13①26.04±2.07①-8.789<0.001规律锻炼干预前11.89±2.87 11.96±2.74-0.137 0.892干预6 个月后13.06±2.21①15.97±2.07①-7.444<0.001并发症护理干预前13.03±2.41 12.76±2.55 0.596 0.552干预6 个月后15.88±2.13①18.41±1.78①-7.060<0.001组别对照组观察组t值P监测尿酸 遵循医嘱服药 处理高低蛋白血症干预前10.33±2.06 10.12±2.47 0.506 0.614干预6 个月后12.74±1.69①15.96±1.77①-10.192干预前8.96±2.03 9.08±1.79-0.343<0.0010.732干预6 个月后12.33±1.99①14.75±2.04①-6.578<0.001干预前12.25±2.26 12.14±2.38 0.260 0.796干预6 个月后15.96±3.01①18.44±2.24①-5.120<0.001
2.4 两组透析并发症发生率比较 观察组透析总并发症发生率为11.67%,低于对照组的26.67%,差异有统计学意义(P<0.05)。见表5。

表5 两组透析并发症比较 单位:例(%)
3 讨论
慢性肾脏病是临床常见的难治性、慢性、非传染性疾病,其原发疾病比较复杂,各类慢性肾小球肾炎、肾病综合征、糖尿病肾病、多囊肾、狼疮性肾病、中毒等均可导致慢性肾脏病[11-12]。流行病学调查发现,中国目前慢性肾脏病病人已达1.3 亿例,需要接受经血液透析和腹膜透析的患病率约为402.18/100 万和39.95/100 万[13]。
除药物治疗和肾脏替代治疗外,营养干预在延缓慢性肾脏病病程进展方面也具有重要的作用。张容等[14]对慢性肾脏病病人实施系统化营养管理,发现其可改善病人的营养状况,延缓肾脏疾病的发展。本研究发现,干预6 个月后,采用营养指导联合饮食控制干预的病人ALB、PA、TF 等营养指标均优于采用常规干预的病人。这一结果提示,营养指导联合饮食控制应用于慢性肾脏病可更好地改善营养状况,这与已有的研究结论[15-16]基本一致。这是由于在营养指导联合饮食控制干预模式下,医护人员通过对病人进行营养状态评估,并据此结果由专业的营养师制定饮食营养方案,由护理人员负责监督、执行饮食营养方案,确保病人严格按照计划摄入营养物质;鼓励家属的参与,病人出院前给予饮食菜单,使其在出院后仍能继续按照已制定好的饮食营养方案摄入饮食[17];出院后通过电话或微信定期随访,了解病人的营养摄入状况,并给予及时的反馈和指导,确保营养指导和饮食控制的连贯性,从而使病人获得更好的营养支持,机体营养状况得到更好的改善[18]。
透析充分性是指病人在摄入一定量蛋白质后,力求应用最短时间清除尿毒素,在透析间期保持在一定水平值。目前,临床尚无满意的透析充分性指标,一般根据尿素动力学模型采用KT/V、URR 等指标来反映透析充分性[19]。本研究发现,干预6 个月后,采用营养指导联合饮食控制干预的病人URR、KT/V 高于采用常规干预的病人。这一结果提示,营养指导联合饮食控制应用于慢性肾脏病可提高病人的透析充分性。这是由于营养指导联合饮食控制可为病人提供充足的营养,但并不增加蛋白质的摄入,可减轻肾脏负担。严格控制水分、补充水溶性维生素的摄入有助于提高透析充分性[20-21]。
本研究还发现,干预6 个月后,采用营养指导联合饮食控制干预者饮食管理、规律锻炼、并发症护理、监测尿酸、遵循医嘱服药、处理高低蛋白血症等自我管理能力评分高于采用常规干预的病人;透析总并发症发生率低于采用常规干预的病人。这一结果提示,营养指导联合饮食控制应用于慢性肾脏病可提高病人自我管理能力,降低低血压、心功能不全、高血压、透析器过敏等透析并发症的发生,这是由于营养指导联合饮食控制通过健康宣教使病人认识到饮食、营养对慢性肾脏病的影响,促使其认真对待、积极配合;鼓励病人及其家属参与到饮食控制工作中,增强其主观能动性和自我管理能力[22]。在这一模式下,病人的营养状态得到改善,机体水钠潴留、容量控制不当等状况得以改善,使得低血压、心功能不全、高血压等并发症风险也随之下降;透析器过敏与机体免疫紊乱状态有关,病人营养状况改善后免疫功能得到调节,可在一定程度上降低透析器过敏风险[23]。

