牙根盾技术在种植修复中的研究进展
商中帅 孙兰英
近年来,种植义齿已逐渐成为失牙患者进行义齿修复的首要选择,获得良好种植修复的前提是要有充足的骨量。但牙齿拔除后牙槽骨会出现不同程度的吸收,导致牙槽骨的形态发生改变,这些变化会对治疗计划、种植体定位、美观效果和骨结合均产生不利的影响[1]。为减少拔牙后牙槽骨吸收,位点保存被广泛应用于临床中,如自体骨移植[2]、拔牙窝中置入Bio-oss 胶原蛋白[3]、使用其他骨替代材料[4]、软组织移植[5]等。这些技术能在不同程度上减轻牙槽骨的吸收或修复骨缺损,但因各自的缺点如开辟第二术区、价格昂贵、免疫排斥等,不能完全满足临床需求。因此,如何有效地减少拔牙后牙槽骨的吸收仍是临床面临的一大问题。
早期的研究表明,在进行修复时保留部分牙根在牙槽骨中可以减少牙槽骨的吸收[6]。近年来,牙根盾技术作为一项新技术被引入并逐渐开展,该技术核心是保留唇颊侧牙根片为天然屏障,使唇颊侧牙周膜附着得以保存,有利于维持牙槽骨的形态与体积,减少骨移植材料的使用,缩短治疗时间。现就牙根盾技术的理论依据、临床应用及存在的争议问题做一综述。
一、牙根盾技术的理论依据
1.牙根盾技术原理
牙齿拔除后牙槽骨会发生一系列的重建活动。牙齿通过牙周韧带纤维进入束骨固定在颌骨上,牙齿拔除后,束骨-牙周韧带复合体及其血管损伤,束骨因此失去功能,尤其是上颌前牙唇侧嵴顶仅由束骨组成,牙槽骨的高度和宽度就会减少。牙根盾技术的原理是保留了束骨-牙周韧带复合物及其血液供应,防止牙槽骨的生理性骨吸收,从而防止周围软组织的萎缩,特别是对于上颌前牙区发挥着重要的作用[7]。除此之外,牙根盾可能发挥着抵挡软组织压迫的作用,以获得更好的骨保存效果。Jiang 等[8]在评估钛支架对上颌前牙拔牙窝重建的应用效果时发现钛支架可以抵抗软组织的压迫,减少水平骨吸收,这似乎从侧面反映牙根盾可能发挥着抵挡软组织压迫的作用。
2.牙根盾的组织学分析
在2018 年有学者首次提供了人类组织学研究证据,结果表明骨质可以完全填充在牙根盾和种植体表面的间隙中。他们将一颗有炎症的植体取出,植体近中表面有牙根片紧密附着。对其进行组织学上的分析显示,牙根片和种植体的螺纹间隙被骨质充填,呈大理石样外观,是典型的牙槽骨组织学表现;其与植体表面紧密结合,并延续至根尖部分,这表明牙根盾与植体可以产生牢靠的骨结合[9]。同样,Mitsias等也进行了组织学上的分析,发现在植体植入5 年后颊侧骨板得到了完整的保存,没有任何吸收的现象,在根片和植体根尖1/3、根中1/3 几乎由致密、成熟的骨质填充,在根片冠方1/3 可以观察到结缔组织的定植[10]。这为牙根盾技术在临床上的应用提供了可靠的组织学依据。
二、牙根盾技术的临床应用
1.适应症与禁忌症[11]
(1)适应症:生理健康的成年人;因外伤冠折或者深龋破坏而不能修复的牙齿;无急慢性根尖周炎症;满足即刻种植要求:有健康的牙周组织及充足的骨量保证种植体能按理想的三维位置植入,唇侧骨板完整,牙槽窝根尖区有足够的骨量保证种植体获得良好的初期稳定性;口腔卫生良好。
(2)禁忌症:存在牙周病或牙周病史;咬合创伤;牙齿松动;骨水平以下的水平根折;牙根内外吸收;常规口腔种植手术的禁忌病史(糖尿病未得到控制或治疗、口腔和颌面部放化疗、孕妇或哺乳期的患者等)。
2.牙根盾技术临床应用效果
牙根盾技术为口腔种植修复提供了一种新的治疗方法,使种植体周围组织保持在接近正常的状态,维持了前牙区的美观[12],而且与传统的种植技术具有相似的成功率[13]。近几年的研究表明,即刻种植后唇颊侧骨板仍然会出现不同程度的吸收[14]。与该技术相比,牙根盾技术在保持植体周围组织原有的状态方面具有明显的优势[15,16]。有学者在对比牙根盾技术与传统即刻种植技术的临床效果研究中,发现牙根盾组红色美学评分高于传统即刻种植组,牙槽嵴顶骨吸收较传统即刻种植组少[16]。Sun 等[17]得出一致的结果,而且在术后两年复查时牙根盾组探针深度、改良出血指数及改良菌斑指数均低于传统即刻种植组。有研究对植体的稳定性和患者的满意度进行报道,发现与传统的即刻种植技术相比牙根盾技术可以获得更好的植体稳定性与患者的满意度[18,19]。另外,Mendes Tribst 等评估牙根盾技术和传统的即刻种植技术在植体植入和修复时骨微应变、位移和应力分布,发现两者的结果没有差异,说明牙根盾技术的使用不会对种植体修复后的生物力学行为产生负面影响[20]。当美学区多颗牙无法保留需要间隔植入植体进行桥修复时,避免未植入植体的位点发生骨组织凹陷,可以保留唇侧根片,舌侧不植入种植体,在拔牙窝充填骨移植材料,并移植软组织进行封闭,以保留该区域骨轮廓[21]。另外,也有研究将牙根盾技术用于后牙区,Schwimer 等报道了1 例牙根盾技术在上颌第二磨牙的种植修复,3 个月后随访表现种植体周围软组织恢复较好,种植体稳定性良好[22]。
牙根盾技术还可以保留邻面的根片,以减少邻面牙槽骨的吸收,使种植体间的牙龈乳头得以保存,尤其是在上颌前牙区,可以获得更高的美学评分[23]。另外,当前牙因外伤出现唇腭向折断时,也可以将牙根盾沿着骨折线分为两半使用。B?umer 等[24]进行了该实验的研究,即将牙根盾制备出一条纵向的沟,4个月后组织学上的分析显示牙根片通过生理性牙周韧带附着在颊骨板上,植体与牙根片的接触间隙被新生的骨质所充填,保持了颊侧轮廓的自然外观。该技术为垂直折裂牙提供了一种可行的选择。
3.牙根盾技术操作方法
常规的牙根盾技术的手术操作大致可以分为6个步骤:①用金刚砂车针截除患牙临床牙冠部分;②沿根管近远中方向将牙根为唇侧和腭侧两部分;③微创拔除腭侧牙根;④调磨唇侧的根片至合适的厚度、高度和长度,使其形成半月微凹形态;⑤植入种植体⑥进行临时修复(图1)。其操作要点在于不损伤周围软硬组织的前提下,将牙根盾预备成理想的形状和尺寸,便于植体植入到设计的位置并起到维持牙槽骨形态和体积的作用。为确保预备好的牙根盾无裂缝及松动,有学者结合12 年临床经验提出在进行牙根盾预备时,可以用亚甲基蓝,一种蓝色的染色剂检查牙根盾是否有裂缝,并用手术镊轻轻地检查牙根盾是否稳固[25]。牙根盾的预备程序较复杂,技术敏感性较高,适用于有丰富临床经验的术者,而且有限的基底骨使种植体的植入也具有挑战性,凭借自由手很难去操作。Chen 等以及Zhang 等提出了用数字化双导板的方法去预备牙根盾和植入植体,通过CBCT 影像的分析以及口内扫描确定牙根盾的形状及位置,在导板的引导下完成牙根盾的预备以及植体的植入,并认为该方法可以很好地控制根片的形状、厚度、长度以及种植体的位置,而且能够缩短手术时间[26,27],但该方法也受导板精度的影响。近几年新发展起来的动态导航系统在手术过程中能实时显示邻近骨、牙根等解剖结构,降低该技术敏感性,更加准确进行牙根盾的预备,精准地实现牙根盾至植体间的距离,便于植体的植入[28]。
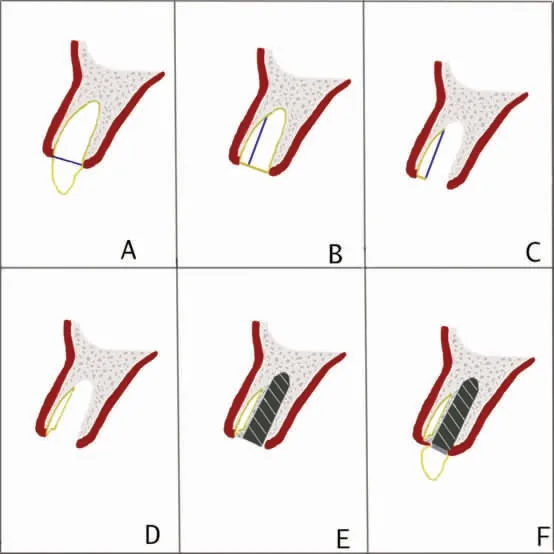
图1 牙根盾手术操作步骤
除了常规牙根盾技术的手术操作,Phillip Roe等[29]还提出了侧壁开窗的方法,即翻瓣后在唇侧骨壁开窗去除根尖1/3 部分,减少常规牙根盾预备过程中对牙根及牙槽骨的损伤,提高了牙根盾预备过程中的可视性,但是该方法增加骨吸收和牙龈退缩的风险,而且仅适用于矢状面牙根位置(sagittal root position,SRP)的Ⅰ类和Ⅱ类,对于SRP Ⅲ类和Ⅳ类是不适用的[30]。
4.牙根盾与种植体间隙的处理
早期的牙根盾技术是种植体与牙根片紧密接触,中间不留空隙,植体与牙根盾接触界面有牙骨质样组织形成[31,32],但其敏感性比较高,在种植备洞与种植体植入时可能引起根片松动及折断[33]。为解决这些问题,出现了改良牙根盾技术,即种植体与牙根盾间留有空隙,在保证种植体安全植入的同时也保持了牙根盾的稳定性,但对于植体与根盾间保留间隙的大小及间隙中是否填入移植材料,尚没有统一的意见。Gluckman 等认为当植体与牙根盾之间存在间隙时需要填充移植材料,以稳定血凝块,并限制软组织填充到该区域[34]。Botticell 等认为当间隙超过1 mm,则需要进行植骨手术,防止植体与牙根盾之间发生感染,更有利于牙槽骨的位点保存[35]。而Kumar等认为牙根盾与植体之间最佳间距为1.5 mm 以上,如果间距大于3 mm,应该进行移植材料的填充[36]。除了在间隙中放入骨移植材料,Guo 等[37]将富含血小板的纤维蛋白(platelet-rich fibrin,PRF)放置在根片和植体之间,经过18 个月的随访显示,植体周围组织保存良好。另有研究表明,种植体与牙根盾的间隙较小时,不需要移植材料来填补间隙,因为自身有一定愈合能力,放置移植材料似乎没必要[25][38]。
另外,间隙的大小与植入位点牙槽窝有关,有些患者上颌侧切牙唇腭侧距离可能不允许在手术过程中牙根盾和植体之间形成间隙[39]。
5.牙根盾技术的局限性及并发症的预防和处理
近年来学者们对牙根盾技术进行了大量的临床研究,但该技术临床医师操作难度较大,尤其对于大多数相对缺乏经验的临床医生来说,这仍是高度敏感的技术。它的操作步骤不像其他技术一样可以准确的遵循,如果过度预备,牙根片容易断裂甚至松动,唇颊侧的骨壁容易穿通。另外,预备时根部产生的温度过高,容易发生牙本质变性[40]。同时牙根盾的暴露、吸收[41],感染[42]、与种植体没有产生骨结合[40]等问题也困扰着这项技术。Gluckman 等对128 例种植体进行了回顾性研究,有20 例种植体发生并发症,其中最常见的是牙根盾的暴露,可能的原因是牙根盾的冠状边缘和牙冠的龈下轮廓之间缺乏足够的空间,也可能是由于牙根盾的冠方过度延伸,或者尖锐的冠方穿透了覆盖的软组织。所以仍然需要大量的临床研究去评估该技术的长期效果[13]。
为降低牙根盾技术的并发症,临床医生应当在理解原理的前提下,熟悉操作要点,严格把握适应症,联合使用导板、导航技术,达到理想的修复效果。为防止牙根盾暴露,可以将牙根盾冠状部分预备成凹形,留出尽可能多的修复空间[25,43]。术中发现牙根盾有裂缝时,可以沿着裂缝将牙根盾分开,有利于血管的长入及骨组织的形成[24]。修复后如果发生了牙根盾的暴露可以通过降低牙根盾的高度联合软组织移植将其关闭,另外,当植体周围发生感染且牙根盾出现松动时,应将牙根盾进行移除,并将植体表面清理干净后进行GBR 手术修复[13]。
三、牙根盾技术的争议问题
发展至今,牙根盾技术已趋渐成熟,但是剩余根片的高度、厚度及长度对唇颊侧骨吸收和最终的修复效果是否有影响,目前仍存在争议。Bäumer 等认为牙根盾的高度位于牙槽嵴顶上1 mm 处可以保留更多的束骨-牙周韧带复合体以维持软硬组织的稳定性[44],而Gluckman 等发现当牙根盾的高度在牙槽嵴顶上1 mm 时,牙根盾暴露的发生率较高,当把牙根盾的高度降到牙槽嵴顶水平并在顶部预备出约2 mm 的凹槽以提供更多的修复空间时,会减少该并发症的发生[13]。另外,Tan 等认为保留根片的高度与牙槽骨吸收的关系并不密切,而根片的厚度对其影响较大。当根片的厚度在0.5~1.5 mm 范围内时,随着厚度的增加,吸收会减少。但是,当根片的厚度超过1.5 mm 时不确定是否存在这种关系[45]。Staehler等认为牙根盾过厚会占用种植体的空间,过薄会影响其稳定性,结合12 年的临床经验总结出1~2 mm的厚度可以为牙根盾提供足够的稳定性,如果其小于0.5 mm 则容易断裂[25]。最近一项使用动态导航系统进行牙根盾的预备与植体的植入的研究似乎解决了这一难题,该研究保留了0.5~1.0 mm 牙根盾的厚度,在手术过程中保证了牙根盾的稳定,而且这样的厚度有利于实现植体与牙根盾间1.5~2 mm 间隙,有利于骨的重建[28]。
对于剩余根片的长度和厚度,我们要考虑牙根的形态及植体植入的位置,视情况而定,不能妨碍植体的植入。有学者[46]在研究中为了更好地保持唇侧骨轮廓,保留了唇侧全部牙根,未去除根尖1/3,而对于SRP Ⅲ类牙根形态在保证植体正确的植入位置时无法保留根尖1/3 的牙根。
四、小结
牙根盾技术可以最大限度地减少拔牙后牙槽骨的吸收,为种植手术提供充足的骨质。尽管目前来说牙根盾技术缺乏长期的临床病例的支持,但是有关牙根盾技术的大量数据已经发表,并取得了令人满意的短期成功,尤其是在美学区可以取得更好的美学效果。近年来牙根盾技术在临床的使用逐渐成熟,相关的研究也越来越多,但此技术对于牙根盾和植体间隙是否植入移植材料、牙根片的最后转归和远期效果等都需要进一步的研究与探讨。

