三酰甘油-葡萄糖指数与脂肪组织胰岛素抵抗的关系分析
李晓辉 尹 洁 刘 冰 于恒池 祝英娜 马池发 袁明霞
(首都医科大学附属北京友谊医院内分泌科,北京 100050)
由于生活方式和饮食模式的改变,肥胖患病率逐年增加,已成为威胁全球健康的公共卫生问题[1]。肥胖者常存在胰岛素抵抗(insulin resistance, IR),而IR是肥胖引起2型糖尿病(type 2 diabetes mellitus, T2DM)、血脂代谢异常、非酒精性脂肪性肝病(non-alcoholic fatty liver disease,NAFLD)及冠状动脉粥样硬化等多种代谢性疾病的中心环节。IR主要包括骨骼肌IR、肝IR和脂肪组织IR(adipose tissue insulin resistance, adipose-IR)[2]。作为一种内分泌器官,脂肪可以影响糖脂代谢[3]。Adipose-IR本身可导致异位脂肪沉积,进而引起骨骼肌IR、肝IR[4],诱发糖脂代谢紊乱。目前对于骨骼肌IR、肝IR的研究较多,而adipose-IR相关研究较少。本课题组前期研究[5]采用adipose-IR指数,即空腹游离脂肪酸(free fatty acid, FFA)×空腹胰岛素(fasting insulin, FINS)对肥胖人群进行分析,结果发现肥胖患者的adipose-IR程度随着体质量指数(body mass index, BMI)的增加逐渐加重[6]。
既往研究[7]以葡萄糖钳夹试验和稳态模型评估胰岛素抵抗 (homeostasis model assessment of insulin resistance,HOMA-IR) 指数作为参考,证实三酰甘油-葡萄糖(triglyceride-glucose, TyG)指数可作为评估IR的替代指标。TyG指数与代谢综合征及心血管疾病密切相关,对疾病的早期筛查、危险分层及预后判断具有很大潜力[8]。由于TyG指数是一个非基于胰岛素的指标,与其他评估IR的方法相比,成本更低、更易获取。在肥胖患者中,TyG指数评估adipose-IR的价值如何,是本研究重点探讨的问题,以期为肥胖及相关代谢疾病的预测及治疗提供新思路和一定的理论依据。
1 对象与方法
1.1 研究对象
将2019年4月至2022年3月于首都医科大学附属北京友谊医院就诊的中心性肥胖[体质量指数(body mass index,BMI)≥28]患者为研究对象,其中男性142例 (33.89%),女性277例 (66.11%)。选择其中TyG≥9.07的209例患者为高TyG组, TyG<9.07的210例患者为低TyG组。本研究获得首都医科大学附属北京友谊医院伦理委员会伦理审批 (审批号:2020-P2-169-02)。所有研究对象均签署了知情同意书。
(1) 纳入条件:年龄18~60岁,符合我国人群中心性肥胖相关诊断切点的要求:男性腰围≥90 cm,女性腰围≥85 cm[9]。
(2) 排除条件:继发性肥胖、其他内分泌激素异常所致的疾病、合并严重心脏疾病(纽约心脏病协会心功能分级>Ⅲ级)、肝肾功能不全(丙氨酸氨基转移酶升高≥2.5倍正常值,血清肌酐升高≥132 μmol/L)、血液系统疾病、自身免疫性疾病、严重感染性疾病和恶性肿瘤者、妊娠期或者哺乳期女性。
1.2 资料收集
收集患者基本临床资料,包括年龄、性别、既往病史、长期用药史等;测量身高、体质量、腰围、臀围,用于计算BMI、身体肥胖指数(body adiposity index,BAI)。受试者隔夜空腹至少8 h于次日晨采肘静脉血,检测空腹血糖(fasting blood glucose, FBG)、胰岛素水平、糖化血红蛋白(glycosylated hemoglobin A1c,HbA1c)、总胆固醇(total cholesterol, TC)、三酰甘油(triglyceride, TG)、高密度脂蛋白胆固醇(high density lipoprotein-cholesterol,HDL-C)、低密度脂蛋白胆固醇(low density lipoprotein-cholesterol,LDL-C)、肌酐(creatinine,Cr)、尿素氮 (blood urea nitrogen,BUN)、尿酸(uric acid,UA)、丙氨酸氨基转移酶(alanine aminotransferase,ALT)、门冬氨酸氨基转移酶(aspartate aminotransferase,AST)、超敏C反应蛋白(high sensitivity C-reactive protein,hsCRP)、FFA等代谢相关指标。
1.3 实验室检测
1.3.1 各指标检测方法
血糖采用葡萄糖氧化酶法进行测定;HbA1c采用高效液相色谱法测定;胰岛素采用电化学发光免疫法测定;FFA浓度采用酶比色法测定;ALT、AST和TC、HDL-C、TG浓度使用比色酶自动分析仪测量,自动计算得出LDL-C浓度。
1.3.2 计算公式
(1) TyG指数=ln[空腹TG×FBG/2][10];
(2) BMI=体质量/身高2;
(3) BAI=臀围/身高1.5-18;
(4) HOMA-IR=FBG×FINS/22.5;
(5)稳态模型胰岛素分泌功能(homeostasis model assessment of β-cell function, HOMA-β)指数=20×FINS/(FBG-3.5);
(6)adipose-IR指数=空腹FFA × FINS 。
1.4 统计学方法
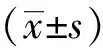
2 结果
2.1 高TyG组和低TyG组间患者基线特征的比较
高TyG组平均年龄(34.28±0.66)岁,男性76例(36.36%),低TyG组平均年龄(30.86±0.58)岁,男性66例(31.43%);高TyG组患者平均年龄大于低TyG组,组间差异有统计学意义(P<0.05),而性别组间差异无统计学意义(P>0.05) (表1)。
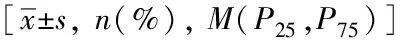
表1 高TyG组和低TyG组肥胖患者基线资料的对比Tab.1 Comparisons of basic characteristics between the high TyG and the low TyG group patients with obesity
两组患者间BMI、腰围、臀围差异均无统计学意义(P>0.05),而高TyG组BAI及HbA1c、FBG、空腹FFA、TC、LDL-C浓度均显著高于低TyG组,各指标组间差异有统计学意义(P<0.05)(表1)。
与低TyG组相比,高TyG组患者FINS、HDL-C浓度及ALT、AST均明显高于低TyG组,各指标组间差异有统计学意义(P<0.05)。而hs-CRP在两组患者间差异无统计学意义(P>0.05)(表1)。
与低TyG组相比,高TyG组adipose-IR指数、HOMA-IR指数均显著增加;而高TyG组HOMA-β指数明显低于低TyG组;各指标组间差异有统计学意义(P<0.05) (表1)。
2.2 TyG指数与糖代谢相关指标之间的关系
相关性分析显示,TyG指数与adipose-IR指数(r=0.310,P<0.001, 图1A)、HOMA-IR指数(r=0.432,P<0.001, 图1B)和HbA1c(r=0.553,P<0.001, 图1D) 均呈显著正相关;TyG指数与HOMA-β(r=-0.397,P<0.001, 图1C)呈显著负相关。
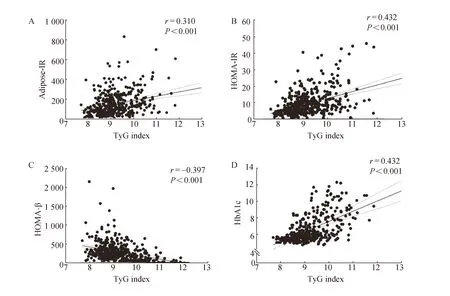
图1 TyG指数与adipose-IR(A)、HOMA-IR(B)、HOMA-β(C)及HbA1c(D)之间的相关性分析Fig.1 Correlation analyses between TyG index and adipose-IR (A), HOMA-IR (B), HOMA-β (C) and HbA1c (D)
2.3 TyG指数与adipose-IR关系的多因素分析
以TyG指数高低为因变量(高=1,低=0),以adipose-IR指数及年龄、性别、BAI、HbA1c、TC、HDL-C、LDL-C、ALT、AST、HOMA-IR、HOMA-β为自变量,进行多因素分Logistic回归分析。结果显示,在校正了上述因素后,TyG指数仍然与adipose-IR指数有显著关联(P<0.05),高TyG指数预示着更严重的adipose-IR(表2)。
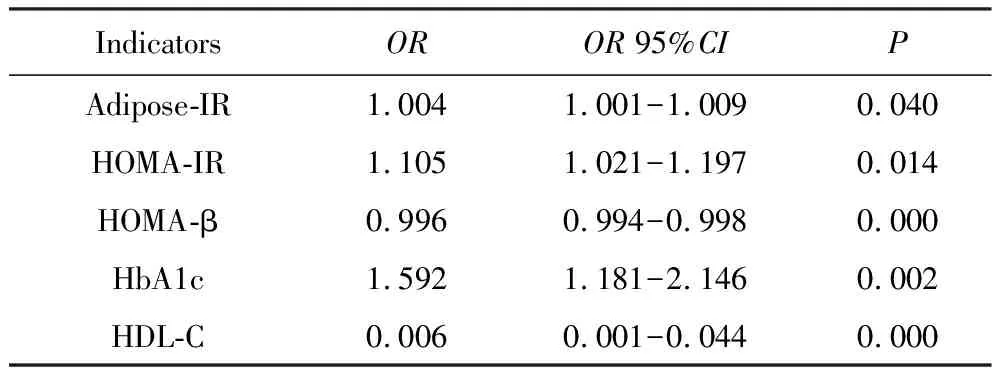
表2 Logistic回归分析影响TyG指数的相关因素Tab.2 Logistic regression results of the related factors affecting TyG index
2.4 TyG对脂肪组织胰岛素抵抗的评估效果
以TyG作为检验变量,Adipose-IR指数高低为状态变量(高=1,低=0),绘制受试者操作特征(receiver operating characteristic,ROC)曲线,进而评估TyG对脂肪组织胰岛素抵抗的评估效果。结果发现,曲线下面积(area under the curve, AUC)为0.713(P<0.05),提示TyG对adipose-IR有一定评估价值(图2)。)
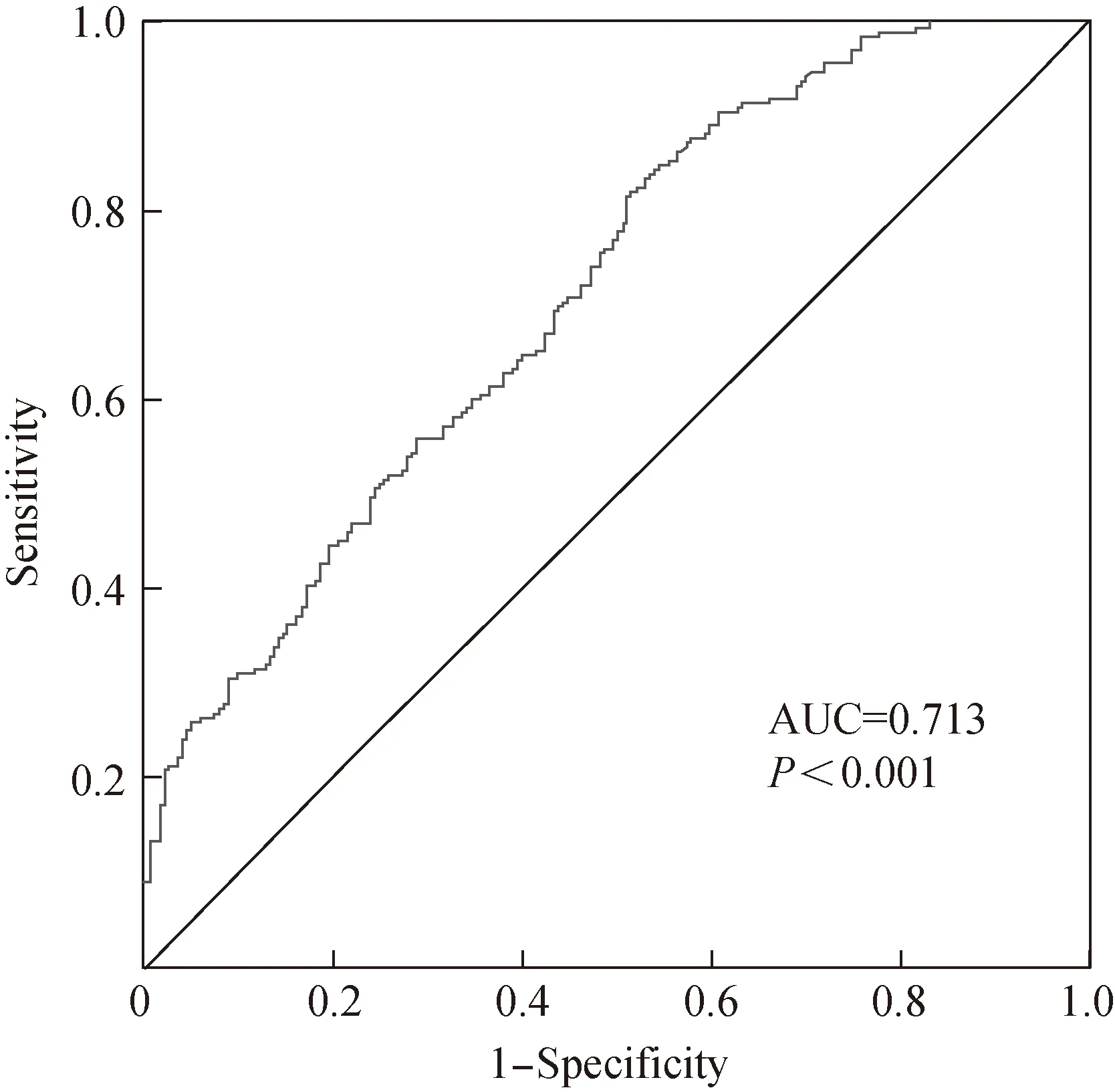
图2 TyG指数的ROC曲线图Fig.2 ROC curve of TyG index
3 讨论
TyG指数在2008年被首次报道可作为诊断健康人群IR的HOMA-IR简易替代指标[11]。高血糖和高三酰甘油血症均为肥胖及相关代谢性疾病的重要危险因素,与IR密切相关;综合这两个指标计算得出的TyG指数与代谢性疾病的关联更加密切。肥胖作为一种由机体脂肪堆积过多或分布异常引起的慢性代谢性疾病,是T2DM、血脂代谢异常、NAFLD及心血管疾病等多种慢性疾病的主要危险因素[12]。在肥胖患者中,脂肪细胞可释放多种脂肪因子,干扰胰岛素信号转导途径,通过多种机制下调胰岛素受体底物的基因表达,导致adipose-IR[13-14]。Adipose-IR是肥胖和T2DM的重要病理生理组成。本课题组之前的研究[6]采用adipose-IR指数对脂肪组织敏感性进行评估,结果发现成人从正常体质量到严重肥胖的过程中,脂肪组织胰岛素敏感性逐渐下降。然而,目前缺少更加简易有效且经济的指标用于评估adipose-IR。本研究发现,在肥胖患者中,TyG与adipose-IR指数呈显著正相关,高TyG组患者的adipose-IR指数较低TyG组显著增加,提示高TyG预示着更严重的adipose-IR。考虑到在本研究中多种因素可能影响adipose-IR指数,我们对年龄、性别、BAI、HbA1c、TC、HDL-C、LDL-C、ALT、AST、HOMA-IR、HOMA-β进行了校正,结果表明,TyG指数是一个独立的adipose-IR的影响因子,TyG指数可以作为一种简易的手段用于评估肥胖患者adipose-IR。
向心性肥胖患者因存在adipose-IR,体内脂肪组织对胰岛素敏感性下降,引起血清TG过多,可能导致肝、肌肉等非脂肪组织中脂肪酸的积累,从而引起异位脂质沉积,脂毒性被认为是发生IR的一种重要机制[15]。研究[16]发现,中老年代谢综合征(metabolic syndrome, MS)患者中,TyG指数与MS组分呈显著正相关,提示TyG是发现MS的可靠指标。本文研究发现,高TC、高LDL-C及低LDL-C浓度均与TyG指数增加有关,提示TyG指数越高,脂质代谢情况越差。高TG和低HDL-C是MS的两个组成部分[17],在一定程度上提示TyG指数与MS二者间关系密切,与既往研究[16]结果一致。向心性肥胖是与MS关系最为密切的肥胖形式。肥胖患者总体脂肪含量增加及内脏脂肪堆积均与IR的发生发展密切相关。既往研究[18]表明BMI可以反映全身脂肪含量,是一个强有力的人类整体死亡率的预测指标,然而身体脂肪分布更能反映人体的代谢健康状况,是一个预测代谢健康更强有力的指标[19]。在本项研究中,我们采用BAI估计内脏脂肪堆积的程度。BAI是一种用于估算身体成分的人体测量学方法,BAI与脂肪含量的关系已经在多项研究[20-21]中得到证实。有研究者[22]通过4室模型证明了成人个体中BAI与脂肪含量的相关性比BMI更强,在反映身体成分组成方面较BMI更具有优势。本文研究发现BAI与TyG指数呈正相关,间接体现了TyG指数可能与内脏脂肪含量存在正向关联。
既往研究[23-24]证明,由于脂肪组织对胰岛素不敏感,肥胖患者血液循环中胰岛素和FFA水平升高,进而可以导致内脏脂肪沉积、加重肝和肌肉IR。因此本研究进一步评估了TyG指数对胰岛素敏感性(HOMA-IR)和β细胞功能(HOMA-β)的影响。结果显示,TyG指数与HOMA-IR指数显著正相关,提示TyG指数可能用于评估IR。而TyG指数与HOMA-β指数呈显著负相关,这可能由糖脂毒性对胰岛功能的抑制作用所致。此外,在肥胖和IR情况下,胰岛β细胞脂解作用增强,增多的脂肪酸不仅干扰糖代谢,还会降低葡萄糖诱导的胰岛素分泌,抑制胰岛素基因表达,促使β细胞受损甚至死亡。
本文研究表明,随着TyG指数的增加,adipose-IR更严重,ALT、AST水平更高。NAFLD已经成为最常见的慢性病,IR在NAFLD的发病和进展中起关键作用[25],而adipose-IR可能是NAFLD进一步发展为肝纤维化或者使纤维化程度加重的主要代谢决定因素[26]。此外,糖脂代谢紊乱在NAFLD的发展过程中起着重要作用。TG是由肝中产生的FFA合成,当脂肪组织的储存能力受限时,会导致FFA的外流增加及肝中脂肪的异位沉积。作为IR的可靠指标,TyG指数与NAFLD之间的关联性也已经被很多研究证实,而且发现TyG指数鉴别NAFLD的准确性明显优于ALT[27]。
研究[28]表明,作为评估IR的指标,TyG指数可作为超重或肥胖T2DM患者血糖控制的有效预测指标。结合本研究的结果,将TyG指数作为adipose-IR的有效指标进行深入研究,进一步探索TyG指数在诊断、预测及治疗肥胖及相关代谢疾病中的潜在价值,具有重要意义。
本研究具有一定优势和创新性。本研究采用国际公认adipose-IR指数,通过空腹胰岛素和FFA浓度评估adipose-IR[5],分析TyG指数对adipose-IR的影响,证实TyG指数是adipose-IR的独立影响因子。TyG指数可作为一种更具可及性的、简单有效的手段评估肥胖患者adipose-IR。本研究属于横断面研究,鉴于横断面研究的局限性,不能准确鉴定TyG指数和adipose-IR及其他重要代谢指标之间的因果关系。
利益冲突所有作者均声明不存在利益冲突。
作者贡献声明李晓辉、袁明霞:提出研究思路,设计研究方案,撰写论文;尹洁、刘冰、于恒池:提供数据,统计学分析指导;祝英娜、马池发:收集及整理数据;袁明霞:总体把关,审核文章。

