105例药物性胆汁淤积型肝损伤患者临床特征分析
陈茜楠,徐 琰,刘晓昌,梅 俏,张卫平,许建明
药物性肝损伤(drug-induced liver injury,DILI)是在药物应用过程中由药物或其代谢物引起的肝脏疾病。一项关于中国DILI的多中心研究[1]显示,中国发病率高于西方国家。法国一项针对社会中DILI发病率的研究[2]显示,47%的病例为胆汁淤积型或混合型,并且胆汁淤积型在老年人中比肝细胞型更为常见。大多数药物性胆汁淤积型肝损伤病例是轻微的,肝损害会随着致病药物的停止而逆转,但约10% 的药物性胆汁淤积型肝损伤黄疸患者会出现肝功能衰竭,并且在少数情况下,可进展为胆管消失综合征和硬化性胆管炎[3]。由于缺乏特异性生物标志物,诊断较困难,该研究收集住院患者中诊断为药物性胆汁淤积型肝损伤的病例,记录其临床数据,总结其临床特征、常见致病药物及预后相关因素,为药物性胆汁淤积型肝损伤的防治提供理论依据。
1 材料与方法
1.1 病例资料采用双向性队列研究收集2017年4月—2022年6月于安徽医科大学第一附属医院就诊的诊断为DILI,且碱性磷酸酶(alkaline phosphatase,ALP)≥2倍正常值上限(upper limit of normal,ULN),R≤2以及Roussel Uclaf因果关系评估模型(Roussel Uclaf assessment method,RUCAM)评分≥6分的患者,排除对乙酰氨基酚或职业性接触毒素致病患者,R=[丙氨酸氨基转移酶(alanine aminotransferase,ALT)/ULN]/(ALP/ULN)。该研究获得了安徽医科大学第一附属医院伦理委员会的批准(批准号:PJ2022-10-25)。
1.2 研究内容收集患者的临床数据,包括:年龄、性别、体质量指数(body mass index,BMI)、住院时间、吸烟史、饮酒史、过敏史、基础疾病、用药史、临床症状、血常规、凝血酶原活动度、肝功能指标初始值及高峰值、病毒标志物、自身抗体、磁共振胰胆管成像(magnetic resonance cholangiopancreatography,MRCP)结果、治疗药物、转归。病理分型依据Wang et al[4]提出的关于胆汁淤积型DILI的最新病理分型标准,分为单纯性淤胆、淤胆型肝炎、混合型肝炎。
1.3 严重程度分级参照2015年《药物性肝损伤诊治指南》[5]标准行临床病情程度分级:1级(轻度肝损伤) :血清ALT和(或)ALP可恢复性升高,总胆红素(total bilirubin,TBIL)<2.5 ULN(2.5 mg/dl或 42.8 μmol/L),且国际标准化比值(international normalized ratio,INR)<1.5,可有或无乏力、虚弱、恶心、厌食、右上腹痛、黄疸、瘙痒、皮疹或体质量减轻等症状。2级(中度肝损伤) :血清ALT和(或)ALP升高,TBIL≥2.5 ULN,或虽无TBIL 升高但 INR≥1.5,上述症状可有加重。3级(重度肝损伤):血清ALT和(或)ALP升高,TBIL≥5 ULN(5.0 mg/dl 或 85.5 μmol/L),伴或不伴 INR≥1.5,患者症状进一步加重,需要住院治疗,或住院时间延长。4级(急性肝衰竭):血清ALT和(或)ALP水平升高,TBIL≥10 ULN(10.0 mg/dl或171.0 μmol/L) 或每日上升≥1.0 mg/dl(17.1 μmol/L),INR≥2.0,可同时出现腹水、肝性脑病或与DILI 相关的其他器官功能衰竭。5级(致命):因DILI死亡,或需接受肝移植才能生存。
1.4 转归随访6个月左右,根据患者临床症状、体征及肝生化指标恢复情况,患者转归分为以下4类:① 治愈:患者临床症状、体征均消失或有明显的改善,且ALT、AST、ALP、TBIL、γ-谷氨酰转肽酶(gamma-glutamyl transpeptidase,GGT)等肝脏生化指标下降到正常范围;② 好转:患者临床症状好转,各异常生化指标较高峰值下降50%以上;③ 未愈:临床表现无好转,肝脏生化指标下降不明显,或者病情加重(进展为肝衰竭或接受肝移植);④ 死亡:治疗期间内死亡。

2 结果
2.1 一般资料共纳入105例药物性胆汁淤积型肝损伤患者,其中男性57例(54.3%),女性48例 (45.7%); 年龄5~85岁,中位年龄55.0(48.0,68.0)岁。比例最高的是≥60岁的患者,共47例(44.8%)。有饮酒史者20例 (19.0%)、吸烟史者20例(19.0%)、过敏史者5例(4.8%)。用药时间为 1~150 d,中位时间为10.0(3.0,30.0) d;潜伏期为2~180 d,中位时间为21.0(10.0,30.0)d;住院时间为1~60 d,中位时间为18.0(10.0,28.0) d。
2.2 临床症状药物性肝损伤无特异性症状。本研究13例(12.4%) 患者仅有肝功能异常而无自觉症状。其余92例患者存在一种或多种临床症状,包括黄疸、纳差、乏力、腹痛腹胀、瘙痒、发热、恶心呕吐、皮疹等。
2.3 基础疾病在105例药物性胆汁淤积型肝损伤患者中,合并基础疾病者为99例(94.3%),多数病例合并2种以上基础疾病,包括高血压、糖尿病、恶性肿瘤、慢性气管炎或肺气肿、慢性胃炎、高脂血症、脑血管病、甲状腺功能亢进症、肾功能不全、风湿系统疾病、心功能不全等。其中有12例(11.4%)患者原先存在基础肝病,包括1例同时合并非酒精性脂肪性肝病及慢性戊型肝炎、6例非酒精性脂肪性肝病、4例慢性乙型病毒性肝炎、1例慢性戊型肝炎,均处于非活动期,单因素差异性分析结果提示两组不同预后之间潜在基础肝病差异无统计学意义(P=0.808)。
2.4 引起DILI的药物种类本组病例所涉及的肝损伤药物分为14大类,包括近80余种药物,其中30例患者存在1种以上的伴随药物。主要致病药物包括中药、抗肿瘤药、抗生素、抗结核药、解热镇痛药、抗溃疡药、抗甲状腺素药、免疫抑制剂、抗精神病药、抗癫痫药、降脂药、激素、降糖药等。排名前3位的分别为:中药36例(34.3%)、抗肿瘤药物24例(22.9%)、抗生素11例(10.5%)。中药包括中成药及中草药,其中26例患者为不正规服药:包括自行服用含有土三七及何首乌等成分的中药,或自行购买成分不明的偏方,其用药目的多为活血化瘀、治疗腰背疼痛,脱发,皮疹等。除抗肿瘤药物外,大多数药物以口服给药为主。其中RUCAM评分6~8分者88例(88.6%),评分>8分者12例(11.4%)。
2.5 影像学检查结果105例药物性胆汁淤积型肝损伤患者中有49例行MRCP者,其余患者均行B型超声或腹部CT检查。其中7例(14.3%)患者影像学上存在硬化性胆管炎样改变。其中4例患者为肝外狭窄,2例患者肝内外胆管均有狭窄,1例患者为肝门部胆管狭窄。研究结果表明,药物可以导致在影像学上可见的胆管改变。因此在诊断硬化性胆管炎的患者中,需加以鉴别药物性胆管损伤所致。
2.6 病理结果105例药物性胆汁淤积型肝损伤患者中有16例行肝穿刺病理检查,其中12例(75%)为淤胆型肝炎,2例(12.5%)为混合型肝炎,2例(12.5%)呈单纯性淤胆。其中7例(43.75%)存在小叶间胆管损伤,其小叶间胆管损伤表现呈现类似于原发性胆汁性胆管炎1期的病理改变,结合用药史、病史、自免肝抗体检查结果等加以鉴别。
2.7 严重程度分级情况在105例药物性胆汁淤积型肝损伤患者中,肝损伤程度为1级者有27例(25.7%);2级者有17例(16.2%);3级者25例(23.8%);32例(30.5%)严重程度为4级者发生肝衰竭,其中10例(31.3%)患者治愈、20例(62.5%)患者好转、2例(6.3%)患者未愈;严重程度为5级者有4例(3.8%),其中包括1例使用抗结核药患者,1例因皮肤病使用雷公藤治疗的患者,1例因肺恶性肿瘤使用阿美替尼患者以及1例因胃部不适使用中药的患者。
2.8 转归105例患者中治愈53例(50.5%),好转41例(39.0%),未愈7例(6.7%),死亡4例(3.8%),总有效率为89.5%。对有可能影响预后的相关因素行差异性分析结果显示:RUCAM评分,R值、血红蛋白计数、嗜酸粒细胞计数、初始ALT以及住院时间差异均有统计学意义,P<0.05(表1)。纳入P<0.2的相关变量行二元Logistic逐步回归分析示:RUCAM评分低、血红蛋白水平低、住院时间短以及白细胞计数高是药物性胆汁淤积型肝损伤患者转归的独立危险因素(表2)。
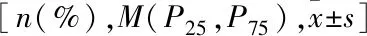
表1 胆汁淤积型药物性肝病相关预后影响因素差异性分析

表2 胆汁淤积型药物性肝病预后的多因素回归分析
3 讨论
由于鉴别诊断较多,临床表现变异大以及缺乏特异性血清学生物标志物,药物性胆汁淤积型肝损伤的诊断极具挑战。其包含一系列临床表现如:轻度胆汁淤积、胆汁淤积性肝炎、胆管消失综合征及继发性硬化性胆管炎[6-7],临床症状缺乏特异性。目前研究[8]表明高龄(年龄>60岁)、遗传决定因素和相关药物特性是药物性胆汁淤积型肝损伤发病的危险因素,该研究患者年龄比例最高的是≥60岁的患者,与既往研究一致。药物性胆汁淤积型肝损伤的病死率可高达10%,因此应及时识别和治疗[9]。国内研究[10-11]表明,中药和抗结核药物是中国导致DILI的主要药物类别,其次是抗肿瘤药物及免疫调节剂,该研究位居前3位的依次为:中药、抗肿瘤药物及抗生素。
药物还可能对主要胆管造成损伤,引起硬化性胆管炎样改变。Gudnason et al[12]第一次对DILI患者的MRCP检查研究表明多达 10% 的 DILI 病例可能出现胆总管扩张和短节段狭窄等硬化性胆管炎样改变,且这些患者更有可能出现黄疸,肝损伤恢复时间更长。Ahmad et al[13]复制了这项研究,从 DILIN 前瞻性队列研究中也表明7%行MRCP的DILI患者出现了继发性硬化样改变。该研究表明14.3%行MRCP患者存在硬化性胆管炎样改变。因此,将DILI作为胆管成像异常患者的鉴别诊断很有必要性,药物性胆汁淤积型肝损伤的患者应考虑行MRCP。
药物性胆汁淤积的治疗主要是迅速停药和避免再次用药,对于发生严重急性肝损伤导致暴发性肝衰竭的患者,以及发生继发性胆汁性肝硬化和失代偿的患者,肝移植是唯一有效的治疗方法[14]。研究表明[3,15],药物性胆汁淤积型肝损伤的病死率约为 5.0%~14.3%,且其肝功能检测需要更长的时间才能正常化。该研究结果表明105例药物性胆汁淤积型肝损伤患者的病死率为3.8%,总有效率为89.5%,二元Logistic回归分析示:RUCAM评分低、血红蛋白水平低、住院时间短以及白细胞计数高是药物性胆汁淤积型肝损伤患者转归的独立危险因素。分析原因可能为RUCAM评分低者,住院时间短者患者诊断不明确,治疗不充分,因此预后更差。而很少有研究报道血红蛋白及白细胞计数与肝脏疾病预后之间的关联。韩国的一项关于DILI患者短期预后的预测指标的研究[16]表明血红蛋白水平是患者短期预后的独立预测指标,且单因素回归分析表明白细胞计数与短期预后有关。另有研究[17]表明网织红细胞计数增加和血红蛋白浓度降低与肝移植候选者死亡风险增加有关,并且表明网织红细胞计数和血红蛋白与器官功能,肝脏炎症和造血功能的各种标志物相关。推测可能因贫血患者可造成肝脏组织处于低氧状态,不利于肝功能恢复。而白细胞水平高者体内炎症介质较高,可造成肝损伤加重。因此对于具有上述高危不良预后的患者应积极治疗及加强监测。
综上所述,大多数药物性胆汁淤积型肝损伤患者在停药后不久即可消退,总体预后较好,但部分病例可进展为慢性胆汁淤积、硬化性胆管炎及肝硬化。该研究发现药物可引起硬化性胆管炎,临床中较易忽略此点,应作为鉴别诊断的一部分。同时,该研究表明血红蛋白水平低,白细胞计数高是药物性胆汁淤积型肝损伤患者转归的独立危险因素。因此临床工作中对于贫血严重,白细胞计数较高的药物性胆汁淤积型甘肃省应加强监测及管理。

