双能量CT 碘图定量参数和血清KLF5、sTIM-3与晚期非小细胞肺癌患者预后的关系研究
胡婷婷,鲁洪岭,刘倩,孙云川
肺癌是全世界癌症死亡的主要原因,其中非小细胞肺癌(non-small cell lung cancer,NSCLC)占所有肺癌患者的80%以上,且大多数新发NSCLC诊断时已处于晚期[1]。目前,NSCLC的治疗以TNM分期指导为主,但TNM分期相同、治疗方案相似的NSCLC患者肿瘤生物学和预后差异很大,表明TNM分期并不能提供充分的临床信息[2-3]。因此,寻找有价值的预后指标对进一步指导NSCLC患者个体化治疗具有重要意义。双能量CT(dual-energy CT,DECT)是近年来CT成像领域的一项新技术,其不仅能显示肿瘤的形态特征,还能提供广泛的定量信息,故其可以用于肿瘤诊断和预后预测[4]。Krüppel样因子(Krüppel-like factor,KLF)5是KLF转录因子家族的成员,其可以调节细胞功能,如细胞增殖、凋亡和发育,且被证实在不同类型癌症中可以促进癌细胞增殖和抵抗癌细胞凋亡[5]。可溶性T细胞免疫球蛋白黏蛋白分子3(solubility T cell immunoglobulin-and mucin-domain-containing molecule-3,sTIM-3)是一种表达于T淋巴细胞表面的免疫球蛋白,其可参与抗癌、自身免疫耐受及抗病毒免疫逃逸等过程[6]。本研究旨在分析DECT碘图定量参数和血清KLF5、sTIM-3与晚期NSCLC患者预后的关系,现报道如下。
1 对象与方法
1.1 研究对象 选取2019年6月至2020年3月河北省沧州中西医结合医院收治的125例晚期NSCLC患者为研究对象,根据患者出院后2年生存情况将其分为存活组(n=37)和死亡组(n=88)。纳入标准:(1)TNM分期[7]为ⅢB~ⅣB期;(2)接受DECT检查;(3)临床资料、组织学资料及随访资料完整;(4)既往未接受癌症治疗。排除标准:(1)既往有其他类型肿瘤病史;(2)合并全身感染、自身免疫系统疾病;(3)合并严重肝、肾功能障碍;(4)孕妇或哺乳期妇女;(5)对治疗方案不耐受者。本研究经河北省沧州中西医结合医院伦理委员会审核批准。
1.2 观察指标
1.2.1 临床资料 通过电子病历系统收集患者的临床资料,包括年龄、性别、饮酒情况、吸烟情况、组织类型、TNM分期、分化程度、病灶最大直径和淋巴结转移、远处转移、肺内转移、骨转移、脑转移情况及美国东部肿瘤协作组(Eastern Cooperative Oncology Group,ECOG)评分、治疗线数。ECOG评分标准:0分为正常;1~2分为生活自理,可以化疗;3~4分为生活不能自理,不可以化疗;5分为死亡。ECOG评分越高表示体力状况越差,活动能力越差[8]。
1.2.2 DECT碘图定量参数 采用多排双层探测器CT扫描仪(IQon CT,Philips Healthcare),患者取仰卧位,吸气结束后屏住呼吸,从胸腔入口到肺底部进行扫描。扫描参数如下:管电压分别设定为100 kVp和140 kVp,管电流为405 mA,转速为0.5 s/r,螺距为0.992,层厚为5 mm,层间距为5 mm。对1.25 mm层厚和层间距的图像进行自动重构。将80 ml非离子碘化造影剂(碘海醇注射液,300 mgI/L,中国)以2.5 ml/s的速度静脉注射。使用特定的软件对DECT检查数据进行加载和后处理。结合病理检查结果,选择包含病变均匀实体部分最大横截面的3个连续图像切片勾勒感兴趣区(region of interest,ROI)。避开肿瘤边缘、坏死、空腔、钙化和大血管。如果两位医生对ROI的意见不一致,则由第三位在胸部CT方面有超过20年经验的放射科医生进行评估并做出结论。在ROI中记录病变内碘浓度(iodine concentration,IC),同时在同一切片上放置ROI以获得主动脉IC,然后计算标准化碘浓度(normalized iodine concentration,NIC),NIC=病变内IC/主动脉IC。然后,通过Monogenetic程序记录病变实体部分的40 keV和100 keV单能量图像的CT值,计算能谱曲线斜率(λ),λ=(CT40keV-CT100keV)/60。测量3次取平均值。
1.2.3 血清KLF5、sTIM-3 所有患者于就诊当天室温下采用干燥真空采血管采集静脉血,室温静置1 h。凝血后,在离心机中以2 000×g离心10 min,收集上层血清并保存于-80 ℃环境中。采用酶联免疫吸附试验检测血清KLF5、sTIM-3,严格按照产品说明书进行检测。
1.3 随访 所有患者通过电话随访2年,每3个月随访1次,终点事件为死亡,随访截止时间为2022年3月。总生存期定义为接受免疫治疗至死亡或随访结束的时间。
1.4 统计学方法 采用SPSS 26.0软件进行数据处理。计量资料进行Kolmogorov-Smirnov检验,均符合正态分布,以(±s)表示,组间比较采用成组t检验;计数资料以相对数表示,组间比较采用χ2检验;晚期NSCLC患者预后的影响因素分析采用多因素Cox比例风险回归分析;绘制ROC曲线以评价DECT碘图定量参数和血清KLF5、sTIM-3及其联合对晚期NSCLC患者预后的预测价值;应用Kaplan-Meier方法绘制生存曲线,并进行Log-rank检验。以P<0.05为差异有统计学意义。
2 结果
2.1 临床资料 两组年龄、性别、饮酒率、吸烟率、组织类型、病灶最大直径及有肺内转移、脑转移者占比比较,差异无统计学意义(P>0.05);两组TNM分期、分化程度和有淋巴结转移、远处转移、骨转移者占比及ECOG评分、治疗线数比较,差异有统计学意义(P<0.05),见表1。

表1 两组临床资料比较Table 1 Comparison of clinical data between the two groups
2.2 DECT碘图定量参数 死亡组病变内IC、NIC、λ均高于存活组,差异有统计学意义(P<0.05),见表2。
表2 两组DECT碘图定量参数比较(±s)Table 2 Comparison of quantitative parameters of DECT iodine map between the two groups

表2 两组DECT碘图定量参数比较(±s)Table 2 Comparison of quantitative parameters of DECT iodine map between the two groups
注:IC=碘浓度,NIC=标准化碘浓度,λ=能谱曲线斜率
?
2.3 血清KLF5、sTIM-3 死亡组血清KLF5、sTIM-3均高于存活组,差异有统计学意义(P<0.05),见表3。
表3 两组血清KLF5、sTIM-3比较(±s)Table 3 Comparison of serum KLF5 and sTIM-3 between the two groups
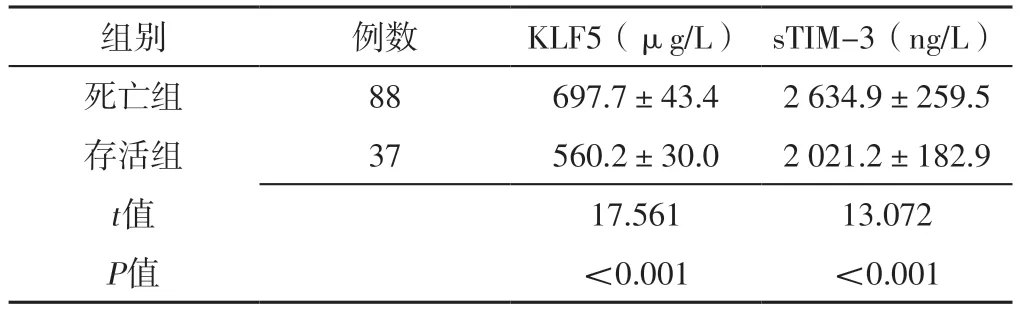
表3 两组血清KLF5、sTIM-3比较(±s)Table 3 Comparison of serum KLF5 and sTIM-3 between the two groups
注:KLF=Krüppel样因子,sTIM-3=可溶性T细胞免疫球蛋白黏蛋白分子3
组别例数KLF5(μg/L) sTIM-3(ng/L)死亡组88697.7±43.42 634.9±259.5存活组37560.2±30.02 021.2±182.9 t值17.56113.072 P值<0.001<0.001
2.4 晚期NSCLC患者预后影响因素的多因素Cox比例风险回归分析 将晚期NSCLC患者预后作为因变量(赋值:存活=0,死亡=1),将表1~3中差异有统计学意义的指标作为自变量,进行多因素Cox比例风险回归分析,结果显示,TNM分期、分化程度、淋巴结转移、远处转移、骨转移、ECOG评分、病变内IC、NIC、λ及血清KLF5、sTIM-3均是晚期NSCLC患者预后的影响因素(P<0.05),见表4。

表4 晚期NSCLC患者预后影响因素的多因素Cox比例风险回归分析Table 4 Multivariate Cox proportional hazard regression analysis of prognostic factors in patients with advanced NSCLC
2.5 预测价值 ROC曲线分析结果显示,DECT碘图定量参数联合血清KLF5、sTIM-3预测晚期NSCLC患者预后的AUC为0.981,分别高于DECT碘图定量参数、血清KLF5、血清sTIM-3单独预测晚期NSCLC患者预后的AUC,差异有统计学意义(Z值分别为2.665、2.974、3.315、2.436、2.558,P值均<0.05),见表5、图1。

图1 DECT碘图定量参数和血清KLF5、sTIM-3及其联合预测晚期NSCLC患者预后的ROC曲线Figure 1 ROC curves of DECT iodine quantitative parameters,serum KLF5 and sTIM-3 and their combination in predicting the prognosis of patients with advanced NSCLC

表5 DECT碘图定量参数和血清KLF5、sTIM-3及其联合对晚期NSCLC患者预后的预测价值Table 5 Value of DECT iodine quantitative parameters,serum KLF5 and sTIM-3 and their combination in predicting the prognosis of patients with advanced NSCLC
3 讨论
肺癌是全球第二大常见癌症类型,也是导致癌症死亡的主要原因,占所有癌症的13%,占所有癌症相关死亡的23%[9-10]。近年随着化疗、靶向治疗、免疫治疗等全身治疗技术的迅速发展及调强放疗等局部治疗技术的进步,有效延长了晚期NSCLC患者的生存时间,提高了患者的生活质量[11]。但晚期NSCLC患者预后很差,5年生存率仅为15%[12-13]。因此,临床上迫切需要寻找能有效预测晚期NSCLC患者预后的无创生物标志物。
DECT是一种先进的影像学技术,具有两个X线球管及两套探测器系统,可以实现两套X线扫描[14]。此外,DECT还可以提供更多的定量参数,在肺癌病理分型、分子分型、精准放疗及疗效评估等方面具有较高的应用价值[15]。ZHANG等[16]研究发现,DECT碘图定量参数(包括病变内IC、NIC、λ)可有效区分肺腺癌和肺鳞状细胞癌。汪丹凤等[17]研究表明,DECT碘图成像可预测NSCLC患者放化疗效果并为临床精准治疗提供参考依据。本研究结果显示,死亡组病变内IC、NIC、λ均高于存活组,分析原因可能为肺癌组织内的新生微血管增多导致内皮细胞连接变松,基底膜的完整性受损,通透性增高,造影剂容易流漏至细胞间隙并使其强化明显,从而导致IC相应增加。DECT可以为肺癌诊断及治疗提供信息,但其影像学表现经常滞后于疾病进展[18]。本研究结果显示,病变内IC、NIC、λ均是晚期NSCLC患者预后的影响因素;且三者预测晚期NSCLC患者预后的AUC分别为0.839、0.780、0.759,具有中等预测价值,故有必要结合其他血清学指标以提高DECT碘图定量参数对晚期NSCLC患者预后的预测价值。
KLF是转录因子家族的一员,其可参与多种生物过程和疾病的发生,特别是癌症。KLF5基因位于13q21,其蛋白由457个氨基酸残基组成,在疾病发展过程中具有至关重要的作用,特别是癌症和心血管疾病。过去十年,KLF5被报道参与了多种生物学功能,如细胞干性、增殖、凋亡、自噬和迁移[19]。有研究表明,KLF5在NSCLC中过表达并发挥着致癌作用[20]。本研究结果显示,死亡组血清KLF5高于存活组,且KLF5是晚期NSCLC患者预后的影响因素,但具体作用机制尚需深入研究。
sTIM-3是一种免疫检查点分子,其在多种疾病中发挥着免疫调节作用,如病毒感染、系统性红斑狼疮和肿瘤[21-22]。JIA等[23]研究表明,sTIM-3在所有NSCLC病理类型的癌细胞和肿瘤浸润性淋巴细胞中均有表达。此外,T细胞衰竭和功能障碍似乎是癌症进展的标志[24],也是当前免疫治疗的目标,因此推测sTIM-3增加可能与肺癌的不良预后有关。BERG等[25]研究表明,sTIM-3与NSCLC患者低生存率相关。本研究结果显示,死亡组血清sTIM-3高于存活组,且血清sTIM-3是晚期NSCLC患者预后的影响因素,提示晚期NSCLC患者血清sTIM-3越高,其预后不良的发生概率也越高。
本研究将DECT碘图定量参数与血清KLF5、sTIM-3联合预测晚期NSCLC患者预后,结果显示,DECT碘图定量参数联合血清KLF5、sTIM-3预测晚期NSCLC患者预后的AUC为0.981,分别高于DECT碘图定量参数、血清KLF5、血清sTIM-3单独预测晚期NSCLC患者预后的AUC,提示DECT碘图定量参数与血清KLF5、sTIM-3联合对晚期NSCLC患者预后的预测价值较高。
综上所述,DECT碘图定量参数(病变内IC、NIC、λ)和血清KLF5、sTIM-3升高均是晚期NSCLC患者预后不良的危险因素,且五者联合预测晚期NSCLC患者预后的AUC为0.981,预测价值较高。但本研究为单中心研究,样本量较小,所得结论仍有待高质量研究进一步证实。
作者贡献:胡婷婷、孙云川进行文章的构思与设计;鲁洪岭进行研究的实施与可行性分析,数据收集、整理、分析;刘倩进行结果分析与解释;胡婷婷负责撰写、修订论文;孙云川负责文章的质量控制及审校,并对文章整体负责、监督管理。
本文无利益冲突。

