自发消退的儿童线状IgA大疱性皮病一例
詹同英 路 遥 黄旭蕾
电子科技大学医学院附属妇女儿童中心医院/成都市妇女儿童中心医院皮肤科,四川成都,610073
临床资料患儿,男,2岁。因“发热11天,口腔水疱10天,泛发全身7天”就诊我院门诊。就诊前11天,患者出现发热不适,体温38℃,经物理降温后恢复正常,后未再出现发热。随后出现口腔疼痛性水疱,4天后消退,同时面颈部出现大小不一的清亮水疱(图1a)。在一周内水疱迅速扩散至头部、面部及躯干等部位。遂于我院皮肤科门诊就诊。个人史、家族史无特殊。内科查体无特殊,皮肤科查体:头面部和躯干多发大小不一的水疱,以头面部和躯干上部为主,水疱中央结痂,边缘绕以米粒大小的清亮水疱,呈“珍珠串”样外观(图1b)。血常规未见明显异常。予以外用1%聚维酮碘溶液和夫西地酸乳膏对症治疗,同时对患者的皮损进行取材。皮损组织病理学(Histopathology, HE)示表皮下水疱,疱内可见中性粒细胞和少量嗜酸性粒细胞,真皮浅层少量淋巴细胞浸润(图2a、2b)。取皮损边缘正常皮肤完善直接免疫荧光(Direct immunofluorescence, DIF)检查,结果显示基底膜带IgA呈连续线状沉积(图2c)。最终该患者诊断为儿童线状IgA大疱性皮病(Linear IgA bullous dermatosis, LABD)。2周后患者HE和DIF结果回示时,其水疱已基本消退,无新发红斑水疱等,故并未对患者的治疗进行调整。2周后随访,患者皮损完全消退,躯干部位残留部分色素沉着(图1c)。在一年多的随访中,患者皮损未复发。

图1 1a:颈部多发水疱;1b:背部大量水疱,中央结痂,边缘呈环状;1c:1个月后皮损基本消退,背部可见色素沉着
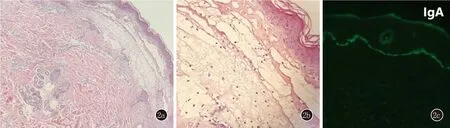
图2 2a、2b:表皮下水疱形成,疱内可见中等量中性粒细胞和少量嗜酸性粒细胞浸润(HE, ×100;×400);2c:基底膜带IgA线状沉积(DIF,×400)
讨论儿童LABD是儿童最常见的获得性自身免疫性大疱性疾病,其发病是由于机体产生针对基底膜带成分的IgA抗体,使其受到破坏以后引起表皮与真皮之间的连接受损,从而形成表皮下水疱[1]。主要参与儿童LABD发病机制的抗原是97kDa(LABD97)抗原[2]和120-kDa(LAD-1)抗原[3],其自身抗体主要为IgA1亚类[4]。儿童LABD的发病年龄一般为6个月至10岁,平均年龄为4.5岁[5]。其临床特征表现为在正常皮肤或红斑基础上突然出现紧张的、透明的或出血性的水疱和大疱,中央愈合后边缘出现环形水疱和大疱,称为“珍珠串”或“宝石串”样外观,可作为其诊断的特征性皮损[6]。皮损好发于面部、躯干和四肢,以下腹、外阴、大腿、会阴和臀部为主[7]。当病变在发病初期仅表现为红斑和水疱时,容易误诊为大疱性类天疱疮、大疱性多形红斑、水痘、细菌感染如脓疱疮等其他水疱、大疱性疾病[8]。HE和DIF结果可将LABD与上述疾病进行鉴别和诊断,其 HE表现为表皮下疱形成伴嗜酸性粒细胞和中性粒细胞浸润,DIF表现为IgA抗体于基底膜带呈连续线状沉积,这是诊断LABD的金标准。约30%~50%的患者可通过间接免疫荧光检测到抗基底膜带IgA循环抗体阳性,可作为辅助诊断[9]。在我们的病例中,患者水疱和大疱主要发生在头面部和躯干上部,在疾病初期,其清亮的水疱和发热的病史可能会被误诊为水痘,但是该患者的疾病持续时间比水痘通常的持续时间(通常为7~10天)更长。当患者就诊时,患者已经出现“珍珠串”样外观的皮损,这一线索使我们将目光锁定在了LABD这一疾病上,而随后该患者的HE和DIF也证实了该诊断。
对于LABD的治疗,氨苯砜是一线治疗药物,儿童的初始剂量为0.5 mg/kg·d,并在几周内逐渐增加,最后达到2 mg/kg·d,通常患者的症状可以在几天内得到控制[1]。使用氨苯砜常见的不良反应为高铁血红蛋白症和溶血性贫血等,使用氨苯砜前需要完善葡萄糖六磷酸脱氢酶检测,用药过程中也需要定期进行红细胞数量和血红蛋白浓度的检测[10]。此外,约0.5%~3.6%的患者可能会发生氨苯砜超敏反应综合征[11],该综合征与HLA-B*1301具有相关性,用药前因完善HLA-B*1301风险基因筛查[12]。对氨苯砜不耐受的患者可采用苯唑西林和红霉素作为替代治疗[13],重症或难治性患者可选择口服氨苯砜和泼尼松龙,同时联合免疫抑制剂如环孢素[14]或吗替麦考酚酯[15],人免疫球蛋白也有助于控制病情[15]。我们的患者在确诊前首先采取对症治疗,而在HE和DIF检查结果回示确诊为儿童LABD时,患者皮损已经基本消退,故并未对患者采取系统性的治疗,而在后期,患者病情也控制良好,并未出现复发。
儿童LABD的病程差异较大,但大多数儿童LABD患者预后良好,通常在青春期消退,自发消退通常发生在几个月至几年[6]。部分患者呈特发性,与自身免疫单倍型HLA-B8、Cw7和DR3有关[16]。目前研究显示,多种因素如感染[17,18]、药物、疫苗接种、紫外线辐射或恶性肿瘤等诱因可能与LABD的发生有关,这可能是因为上述因素通过抗原模拟和表位扩散激活了自身免疫反应[1]。与特发性儿童LABD相比,这些诱因明确的患者预后更佳,病程更短。一项对丹麦23例患者的回顾性研究发现,特发性LABD患者的平均治疗时间为6.9年,单用氨苯砜或联合泼尼松龙治疗效果良好。药物因素导致发病的患者的平均治疗时间为6个月,停用可疑药物后,对患者使用局部或全身皮质类固醇治疗,可快速达到缓解[8]。同样的,感染诱发的儿童LABD患者通常也可在短时间内控制病情。Thune等[19]报道了一例经HE和DIF确诊的儿童LABD,在发病前几周曾确诊为水痘,治疗上仅予以炉甘石外用每日2次,治疗一周后患者皮损基本消退,治疗时患者已发病三周,因此患者整个发病过程仅四周。Baldari等[20]报道了一例与EB病毒感染相关的儿童LABD患者,经过氨苯砜和泼尼松治疗,患者病情在12天内得到了控制,进而氨苯砜和泼尼松逐渐减量进入维持阶段,皮疹偶有轻微复发,有时是在患者出现流感样症状之后出现。此外,也有单纯疱疹病毒感染引发川崎病和儿童LABD的报道,在使用泼尼松龙和氨苯砜治疗后病情也迅速得到了控制[21]。Yordanova等[22]报道了一例4岁儿童LABD,使用系统性糖皮质激素和抗生素治疗后,病情在两周内得到了控制。遗憾的是,作者未对其可能的诱因进行说明。我们的患者虽然没有接受任何系统性药物的治疗,但从皮损出现到完全消退的时间只有一个月,并且患者在发病前一个月无用药史或疫苗接种史,因此我们怀疑该患者可能由感染诱发。遗憾的是,我们在患者就诊初期未对患者进行感染如单纯疱疹病毒、EB病毒等相关筛查。我们建议在临床怀疑儿童LABD时,除了完善与诊断相关的检查,应注意药物、疫苗接种、感染、紫外线照射等常见病因的筛查,这有利于初步预测患者的预后,选择合适的治疗方法。

