探讨动态调整灌注压在经尿道前列腺等离子剜除术中的应用效果
柏金明 张子春 刘宁 何汀 周正东
随着微创技术的飞速发展, 医疗理念及技术的革新与进步, 前列腺增生的治疗有了巨大的发展, 不再仅仅局限于经尿道前列腺电切术[1]。当前众多的国内外泌尿外科学者推荐使用经尿道前列腺钬激光剜除术及经尿道前列腺等离子剜除术[2], 达到快速康复的目的,经尿道前列腺等离子剜除术不依赖于大功率激光的使用, 更受基层医院泌尿外科医生的青睐, 然而在经尿道前列腺等离子剜除术亚术式的选择, 大量学者一直处于探索和不断完善之中, 尚未形成共识。本单位筛选前列腺增生患者43 例, 分析不同灌注压的患者术中术后变化情况, 为前列腺增生治疗的选择提供参考依据。
1 资料与方法
1.1 一般资料 筛选2021 年8 月~2022 年12 月前列腺增生患者43 例, 据中国泌尿外科指南均达手术指征。随机分为A 组(20 例)及B 组(23 例)。两组患者的年龄、前列腺体积、国际前列腺症状评分(IPSS)、前列腺特异性抗原(PSA)、Hb 等一般资料比较, 差异无统计学意义(P>0.05), 具有可比性。见表1。
表1 两组患者的一般资料比较( ±s)

表1 两组患者的一般资料比较( ±s)
注:两组比较, P>0.05
组别 例数 年龄(岁) 前列腺体积(ml) IPSS(分) PSA(ng/ml) Hb(g/L)A 组 20 69.8±7.65 91.5±8.41 21.5±5.12 2.44±1.31 125.1±11.6 B 组 23 71.0±7.19 94.7±8.29 22.4±5.10 2.34±1.30 122.7±16.3 t 0.530 1.254 0.576 0.251 0.548 P 0.599 0.217 0.568 0.803 0.586
1.2 方法 两组患者均采用经尿道前列腺等离子剜除术, 术中采用生理盐水作为冲洗液。
1.2.1 经尿道前列腺等离子剜除术手术方法 麻醉成功后取截石位, 直视进镜观察前列腺增生情况, 膀胱内有无新生物或结石, 双侧输尿管开口及喷尿情况, 精阜近端平面倒U 形切开尿道黏膜至光滑的外科包膜, 沿前列腺外科包膜将增生腺体分别顺时针、逆时针切除至12 点, 离断尿道黏膜及膀胱颈, 膀胱颈部的环形纤维系内括约肌, 应完整保留, 减少其损伤, 将切除的增生腺体完全推入膀胱, 离断血管之前先用电切环电凝,减少术中出血, 保持清晰视野, 粉碎机粉碎并持续负压吸出前列腺组织, 留置F20 三腔导尿管。术后常规行低压冲洗, 据冲洗液颜色调整冲洗速度及时间, 术后1~2 d 拔管出院。
1.2.2 术中生理盐水冲洗方法 A 组术中常规应用60 cm H2O 灌注压予以冲洗。B 组通过升降刻度杆动态调整灌注压:在剜除阶段, 视野清晰时灌注压保持40 cm H2O;偶有较大血管出血, 影响视野时增加灌注压至60 cm H2O, 待止血后视野清晰再调至40 cm H2O;组织粉碎阶段保持灌注压80 cm H2O, 因持续负压吸引不担心膀胱内压过高而扰乱内环境, 且需保证膀胱充盈使粉碎机不易误伤膀胱。
1.3 观察指标 ①比较两组患者的手术时间、术中冲洗液用量;②比较两组患者手术前后的MAP、HR、Hb 水平;③比较两组患者膀胱黏膜损伤及术后膀胱痉挛发生情况。
1.4 统计学方法 采用SPSS22.0 统计学软件进行统计分析。计量资料以均数±标准差( x-±s)表示, 采用t 检验;计数资料以率(%)表示, 采用χ2检验。P<0.05 表示差异具有统计学意义。
2 结果
2.1 两组患者的手术时间、术中冲洗液用量比较 两组患者术后均康复满意, 无术中大出血, 术后冲洗液清, 无输血病例。A 组手术时间为(65.1±11.99)min,术中冲洗液用量为(35.9±6.45)L。B 组手术时间为(68.3±12.01)min, 术中冲洗液用量为(31.4±5.96)L。两组手术时间比较, 差异无统计学意义(P>0.05);B 组术中冲洗液用量少于A 组, 差异具有统计学意义(P<0.05)。见表2。
表2 两组患者的手术时间、术中冲洗液用量比较( ±s)

表2 两组患者的手术时间、术中冲洗液用量比较( ±s)
注:与A 组比较, aP<0.05
组别 例数 手术时间(min) 术中冲洗液用量(L)A 组 20 65.1±11.99 35.9±6.45 B 组 23 68.3±12.01 31.4±5.96a t 0.872 2.377 P 0.388 0.022
2.2 两组患者手术前后的MAP、HR、Hb 水平比较两组患者手术前后的MAP、HR 组间组内比较, 差异均无统计学意义(P>0.05);术前, 两组患者的Hb 比较,差异无统计学意义(P>0.05);术后, 两组患者的Hb 均低于本组术前, 但B 组患者的Hb 高于A 组, 差异具有统计学意义 (P<0.05)。见表3。
表3 两组患者手术前后的MAP、HR、Hb 水平比较( ±s)
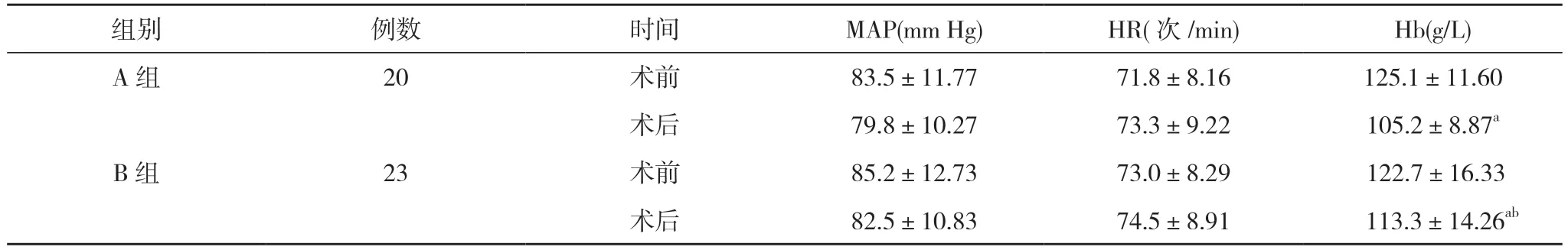
表3 两组患者手术前后的MAP、HR、Hb 水平比较( ±s)
注:与本组术前比较, aP<0.05;与A 组术后比较, bP<0.05;1 mm Hg=0.133 kPa
组别 例数 时间 MAP(mm Hg) HR(次/min) Hb(g/L)A 组 20 术前 83.5±11.77 71.8±8.16 125.1±11.60术后 79.8±10.27 73.3±9.22 105.2±8.87a B 组 23 术前 85.2±12.73 73.0±8.29 122.7±16.33术后 82.5±10.83 74.5±8.91 113.3±14.26ab
2.3 两组患者膀胱黏膜损伤及术后膀胱痉挛发生情况比较 B 组未发生膀胱黏膜损伤, A 组发生1 例膀胱黏膜轻度损伤, 但及时发现, 未导致膀胱穿孔。两组膀胱黏膜损伤发生率比较, 差异无统计学意义(P>0.05)。B 组未发生术后膀胱痉挛, A 组发生6 例术后膀胱痉挛,均为暂时性, 经积极治疗后好转, 无感染性休克发生。B 组术后膀胱痉挛发生率低于A 组, 差异有统计学意义(P<0.05)。见表4。

表4 两组患者膀胱黏膜损伤及术后膀胱痉挛发生情况比较[n(%)]
3 讨论
微创不仅是一种技术, 更是一种医学理念, 是医学发展的巨大进步, 医生以最先进的医疗设备, 最精益求精的技术, 最小的创伤, 令患者获得最佳的康复[3]。针对前列腺增生的治疗, 本中心坚持以人为本、创伤最小化、彻底切除增生腺体、减少出血、减短手术时间、拔管时间、住院时间、减轻家庭经济负担为根本目标, 前列腺增生均予经尿道前列腺等离子剜除术治疗。当前经尿道前列腺等离子剜除术的亚手术方式, 大量国内外学者一直在探索和不断完善之中, 尚未形成共识[4,5]。
经尿道前列腺等离子剜除术在前列腺增生治疗中拥有巨大的优势, 但研究发现, 手术中需持续冲洗, 常规灌注压下大量生理盐水进入血液循坏, 会导致循环压增高, 引起患者内环境进一步改变, 表现为Hb 明显降低, 另外因灌注压较高, 会导致膀胱压力升高, 手术后出现膀胱痉挛的可能性大;高压状态下细菌内毒素更易入血, 导致术后发热[6,7], 因此, 如何降低高压灌注带来的并发症发生率尤其重要。本课题根据是否动态调整灌注压, 将前列腺增生患者随机分为两组, 进行前瞻性研究, 经过系统的统计学分析发现, 动态调整灌注压在手术中具有明显优势, 且操作简单易行, 不增加手术出血量, 亦不增加手术时间, 值得推荐。
经尿道前列腺等离子剜除术一个巨大的优点就是术中术后出血少, 视野清晰, 给本课题带来了理论依据及契机。在剜除阶段, 只要操作得当, 手术过程基本可以在无血环境下完成, 此时完全可以使用低压灌注, 既视野清晰又可避免一系列并发症的发生;偶有碰到较大包膜血管出血, 低压灌注下视野不清的情况下, 可调节升降杆增加灌注压至常规压力, 利于寻找出血点迅速电凝止血, 待完成止血后再将升降杆调至低压状态[8]。腺体全部剜除后, 在组织粉碎机粉碎阶段, 需保证膀胱充盈, 不易误伤膀胱, 且持续负压吸引不担心膀胱内压过高而扰乱内环境[9,10]。本课题研究显示,两组患者术后均康复满意, 无术中大出血, 术后冲洗液清, 无输血病例。两组手术时间比较, 差异无统计学意义(P>0.05);B 组术中冲洗液用量少于A 组, 差异具有统计学意义 (P<0.05)。两组患者手术前后的MAP、HR组间组内比较, 差异均无统计学意义(P>0.05);术前,两组患者的Hb 比较, 差异无统计学意义(P>0.05);术后, 两组患者的Hb 均低于本组术前, 但B 组患者的Hb 高于A 组, 差异具有统计学意义 (P<0.05)。两组膀胱黏膜损伤发生率比较, 差异无统计学意义(P>0.05);B 组术后膀胱痉挛发生率低于A 组, 差异有统计学意义(P<0.05)。说明动态调整灌注压有利于前列腺增生患者的恢复。
综上所述, 动态调整灌注压的经尿道前列腺等离子剜除术, 是安全有效的治疗前列腺增生的手术方法。

