子宫背带式缝合术治疗剖宫产产后出血的效果分析
刘伟
经阴道分娩是自然而且符合生理的分娩途径, 产妇分娩后能迅速康复, 但是当产妇在无法安全、顺利进行自然分娩时, 应选择进行剖宫产[1]。剖宫产是一种临床常见的产科手术, 近年来得到较为广泛的应用。剖宫产是经腹切开子宫将胎儿取出的手术[2]。进行剖宫产分娩的产妇, 术后出现严重出血症状的风险极高,且产妇术后身体虚弱, 恢复缓慢, 反而大大增加了产妇术后并发症发生率和死亡率[3]。为改善剖宫产产后出血等情况, 改善产妇术后身体状况, 促进其快速康复,需对剖宫产产后产妇实施对症治疗[4]。在本次研究中,选取本院收治的剖宫产产后出血产妇进行研究, 探讨子宫背带式缝合术在其中发挥的作用, 报告如下。
1 资料与方法
1.1 一般资料 抽选2020 年1 月~2021 年12 月本院收治的剖宫产产后出血产妇120 例, 采用分组研究法分为对照组和实验组, 每组60 例。对照组产妇年龄23~38 岁, 平均年龄(29.54±2.83)岁;产妇类型:初产妇35 例, 占比为58.33%, 经产妇25 例, 占比为41.67%;胎儿难产类型:子宫肌瘤早期18 例, 占比为30.00%, 双胎20 例, 占比为33.33%, 巨大儿16 例, 占比为26.67%, 胎盘早剥6 例, 占比为10.00%。实验组产妇年龄22~39 岁, 平均年龄(29.77±3.08)岁;产妇类型:初产妇36 例, 占比为60.00%, 经产妇24 例, 占比为40.00%;胎儿难产类型:子宫肌瘤早期17 例, 占比为28.33%, 双胎19 例, 占比为31.67%, 巨大儿15 例,占比为25.00%, 胎盘早剥9 例, 占比为15.00%。两组一般资料比较, 差异无统计学意义(P>0.05), 具有可比性。
纳入标准:①本次研究所选产妇均自愿参与本研究, 对本次研究完全知情并签署知情同意书;②所有产妇均符合剖宫产产后出血症状;③本次研究所有产妇无合并其他严重内外科疾病;④所有产妇临床资料完整;⑤所有产妇精神正常, 无沟通障碍。排除标准:①临床资料不完整的产妇;②合并有其他严重内外科疾病的产妇;③患有全身系统性疾病的产妇;④伴有精神异常、认知障碍并且沟通困难的产妇。
1.2 方法
1.2.1 对照组 给予常规止血治疗, 具体为:将宽6~8 cm, 长1.5~2 m 的无菌纱条一端从产妇宫底自上而下, 另一端从阴道开始自下而上均匀塞入产妇子宫腔内, 两端在剖宫产切口处汇合, 纱条塞入产妇子宫腔内后, 需要确保整个宫腔和阴道上下段均被填满且不留空隙, 最终将纱布裁剪后缝合, 观察产妇宫缩和流血情况, 待产妇宫缩正常后再将纱条取出。
1.2.2 实验组 给予子宫背带式缝合术治疗, 具体为:从产妇的子宫左侧切口中间与靠外端的1/3 交界处进针, 一直到宫腔, 外留线约为10 cm, 由相对应的切口上方约为2 cm 位置出针, 完成之后缝线并向子宫底部牵拉。于子宫左角约为3~4 cm 处、距离子宫底部约为2.5~3.0 cm 处垂直进针, 出针于子宫后壁相对应的位置, 完成之后向下缝线, 一直到子宫左侧的骶骨韧带上端, 于子宫下段切口从左向右、从外到内进针, 一直到宫腔, 并于对应部位子宫右侧的骶骨韧带上端出针, 且同左侧缝合方式一样进行缝合。接着将两条缝线打结, 切口下方为线结的位置, 并检查是否有出血情况, 完成之后使用可吸收线将子宫切口进行缝合。针对子宫小范围出血的产妇, 可将子宫从腹腔中取出, 双手挤压子宫, 如果出血减少或停止, 即可进行背带式缝合术, 从子宫外缘处进针, 确保缝合针能够穿透子宫壁, 在和子宫纵轴水平的方向出针, 形成子宫局部前后贯穿式缝合, 缝合完毕后观察产妇的子宫和切口状况,观察10 min 左右, 当产妇的子宫变得红润且能够收缩变硬后, 可以关闭腹腔, 结束手术。
1.3 观察指标及判定标准 比较两组产妇治疗效果、手术时间、术中出血量、并发症发生率。治疗效果判定标准:显效:经过治疗, 出血症状基本消失, 子宫收缩能力恢复;有效:经过治疗, 产妇出血症状得到一定程度改善, 子宫收缩能力恢复良好;无效:治疗前后症状无变化, 子宫收缩不良。总有效率=(显效+有效)/总例数×100%。术后常见并发症包括产褥感染、痛经、继发性贫血。
1.4 统计学方法 采用SPSS20.0 统计学软件处理数据。计量资料以均数±标准差( x-±s)表示, 采用t检验;计数资料以率(%)表示, 采用χ2检验。P<0.05 表示差异有统计学意义。
2 结果
2.1 两组治疗效果比较 治疗后, 实验组显效33 例,占比为55.00%, 有效24 例, 占比为40.00%, 无效3 例,占比为5.00%, 治疗总有效率为95.00%;对照组显效20 例, 占比为33.33%, 有效28 例, 占比为46.67%, 无效12 例, 占比为20.00%, 治疗总有效率为80.00%。实验组治疗总有效率高于对照组, 差异具有统计学意义(P<0.05)。见表1。
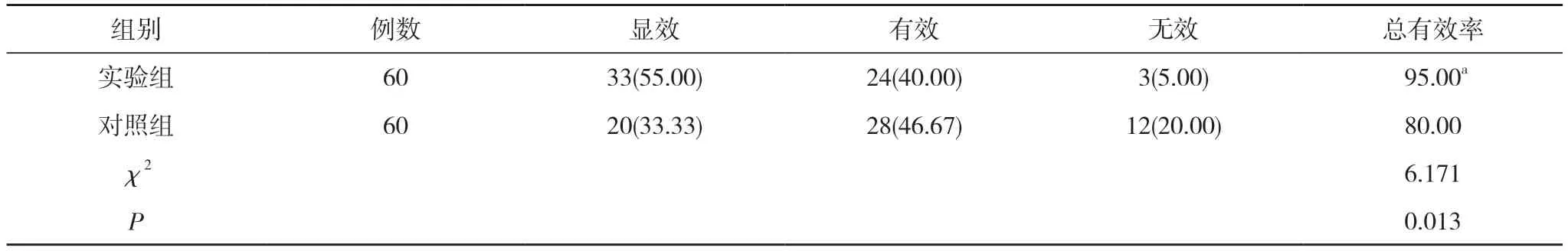
表1 两组治疗效果比较[n(%), %]
2.2 两组手术时间、术中出血量比较 实验组手术时间(45.23±12.33)min 短于对照组的(89.27±16.54)min,术中出血量(704.13±56.44)ml 少于对照组的(1356.25±66.41)ml, 差异具有统计学意义(P<0.05)。见表2。
表2 两组手术时间、术中出血量比较( ±s)

表2 两组手术时间、术中出血量比较( ±s)
注:与对照组比较, aP<0.05
组别 例数 手术时间(min) 术中出血量(ml)实验组 60 45.23±12.33a 704.13±56.44a对照组 60 89.27±16.54 1356.25±66.41 t 8.268 28.979 P 0.000 0.000
2.3 两组并发症发生率比较 实验组产褥感染产妇1 例, 占比为1.67%, 痛经产妇1 例, 占比为1.67%;对照组产褥感染产妇3 例, 占比为5.00%, 痛经产妇4 例,占比为6.67%, 继发性贫血产妇3 例, 占比为5.00%。实验组并发症发生率3.33%低于对照组的16.67%, 差异具有统计学意义(P<0.05)。见表3。
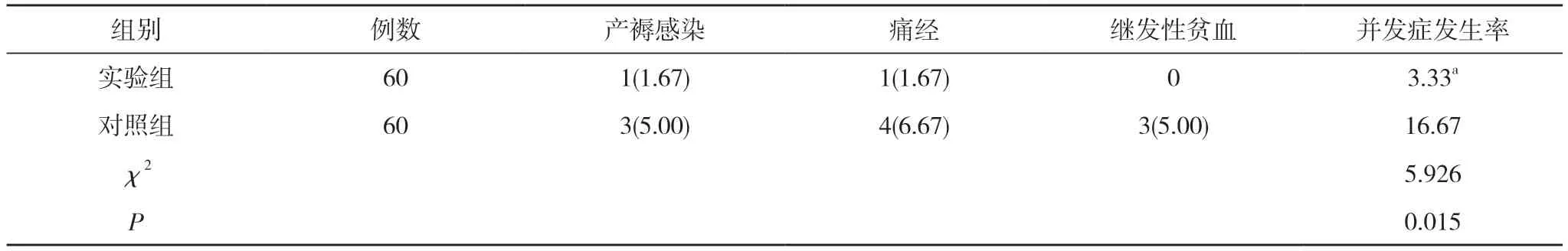
表3 两组并发症发生率比较[n(%), %]
3 讨论
胎儿娩出24 h 内产妇出血量>500 ml 即可将其称为产后出血, 产后出血是剖宫产和自然分娩发生风险较高的一种并发症, 且该并发症极易导致产妇死亡, 是引起产妇死亡的四大原因之一, 尤其是偏远地区医疗条件较差的地区, 产妇产后出血死亡率极高[5,6]。经临床研究可知, 因其产后出血的主要原因有子宫收缩乏力、软产道裂伤、胎盘因素以及凝血功能四种, 其中以子宫收缩乏力最为常见[7]。为改善产妇剖宫产产后出血症状, 避免产妇因失血过多死亡, 降低产后出血死亡率, 需要及时对产妇实施对应的止血治疗。
针对产后出血, 现阶段临床尚未发现高效止血的方法, 通常采用宫腔纱布填塞术、子宫按摩、体内注射促进子宫收缩等方法进行止血, 但效果均不理想[8,9]。其中宫腔纱布填塞术虽然对抑制产后出血具有一定的效果, 但术后容易引发并发症, 给产妇带来更为严重的痛苦[10-12]。随着临床针对产后出血症状的研究不断深入, 子宫背带式缝合术逐渐被应用于产后出血的治疗当中, 子宫背带式缝合术能够充分避免传统止血方式的缺点, 属于缝扎技术的新型方式, 不仅能够有效止血, 还能够保留生育能力[13]。子宫背带式缝合术的治疗原理主要是通过机械性的缝扎、压迫等方式, 使得子宫处于纵向压迫状态, 而子宫壁的弓状血管得到有效的挤压后使得盆腔动脉搏动压得到一定降低, 最终达到止血效果[14]。此外, 在使用子宫背带式缝合术治疗时需要注意选择进出针的位置, 确保缝合线在子宫进行缝合时的切口与进出针部位在同意水平面上, 缝合时注意掌控力度, 避免因缝合不当导致产妇子宫壁无法得到良好的收缩[15]。当产妇出现局部小范围出血时, 可将产妇子宫从腹腔中取出, 给予子宫局部缝合, 可有效缩短手术时间, 减少产妇术中出血量[16,17]。从两组产妇治疗效果方面进行对比, 实验组治疗总有效率95.00%高于对照组的80.00%, 差异具有统计学意义(P<0.05)。实验组手术时间(45.23±12.33)min 短于对照组的(89.27±16.54)min, 产妇术中出血量(704.13±56.44)ml 少于对照组的(1356.25±66.41)ml, 差异具有统计学意义(P<0.05)。实验组并发症发生率3.33%低于对照组的16.67%, 差异具有统计学意义(P<0.05)。
综上所述, 子宫背带式缝合术治疗剖宫产产后出血的疗效显著, 值得临床推广。

