滴水不漏—1例反复发作视力下降患者的诊疗△
陈伟民 陈锟 冯超逸 孙平 孙兴怀, 陈倩 田国红,
[1.青岛大学附属上海德济医院神经内科 上海 200331;2.复旦大学附属华山医院北院 检验科 201907;3.复旦大学附属眼耳鼻喉科医院眼科 上海 200031;4.国家卫健委及中国医学科学院近视眼重点实验室(复旦大学) 上海 200031]
肿瘤转移侵及中枢神经系统导致视神经浸润性病变进而出现视力下降的情况,在临床较常见。少数患者可表现为急性单/双眼的视力下降及视野缺损而首诊眼科。由于视神经肿瘤浸润性病变确诊困难,临床易误诊为急性视神经炎或缺血性视神经病变。本文报道1 例反复发作视力下降且激素治疗有效的患者,最初诊断为“复发性视神经炎”,经腰穿脑脊液病理学检查最终确诊为消化系统腺癌转移导致的浸润性视神经病变。通过本例患者的诊疗过程,强调脑脊液病理学检查对中枢神经系统转移性肿瘤病变确诊的重要意义。
1 病例资料
患者男性,53 岁,右眼急性视力下降1 个月来诊。发病前1 周患“急性会厌炎”,出现发热,当地医院给予抗生素后痊愈。发病时伴轻度眼球转动痛。否认高血压、糖尿病及肿瘤病史。吸烟及少量饮酒。否认家族中眼部疾患遗传史。神经眼科体检:神清、言语流利。最佳矫正视力:右眼0.1,左眼1.0。双侧瞳孔等大等圆,约2.5 mm,对光反应存在。右眼相对性瞳孔传入障碍(relative afferent pupillary defect,RAPD)阳性。角膜清,晶状体透明。眼底双侧视盘边界清,右侧视盘充血,色红;双眼杯盘比约0.1;后极部视网膜及黄斑未见明显异常(图1A)。Octopus 视野检查示左眼下方弓形视野缺损,右眼弥漫性视野缺损(图2)。眼眶磁共振成像(magnetic resonance imaging,MRI)及增强可见右侧视神经眶内段迂曲,双侧视神经颅内段强化伴左侧视交叉结节样增粗(图3)。门诊给予甲泼尼龙500 mg 静脉冲击治疗3 d 后右眼视力提高至0.5。血清水通道蛋白4 抗体(AQP4-IgG)及寡突胶质细胞糖蛋白抗体(MOG-IgG)均阴性。初步诊断为视神经炎。随后口服泼尼松60 mg/d,逐渐减量。1 个月后复查,患者主诉激素减量后右眼视力再次下降。双眼BCVA:右眼手动,左眼1.0。眼底右眼视盘周围出现水肿及出血(图1B)。光学相干层析成像(optical coherence tomography,OCT)示双侧视盘周围视网膜神经纤维层(retinal nerve fiber layer,RNFL)未见明显变薄,但右侧黄斑区神经节细胞-内丛状层(ganglion cell and inner plexiform layer,GCIPL)明显变薄(图4)。将泼尼松剂量调整为30 mg/d,继续随访。2 个月后患者出现左眼视力急性下降。双眼BCVA:右眼手动,左眼无光感。眼底右侧视盘色淡(图1C)。复查眼眶MRI 及增强显示双侧视神经颅内段病变,尤其是左侧视交叉结节样明显增粗及强化;脑干中央病灶,考虑转移性(图5)。转诊患者至神经内科行进一步检查。腰穿脑脊液示压力正常;病理学检查发现少量异形细胞增殖浸润。特殊细胞免疫组织化学染色示癌胚抗原-低分子质量细胞角蛋白(CEA-CAM5.2)阳性,甲状腺转录因子(TTF-1)阴性(图6)。考虑转移性消化系统腺癌可能性大。后续血清肿瘤指标筛查中,仅癌胚抗原(CEA)明显增高(132 ng/mL,正常0~5 ng/mL)。正电子发射计算机体层显像仪(PET-CT)检查提示左肺上叶舌段不规则软组织结节脱氧葡萄糖(FDG)摄取增高,肝脏多发转移及全身多发骨转移。结合脑脊液细胞病理学,修正诊断:消化道腺癌,全身多器官转移,肿瘤浸润性视神经病变。患者放弃进一步治疗,自动离院。
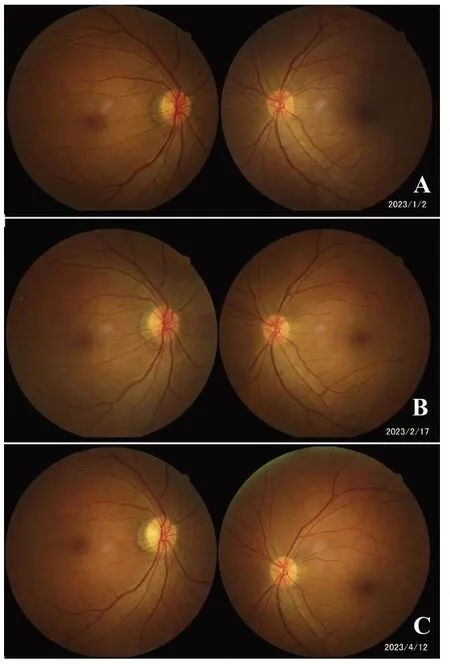
图1 肿瘤浸润性视神经病变患者不同病程时期眼底照 A.发病时双侧视盘边界清,右眼视盘充血;B.激素治疗1 个月后右侧视盘鼻侧边界欠清、伴出血;C.4 个月后右侧视盘鼻侧水肿伴颞侧色淡。

图2 Octopus 视野检查 A.左眼下方弓形视野缺损;B.右眼弥漫性视野缺损。
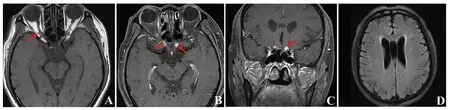
图3 眼眶MRI 及增强 A.T1WI 平扫示右侧视神经眶内段迂曲(箭头);B 和C.T1WI 增强后见右侧视神经颅内段强化(短箭头),右侧视神经颅内段及视交叉增粗、强化(长箭头);D.颅脑MRI T2 FLAIR 水平位扫描未见颅内病变。
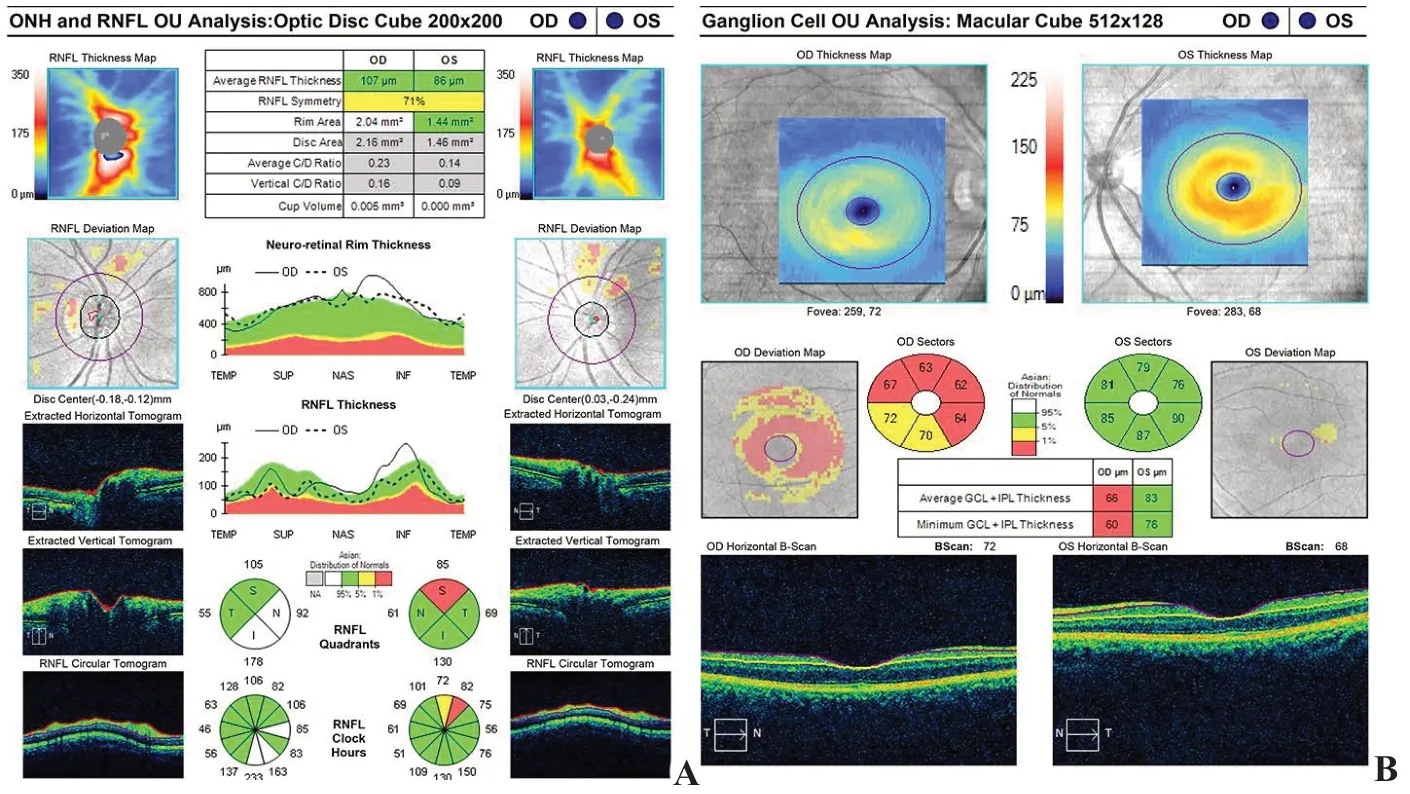
图4 OCT A.双侧视盘周围神经纤维层未见明显变薄;B.右眼黄斑节细胞-内丛状层明显变薄。

图5 复查眼眶MRI 及增强 A.水平位右侧视神经颅内段病变依然存在(短箭头),左侧视神经颅内段及视交叉明显较前增粗(长箭头);B.冠状位左侧视交叉结节样增粗、强化(箭头);C.中脑类圆形转移灶伴强化(箭头);D.矢状位中脑病灶(箭头)。

图6 脑脊液细胞病理学Wright 染色 A~C.可见少量异性细胞增殖浸润,细胞大小不一,类圆、圆形,胞质丰富;核大、核偏位;核仁明显(×1 000);D.免疫组织化学染色CEACAM5.2 阳性细胞。
2 讨论
全身肿瘤所致中枢神经系统转移、浸润视神经继而引起视力下降的并不少见,但既往未明确有肿瘤背景首诊眼科的患者容易被误诊或漏诊。本例患者因发热后出现视力下降,按照视神经炎给予激素冲击治疗后改善,且激素减量后复发,因此容易误诊为复发性视神经炎。在后续随访过程中,发现双眼先后受累且视功能明显下降,结合MRI 中病灶增大及可疑转移性病灶的出现,提醒我们重新考虑鉴别诊断。最后经过腰穿脑脊液细胞学检查发现异性细胞,并经免疫组织化学染色明确为消化道腺癌的可能性较大。PET-CT 也支持肿瘤晚期全身多系统转移的推测。当临床诊断拟诊“视神经炎”患者在诊治过程中病情出现与典型视神经炎预后不符合的临床特征,包括激素减量后复发、短期内双眼先后发病、治疗后症状加重及影像学视神经、视交叉明显增粗伴结节样改变时,需要对患者进行重新评估[1]。
诊断中枢神经系统转移性病变,尤其是视神经浸润性病变并不容易,源于视神经本身直径较细,转移性病变在MRI中的强化容易与视神经炎性疾病混淆[2]。而且视神经活检较之脑组织及脑膜活检更加不易。腰穿脑脊液细胞学检查为视神经疾病的诊断提供了另外一种创伤很小的手段[3]。通过对脑脊液细胞形态、免疫组织化学染色的分析,可以初步明确是否存在肿瘤的中枢神经系统转移及浸润[4-5],尤其是肺癌的脑膜转移。利用脑脊液细胞学分析确诊,我们已有经验[6],为筛查全身肿瘤提供依据。本例患者经腰穿脑脊液细胞学送检后发现少量异形细胞,包括核增生、双核及核偏位等肿瘤细胞的特征。尤其是特殊免疫组织化学染色CEA-CAM5.2 阳性而TTF-1 阴性,提示异形细胞为消化道肿瘤来源,可极大缩小肿瘤筛查的范围,有助于快速确诊。
综上所述,全身系统性肿瘤转移导致的中枢神经系统,尤其是视神经浸润性病变患者可能会首诊眼科,眼科医师需关注。肿瘤浸润性视神经病变症状与视神经炎相似,但其远期预后差,且激素治疗无效。当出现一些非典型视神经炎特征时,需要重新对患者进行评估。在脑脊液细胞学检查中发现异型细胞,可为诊断中枢神经系统转移瘤提供重要帮助。

