血清炎症因子和血小板指标对颅内感染的诊断价值
冉绍云,余秉贤,王一童
(郑州市第一人民医院医学检验科,河南 郑州 450000)
颅内感染是神经外科开颅手术后发生的一种非常常见的严重并发症,包括脑室炎、脑脓肿、硬膜下积脓等,其发生率约占神经外科手术的2.1%~10%,常发生于术后第4天至第12天[1-2]。颅内感染具有较高的后遗症发生率与病死率,术后发生颅内感染不仅会使患者的病情加重,如果未得到及时有效的诊断与治疗,还会延长机械通气时间和ICU住院时间[3]。因而,如何对颅内感染进行准确的早期诊断具有重要的临床意义。目前,颅内感染的传统诊断方式有身体特征、脑脊液检查、血液生化等,其中对脑脊液或脓液进行细菌培养是目前颅内感染诊断的金标准[4-5]。然而,因为抗菌药物的广泛应用以及细菌培养的特点,导致检测的阳性率不足20%,且耗费时间较长,所以,急需一种更为快速、简单、有效的方法对颅内感染进行有效诊断[6]。据报道[7-8],当颅内感染发生时,细菌会进入血液释放出内毒素,刺激炎症因子产生,血清炎症因子在颅内感染时会发生显著变化,对感染的发展造成影响。血清炎症因子虽然检测简便,可以在不同时间点反映颅内感染状况,然而其单一指标诊断效果欠佳[9]。近年来,有研究显示血小板具有通过包裹外源性微生物与释放抵抗微生物的介质以直接消灭病原微生物的功能,是最早作用于炎症部位的细胞,在免疫反应的启动过程中具有重要价值[10]。本研究旨在分析探讨血清炎症因子和血小板指标对颅内感染的诊断效果。
1 资料与方法
1.1 一般资料回顾性分析2018年1月至2022年12月于我院神经外科行开颅手术的326例纳入本研究。按照术后是否发生颅内感染分为颅内感染组(31例)与非颅内感染组(295例)。颅内感染组男性18例,女性13例;平均年龄(44.6±7.4)岁;平均手术时间(3.9±1.1)h。非颅内感染组男性183 例,女性112 例;平均年龄(45.1±7.7)岁;平均手术时间(4.1±1.4)h。两组患者一般资料经比较差异无统计学意义(P>0.05)。
1.2 颅内感染诊断标准及纳入、排除标准颅内感染诊断标准[11]:(1)体温>38.5 ℃、头痛、颈项强直等体征与症状;(2)脑脊液:白细胞计数>10×106/L,氯化物<120 mmol/L,糖定量<2.25 mmol/L,蛋白定量>0.45 g/L;(3)经细菌培养显示脑脊液阳性。纳入标准:(1)因颅脑外伤进行开颅手术的患者;(2)第1次行开颅手术;(3)年龄18~75岁;(4)临床资料完整。排除标准:(1)伴有癫痫、老年痴呆;(2)凝血功能异常;(3)伴有显著的脏器功能障碍;(4)伴有其他感染性疾病。
1.3 方法收集患者术后第1天、第3天、第7天空腹静脉血5 mL,分别注入两个试管内。血小板参数和血清炎症因子中的白细胞计数(WBC)的检测,取其中一管静脉血用XN 2000全自动血细胞分析仪(日本Sysmex)进行检测,检测指标包括血小板体积(MPV)及血小板计数(PLT)、白细胞计数。另一管静脉血以3 500r/min的速度离心10min,然后取上清冻存备用。血清炎症因子中白介素-6(IL-6)、降钙素原(PCT)、C反应蛋白(CRP)、肿瘤坏死因子(TNF-α)采用ELISA试剂盒检测,购自德国罗氏公司。
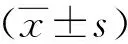
2 结果
2.1 颅内感染组与非颅内感染组患者血清炎症因子比较颅内感染组与非颅内感染组患者在开颅术后第1天血清各炎症因子水平无明显差异(P>0.05);颅内感染组开颅术后第3天的血清PCT、CRP、TNF-α水平明显高于非颅内感染组(P<0.05);颅内感染组与非颅内感染组患者在开颅术后第3天血清WBC、IL-6水平无明显差异(P>0.05);颅内感染组开颅术后第7天的血清各炎症因子水平水平明显高于非颅内感染组(P<0.05);见表1。

表1 颅内感染组与非颅内感染组患者血清炎症因子比较
2.2 颅内感染组与非颅内感染组患者血小板指标比较颅内感染组与非颅内感染组患者在开颅术后第1天血小板指标无明显差异(P>0.05);颅内感染组开颅术后第3天的PLT水平明显低于非颅内感染组(P<0.05),两组 MPV水平无明显差异(P>0.05);颅内感染组开颅术后第7天的血清MPV与PLT水平明显高于非颅内感染组(P<0.05);见表2。

表2 颅内感染组与非颅内感染组患者血小板指标比较
2.3 ROC曲线分析ROC曲线分析结果显示,血清炎症因子和血小板指标在开颅术后第1天对颅内感染诊断价值较差(P>0.05);血清PCT、CRP、TNF-α、PLT在开颅术后第3天对颅内感染诊断价值有统计学意义(P<0.05);血清炎症因子和血小板指标在开颅术后第7天对颅内感染诊断价值有统计学意义(P<0.05);见表3与表4。

表3 血清炎症因子指标的ROC曲线分析

表4 血小板指标的ROC曲线分析
3 讨论
颅脑手术患者因为病情危重,身体的免疫力处于较低状态,非常容易引发颅内感染[12]。颅内感染会引发患者颅内压上升、癫痫、脑水肿等,是神经外科的危急重症[13]。当颅脑手术患者的机体发生颅内感染时,会对中枢神经系统产生刺激,促进细胞因子分泌,进而启动免疫应答,使得血清中炎症因子增多[14]。颅内感染的身体特征受多种因素影响并不特别典型,而抗菌药物的营养使得细菌培养的阳性检查率低下,且细菌培养需要的时间较长。因而,寻找一种不易被干扰的,灵敏度与特异度均较高的指标对于颅内感染的预后改善有重要意义。
血清WBC、IL-6、PCT、CRP、TNF-α水平是临床上常用的血清炎症因子。当机体WBC水平异常升高时提示机体可能发生了细菌感染[15]。IL-6是一种具有多种功能的单链糖蛋白细胞因子,在中枢神经系统中广泛存在,参与机体的炎症反应与免疫应答[16]。PCT与CRP是在机体遭受细菌攻击时,会在机体急性表达的指标,其水平会在发生炎症反应或者组织损伤时迅速升高,常用于各种感染的早期诊断[17]。TNF-α是一种因细菌毒素与其他炎症因子刺激单核细胞以及巨噬细胞而产生的重要多肽因子,在颅内感染的发生过程中发挥着诱导炎症反应的作用[18]。本研究对比颅内感染组与非颅内感染组患者的炎症因子水平进行对比,显示颅内感染组与非颅内感染组患者在开颅术后第1天血清各炎症因子水平无明显差异;颅内感染组开颅术后第3天的血清PCT、CRP、TNF-α水平明显高于非颅内感染组;颅内感染组与非颅内感染组患者在开颅术后第3天血清WBC、IL-6水平无明显差异;颅内感染组开颅术后第7天的血清WBC、IL-6、PCT、CRP、TNF-α水平明显高于非颅内感染组。
血小板在机体的止血以及血栓的形成过程中具有重要作用,还在机体发生感染时起着重要的免疫应答反应,能够抑制感染组织的损伤而出现反应性的水平上升。有研究显示[19],血小板水平的升高与不良事件的上升及住院时间延长有密切相关性。多项研究显示血小板指标在各种感染性疾病如肺部感染、败血症等的诊断中具有重要价值[20-21]。本研究结果显示,颅内感染组与非颅内感染组患者在开颅术后第1天血小板水平无明显差异;颅内感染组开颅术后第3天的PLT水平明显低于非颅内感染组,MPV水平无明显差异;颅内感染组开颅术后第7天的血清MPV与PLT水平明显高于非颅内感染组。该结果可能是由于血小板与炎症及感染状况的改变,会导致MPV与PLT的变化,因而当发生炎症或者感染时将导致MPV与PLT的发生。
进一步对血清炎症因子和血小板指标进行ROC曲线分析结果显示,血清炎症因子和血小板指标在开颅术后第1天对颅内感染诊断价值较差;血清PCT、CRP、TNF-α、PLT在开颅术后第3天对颅内感染诊断价值有统计学意义;血清炎症因子和血小板指标在开颅术后第7天对颅内感染诊断价值有统计学意义。该结果提示开颅术后定期对患者的血清炎症因子和血小板指标进行检测对于颅内感染的具有一定诊断效果。
综上所述,在实施开颅手术后对患者的血清炎症因子水平以及血小板指标进行定期检测对于术后颅内感染的具有一定诊断效果。本研究仍需前瞻性、多中心、大样本的研究来进行进一步研究。

