Hs-CRP、FAR、NLR水平对合并阻塞性睡眠呼吸暂停低通气综合征的无症状脑梗死患者预后的预测价值
高 冕,杨雄杰,周守贵
(芜湖市中医医院神经内科,安徽 芜湖 241000)
无症状脑梗死(asymptomatic cerebral infarction,ACI)是指患者无特异性症状及神经系统局灶性体征,而在头颅影像学检查(CT或MRI)中发现急性或陈旧性的脑梗死病灶。随着我国人口老龄化及健康筛查的普及,ACI发病率逐年上升,部分ACI可发展成症状性脑梗死和出现不同程度的认知功能障碍[1],极大影响患者的生存率和生活质量。近年来发现无症状脑梗死患者中阻塞性睡眠呼吸暂停低通气综合征(obstructive sleep apnea hypopnea syndrome,OSAHS)的并发率较高,影响脑梗死的预后结局[2-3]。OSAHS影响脑梗死预后原因未明,有学者认为患者夜间气道阻塞,在反复缺氧产生低氧血症及高碳酸血症的过程中激活相关炎症因子,参与动脉粥样硬化,进一步促进血栓形成[4]。国内宋哲等人发现随着OSAHS病情的加重,无症状脑梗死患者神经缺损症状亦加重,临床应早期重视[5]。部分OSAHS需要手术及持续气道正压通气治疗干预,但由于其发病隐匿,早期诊断及治疗比例极低,因此寻找相关指标早期发现疾病及预判预后具有重要意义。本研究旨在分析炎症因子超敏C反应蛋白(hs-CRP)、纤维蛋白原/白蛋白比值(FAR)、中性粒细胞/淋巴细胞比值(NLR)水平在合并OSAHS的ACI患者血清中的变化及上述指标对疾病预后的预测价值。
1 资料与方法
1.1 研究对象选取2020年6月至2021年9月于芜湖市中医医院神经内科门诊就诊或病区住院的ACI患者117例,通过多导睡眠监测结果将其分为两组,其中单纯ACI组患者70例,ACI合并OSAHS(ACI+OSAHS组)患者47例。再选取健康体检者50例作为对照组。ACI+OSAHS组患者通过门诊或电话随访12个月,根据有无不良事件发生分为不良事件组15例和无不良事件组32例,以下情况归为不良事件:全因死亡、出现症状性脑梗死或短暂性脑缺血发作、血管性认知功能障碍。本试验取得芜湖市中医医院医学伦理委员会的批准。
1.2 诊断标准(1)无症状脑梗死的诊断标准:患者以头晕、记忆力减退、轻微头痛为主诉,无明显神经系统定位体征,通过头颅MRI发现T1W1低信号、T2W1高信号、FLAIR高信号病灶或头颅CT显示低密度影病灶,病灶直径≥3 mm[6]。(2)OSAHS的诊断参考中华医学会呼吸病学分会睡眠呼吸障碍学组发布的《成人阻塞性睡眠呼吸暂停基层诊疗指南(2018版)》中的诊断标准[7]。
1.3 纳入标准(1)单纯ACI组符合ACI诊断标准但不符合OSAHS的诊断标准,ACI+OSAHS组需同时符合上述两项诊断标准,对照组需证实同时不符合上述两项诊断标准;(2)年龄范围18~80岁;(3)患者及家属知情并签署知情同意书。
1.4 排除标准(1)症状性脑梗死;(2)既往有卒中病史并常规使用脑血管病二级预防药物;(3)意识不清及认知功能障碍;(4)生活不能自理需他人帮助;(5)合并中枢性睡眠呼吸暂停;(6)严重心肺功能障碍及肝肾功能不全;(7)合并肿瘤或免疫疾病;(8)合并严重感染。
1.5 方法(1)临床资料的收集:收集患者身高、体重数值及高血压、糖尿病、吸烟、梗死是否位于后循环等病史。(2)多导睡眠监测:所有受试者均接受多导联睡眠呼吸监测(日本光电工业株式会社EEG-1200C),监测前24 h禁止服用安眠药物、酒精、咖啡和茶,记录时间≥7 h,记录最低血氧饱和度、平均血氧饱和度及AHI指数。(3)收集所有受试者多导睡眠监测次日清晨的空腹静脉血3管(EDTA抗凝管1管,干燥管1管,柠檬酸钠抗凝管1管),每管3 mL,送至我院检验科,测定血常规、生化(含甘油三酯、白蛋白、同型半胱氨酸、超敏C反应蛋白)、纤维蛋白原等指标。FAR的计算方法是纤维蛋白原水平(g/L)/白蛋白水平(g/L)×100[8],NLR的计算方法是中性粒细胞绝对值(109/L)/淋巴细胞绝对值(109/L)。
1.6 统计方法数据由SPSS 21.0统计软件进行分析,符合正态分布的计量数据采用“平均数±标准差”表示,其中三组间比较采用单因素ANOVA,组间两两比较采用LSD-t检验;计数资料用例(n)与百分数(%)表示,计数资料组间比较用卡方检验;危险因素采用二元Logistic回归分析;诊断价值采用ROC曲线分析;其中P<0.05为差异有统计学意义。
2 结果
2.1 基本临床资料比较单纯ACI组、ACI+OSAHS组、对照组三组在年龄、性别、体重指数、高血压、糖尿病、甘油三酯水平、同型半胱氨酸水平、吸烟、后循环脑梗死等基本情况上差异无统计学意义(P>0.05)。见表1。

表1 基本临床资料比较
2.2 三组间炎症因子水平的比较通过统计发现,hs-CRP、FAR、NLR在单纯ACI组、ACI+OSAHS组、对照组三组间差异有统计学意义(P<0.01),单纯ACI组、ACI+OSAHS组的hs-CRP、FAR、NLR水平较对照组升高(P<0.05)。与单纯ACI组及对照组相比,ACI+OSAHS组的hs-CRP、FAR、NLR水平升高,差异有统计学意义(P<0.01)。见表2。

表2 三组间炎症因子水平的比较
2.3 不同预后组间炎症因子水平的比较通过统计得出ACI+OSAHS组中出现不良事件的患者hs-CRP、FAR、NLR水平高于无不良事件组的患者,差异有统计学意义(P<0.05)。见表3。

表3 不同预后组间炎症因子水平的比较
2.4 ACI+OSAHS患者预后不良的多因素Logistic回归分析以ACI+OSAHS组12个月随访中是否发生不良事件作为因变量(1=发生不良事件,0=未发生不良事件),对hs-CRP、FAR、NLR等因子进行回归分析,结果发现hs-CRP、FAR、NLR为ACI+OSAHS患者预后不良的独立危险因素。见表4。
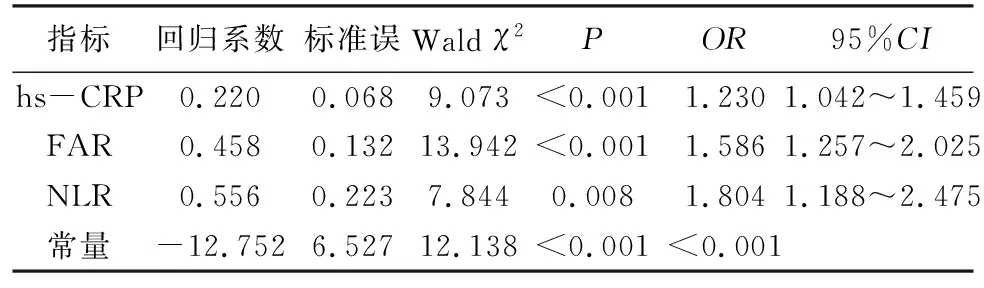
表4 ACI+OSAHS患者预后不良的多因素Logistic回归分析
2.5 hs-CRP、FAR、NLR及指标联合对ACI+OSAHS患者发生不良事件的预测价值ROC曲线分析得出:hs-CRP、FAR、NLR、hs-CRP联合FAR、hs-CRP联合NLR、FAR联合NLR、三者联合(hs-CRP、FAR联合NLR)对ACI+OSAHS患者发生不良事件具有预测价值(AUC>0.7),其中hs-CRP、FAR联合NLR的AUC值高于单独指标预测及两两指标联合预测(P<0.05)。见表5和图1。

图1 hs-CRP、FAR、NLR及指标联合预测ACI+OSAHS患者发生不良事件的ROC曲线

表5 hs-CRP、FAR、NLR及指标联合对ACI+OSAHS患者发生不良事件的预测价值
3 讨论
ACI虽然病灶体积小通常临床静默,但其具有与症状性中风相同的危险因素[9],其中除了高血压、糖尿病等常见因素外,OSAHS也被证实与ACI密切相关[10]。Nam[11]等人发现即使在控制了传统的心脑血管危险因素后,OSAHS的存在也增加了首次中风和中风复发的风险,并且卒中的风险随着OSAHS严重程度的增加而增加。其机制为每次呼吸暂停后的再灌注激活氧化应激和神经炎症通路,导致炎症细胞因子和脑白细胞被激活水平增加,直接或间接地导致血管内皮组织的损伤[12]。在OSAHS患者中,代表全身炎症或高凝状态的血液生物标志物水平升高[13],这些系统性炎症标志物被证实与动脉僵硬度的增加有关,参与脑小血管病的发病[14]。本研究基于既往的报道进一步探究炎症因子hs-CRP、FAR、NLR与OSAHS、ACI共病的关系。
hs-CRP是肝脏在应激状态下产生的一种非特异性炎症因子,是机体在氧化应激反应中的主要启动物质,本研究发现其在ACI病人中水平升高,合并OSAHS的患者升高的更为明显,这与之前的多项研究结果相符,可能机制是OSAHS夜间反复缺氧-复氧导致交感神经兴奋,儿茶酚胺增多,刺激巨噬细胞分泌白介素6增多,从而诱导肝细胞产生大量hs-CRP进入粥样硬化斑块,促进斑块内巨噬细胞摄取胆固醇,从而加速动脉硬化的进程[15]。hs-CRP对ACI+OSAHS的患者发生不良事件具有预测价值,独立预测的敏感度为80.00% ,特异度为62.50%,敏感度较高但特异度较低。
FAR为纤维蛋白原与白蛋白的比值,是近年来新兴的在冠状动脉粥样硬化疾病及癌症中研究较多的生物学指标。其中纤维蛋白原水平受血液粘度、血管内皮细胞的受损活化修复、巨噬细胞的募集、血小板聚集强度影响,为机体重要的炎症指标[16]。白蛋白作为血浆中含量丰富的蛋白,具有清除自由基及减轻氧化应激反应的作用,其水平的降低可导致炎症负荷的增加[17]。FAR结合两者的影响,使其比单独的指标更具有参考意义。目前已有研究表明其可作为评估缺血性脑卒中严重程度及预测脑梗死预后的指标[18]。Hizli[19]等发现FAR比值与OSAHS严重程度具有明显相关性,可作为预测OSAHS病情严重程度的新型因子。中性粒细胞/淋巴细胞比值(NLR)临床运用经济简单,不收血液浓缩等因素的影响,其综合了先天性免疫及获得性免疫两部分信息,可反映由于血管内皮功能障碍导致的急性或慢性炎症,目前已被证实与高血压、糖尿病、高脂血症等动脉粥样硬化的危险因素有关[20],并有大量研究证实其与颅内外动脉、颈部动脉的粥样硬化及血管狭窄的发生、发展、转归结局密切相关。在OSAHS领域的研究中,有荟萃分析发现OSAHS病人的NLR值显著高于对照组[21]。以上两项指标在无症状脑梗死合并OSAHS中的文献报道较少,本研究发现ACI+OSAHS病人FAR、NLR值较单纯ACI、对照组明显升高,提示两者参与ACI和OSAHS共病的发病过程,发生不良事件组的FAR、NLR值高于无不良事件组,预测不良事件的AUC值分别为0.716、0.758,敏感度为86.90%、86.70% ,特异度为56.50%、56.20%,具有一定的预测价值。
hs-CRP、FAR、NLR三者联合后AUC值提高至0.898,敏感度为86.70%、特异度为 90.60%,敏感度及特异度均较高,明显解决了单个指标特异度低的不足,诊断价值高于单独指标预测及两两指标联合预测,使不良预后的病例误诊率大大降低,预警价值更高。对于评估预后不良的病例我们应早期给予OSAHS的干预、更积极的脑血管病二级防治及更高频次的健康检查,延缓或改善病人预后。
综上所述,hs-CRP、FAR、NLR在合并OSAHS的ACI患者中高表达并对疾病预后有预测作用,三者联合的预测价值更高,对疾病的早期发现及防治具有指导意义。不足之处在于样本数量较少,缺乏多中心数据支持,指标作用的进一步验证仍需大规模、多中心试验。

