乙型病毒性肝炎肝硬化患者发生原发性肝癌的危险因素分析
雷玲,方念,刘鹏,吴丹,甘丽虹,郑丽
南昌市第一医院消化内科,江西南昌 330008
原发性肝癌(primary hepatic carcinoma,PHC)简称肝癌,是指非转移性肝癌,是起源于肝细胞或肝内胆管上皮细胞的恶性肿瘤,是我国最常见恶性肿瘤之一,也是全球流行率与死亡率都相对较高的恶性肿瘤之一,死亡率约20.4/10万,占所有恶性肿瘤死亡率的18.8%,仅次于胃癌[1-2]。当前,PHC病因及发病机制尚未完全明确。在欧美国家,超过80%的PHC患者发生在肝硬化基础上,其主要危险因素是酒精性肝硬化与肝炎病毒感染;在我国,已明确的主要危险因素有肝硬化、乙型肝炎病毒(hepatitis B virus,HBV)感染、黄曲霉毒素(aflatoxin,AF)感染、肝癌家族史、丙肝病毒感染和烟酒史等[3-5]。肝硬化是各类慢性肝病发展到晚期阶段,病理学上以再生结节、肝脏弥漫性纤维化和假小叶形成为主要特征,首要的病因是病毒性肝炎。虽然我国已有基于人群的PHC危险因素回顾性研究,但由肝硬化发展为PHC的研究较少。本研究收集南昌大学第二附属医院确诊的乙型病毒性肝炎肝硬化合并PHC患者151例及单纯乙型病毒性肝炎肝硬化患者136例,旨在分析乙型病毒性肝炎肝硬化患者发生PHC的危险因素,为临床诊断和治疗提供参考。
1 资料与方法
1.1 一般资料
回顾性分析南昌大学第二附属医院收治的乙型病毒性肝炎肝硬化合并PHC及单纯乙型病毒性肝炎肝硬化病例。151例乙型病毒性肝炎肝硬化合并PHC患者为观察组,其中男122例,女29例,平均年龄(52.48±13.70)岁;肝功能分级(Child-Pugh):A级82例,B级45例,C级24例;甲胎蛋白(alpha fetoprotein,AFP)正常42例,升高109例;天冬氨酸氨基转移酶(aspartate aminotransferase,AST)正常75例,升高76例;丙氨酸氨基转移酶(alanine transaminase,ALT)正常111例,升高40例;血糖正常113例,升高0例,下降9例,缺失29例;乙型肝炎e抗体(hepatitis B virus e antibodies,Anti-HBe)阳性107例,阴性44例;乙型肝炎e抗原(hepatitis B virus e antigen,HBeAg)阳性92例,阴性59例。136例单纯乙型病毒性肝炎肝硬化患者为对照组,其中男91例,女45例,平均年龄(50.68±13.40)岁;Child-Pugh:A级28例,B级48例,C级60例;AFP正常81例,升高55例;AST正常67例,升高69例;ALT正常104例,升高31例,下降1例;血糖正常70例,升高6例,下降20例,缺失40例;Anti-HBe阳性121例,阴性15例;HBeAg阳性78例,阴性58例。
纳入标准:符合《原发性肝癌诊疗指南》[6]PHC诊断标准。①AFP≥400μg/L,排除妊娠、生殖系统胚胎源性肿瘤、活动性肝病及转移性肝癌,且可触及肿大、坚硬及结节状肿块的肝脏或影像学检查有肝癌特征的占位性病变者;②AFP<400μg/L,除上述症状外有两种影像学检查支持肝癌特征性病变,或有两种肝癌标志物如脱γ-羧基异常凝血酶原、α-谷氨酰转肽酶同功酶、α-L-岩藻糖苷酶及癌抗原19-9等阳性及一种影像学检查有肝癌特征的占位性病变者;③有肝癌的临床表现并有确定的肝外转移灶(如肉眼可见的血性腹水或在病灶中发现癌细胞),并能排除转移性肝癌。乙型病毒性肝炎肝硬化诊断标准:①存在乙型病毒性肝炎等诱发肝硬化的相关病史;②存在肝功能减退与门静脉高压的临床表现;③肝功能试验有血清胆红素升高、血清白蛋白下降和凝血酶原时间延长等显示肝功能失代偿的指标;④CT或B超显示肝硬化,同时内镜检查存在食管胃底静脉曲张。排除标准:①继发性肝癌;②酒精性肝癌;③甲、丙、丁、戊等其他病毒性肝炎所致肝硬化者。
1.2 方法
回顾性分析乙型病毒性肝炎肝硬化与乙型病毒性肝炎肝硬化合并PHC患者的相关临床资料(包括性别、年龄、Child-pugh、生化指标如AST/ALT/AFP等)进行对比研究,并对相关因素进行Logistic回归分析,总结导致乙型病毒性肝炎肝硬化患者发生PHC的危险因素。
1.3 统计学方法
采用EpiData软件,经两人比对无误后录入分析数据库,使用SPSS 21.0统计学软件对数据进行分析处理。计量资料以均数±标准差(±s)表示,比较采用t检验,计数资料以例数(百分率)[n(%)]表示,比较采用χ2检验。采用Logistic回归分析探讨导致乙型病毒性肝炎肝硬化患者发生PHC的影响因素。P<0.05为差异有统计学意义。
2 结果
2.1 两组患者的一般资料比较
对照组患者平均年龄(50.7±13.4)岁,男性占比66.9%,观察组患者平均年龄(52.5±13.7)岁,男性占比80.8%;对照组患者中Child-Pugh A~C呈递增倾向,观察组呈递减倾向;观察组患者中AFP升高及Anti-HBe阳性比例高于对照组(P<0.05);两组患者的ALT、AST、血糖及HBeAg等指标差异无统计学意义(P>0.05);对照组患者中A型血比例高于观察组(P<0.05),见表1。
2.2 单因素分析
对两组患者的年龄、性别、Child-Pugh、AFP、AST、ALT、HBeAg、Anti-HBe、血糖、血型等进行单因素分析,显示两组患者的年龄差异无统计学意义(P>0.05);性别、Child-Pugh、AFP、Anti-HBe、血糖、血型6项指标差异有统计学意义(P<0.05),纳入多因素分析。
2.3 多因素回归分析
采用多因素Logistic回归分析对单因素分析中具有显著性差异的6个指标进行分析处理,采用向后条件逐步回归法,如模型系数综合检验P<0.01则建模成功。对287例纳入者采用本回归方程进行回顾性验证,结果显示两个模型的总正确率一致,其中观察组和预测组相同样本231例,总正确率达80.5%,回归方程效果理想。
Child-Pugh B、C级与A级比较,发生PHC的概率小;AB、B、O型血与A型血比较,发生PHC的概率大;女性与男性比较,发生PHC的概率小。Anti-HBe及AFP是预测PHC发生的危险因素,见表2。
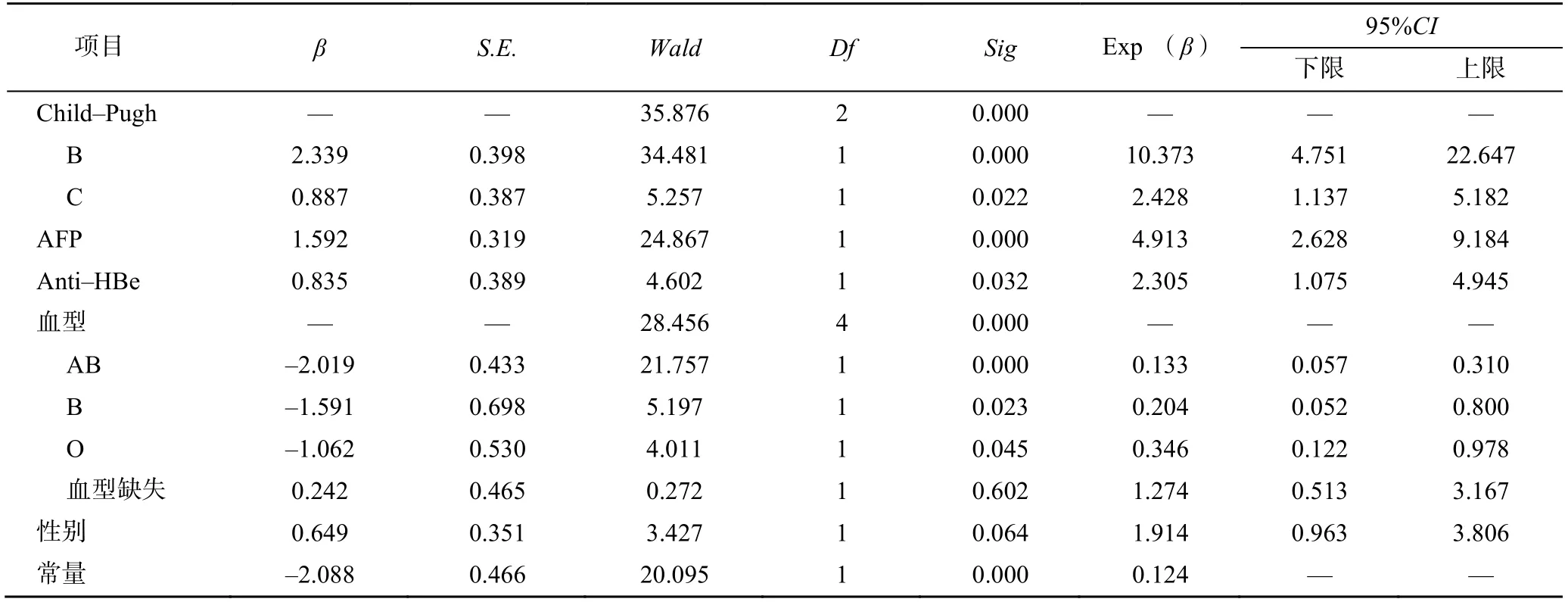
表2 回归方程参数分析
2.4 指标间相关性分析
采用Spreaman秩相关分析法分析PHC各有序分类指标间的相关性。PHC与Child-Pugh分级、性别呈负相关,与Anti-HBe阳性率及AFP呈正相关,相关系数具有统计学意义,见表3。

表3 指标间相关性分析
3 讨论
研究显示PHC的平均发病年龄52岁,表明中老年群体原发性肝癌发病率较高,可归因于长期感染HBV及HBV与宿主基因整合导致发生肝癌的概率升高。肝癌在青少年群体发病较为少见,青少年发生PHC与家族遗传存在密切关系[7]。老年病例相对中老年病例减少,主要原因可能是老年肝硬化病例还未转变为肝癌就已经死亡。
PHC的性别差异主要源自PHC危险因素的性别差异[8-9]。男性有吸烟、饮酒等不良习惯及接触环境危险因素如肝炎病毒等概率更高,导致男性感染HBV的概率高于女性。PHC危险因素间的相互作用分析表明,饮酒与HBV感染存在协同致癌作用,这反映饮酒可升高HBV感染者患PHC的危险性[10]。研究显示,HBsAg和男性细胞膜抗原有交叉性,男性一旦感染HBV,机体往往自动将HBsAg视为自身细胞抗原,导致较难产生抗体,容易成为慢性携带者;女性感染HBV,则将HBsAg视为异物,从而易产生抗体[11]。
本研究结果显示,观察组患者的Anti-HBe阳性率高于对照组,多因素分析结果显示Anti-HBe阳性患者对PHC易感。有研究认为HBeAg是免疫耐受因子,其缺失会破坏免疫耐受,进而诱发炎症反应;HBeAg是细胞毒性T细胞的靶抗原,由于细胞膜上HBeAg的缺失,变异株能逃避宿主的免疫监视,此时细胞膜缺失HBeAg的肝细胞大量增生,进而使肝纤维化程度持续加重,导致癌变的危险因素增加[12]。研究表明,从HBeAg到Anti-HBe的血清转变,肝癌的发生率同时升高,即“小三阳”患者罹患肝癌的概率远大于“大三阳”患者[13-15]。Anti-HBe阳性不代表疾病发展处于静止,实际上,“小三阳”是导致HBV感染迁延不愈的原因,且正是因为这种慢性感染,机体从免疫耐受变为免疫激活,进而诱发HBV-DNA整合,最终导致肝癌的发生。
PHC发生低血糖的概率为5%~10%,合并血糖上升也不少见,这与肝脏作为调节血糖的重要器官关系密切[16]。肝脏病变可导致糖代谢紊乱,从而诱发血糖异常。肝细胞发生癌变后,参与果糖与半乳糖代谢的特异酶类活性降低,进而导致利用果糖与半乳糖的能力减弱,糖异生活性显著下降,肝糖原的含量减少;糖原分级酶活性降低,血糖生成明显不足,更易导致发生低血糖。癌症患者长期食欲不振,而其对能量的需求远高于正常人,故更易发生低血糖。糖代谢紊乱除出现低血糖外,还存在高血糖的可能性。肝硬化导致肝脏对糖类的摄取减少,肝糖原合成酶和葡萄糖激酶活性降低,导致葡萄糖的利用受限。肝脏组织的结构破坏可导致门体分流,部分胰高血糖素直接进入体循环,从而导致血糖水平上升[17]。
本研究显示,观察组中AFP升高患者数多于对照组,结合多因素Logistic回归分析结果显示AFP是PHC的独立危险因素之一,该结果和国内外多数研究结果一致。AFP作为肿瘤标志物已在肝癌诊断中获得一致肯定。单因素分析结果显示,随着Child-Pugh分级升高,对照组病例数呈递增趋势,而观察组呈递减趋势。将Child-Pugh分级纳入回归模型证实Child-Pugh A级是导致PHC的独立危险因素。然而,多数学者认为肝功能越差,罹患肝癌的可能性越高,这与本文的结果不同。笔者推测可能原因是肝功能越差,肝细胞的活性就越低,导致异形增生的可能性也越低,致使其癌变的概率也越小。
综上,本研究认为性别、AFP、Child-Pugh、血型可能是乙型病毒性肝炎肝硬化患者发生PHC的危险因素;在HBV感染的基础上,Anti-HBe阳性患者对PHC易感。以上结论对临床早期发现并制定对应的预防策略具有重要指导意义。

