肥胖儿童血清生化指标的代谢改变研究
杨香春,王飞,李海波
宁波市妇女儿童医院出生缺陷综合防治实验室,浙江宁波 315000
近年来,随着社会经济发展和人们生活水平的提高,营养过剩等导致的儿童肥胖问题日益显著,我国儿童青少年的超重和肥胖患病率逐年上升[1-2]。肥胖可引起非酒精性脂肪肝、糖尿病等一系列并发症[3-4]。研究肥胖儿童的代谢情况对降低儿童肥胖的发生率具有重要意义。肝、肾功能生化指标检测是临床常用的实验室检测项目;研究显示,肥胖儿童体内存在一定程度的肝、肾功能代谢异常[5]。本研究采用代谢组学方法对肥胖儿童和健康儿童的肝、肾功能生化指标进行比较,旨在为肥胖的发病机制研究提供科学依据。
1 资料与方法
1.1 一般资料
选取2022年1月至10月在宁波市妇女儿童医院就诊的70例肥胖儿童作为肥胖组,其中男56例,女14例,年龄8~14岁,平均(11.00±2.00)岁,体质量指数(body mass index,BMI)21.9~33.7kg/m2,平均(25.7±3.0)kg/m2。纳入标准:以BMI为指标,采用既往文献报道的超重、肥胖筛查界值点为标准,与同年龄、同性别儿童比较,BMI>2个标准差即诊断为肥胖症[6]。排除标准:①患有先天性遗传病者;②患有代谢性疾病者;③患有神经和内分泌疾病者;④患有病理性肥胖者。随机选取同期在宁波市妇女儿童医院体检且结果合格的55名健康儿童作为对照组,其中男42名、女13名,年龄8~14岁,平均(11.00±1.87)岁。两组儿童在年龄、性别比例方面比较,差异无统计学意义(P>0.05),组间具有可比性。本研究经宁波市妇女儿童医院医学伦理委员会审批通过(伦理审批号:EC2023-045)。
1.2 生化指标检测
两组儿童在抽血前1d低脂饮食,当日清晨空腹抽取5ml静脉血。样本静置20~30min后离心,采用贝克曼全自动化学发光分析仪检测白蛋白(albumin,ALB)、碱性磷酸酶(alkaline phosphatase,ALP)、谷丙转氨酶(alanine aminotransferase,ALT)、谷草转氨酶(aspartate aminotransferase,AST)、尿素氮(blood urea nitrogen,BUN)、肌酐(creatinine,CRE)、直接胆红素(direct bilirubin,DBIL)、谷氨酰转移酶(glutamyltransferase,GGT)、球蛋白(globulin,GLO)、高密度脂蛋白(high density lipoprotein,HDL)、间接胆红素(indirect bilirubin,IBIL)、低密度脂蛋白(low density lipoprotein,LDL)、总胆红素(total bilirubin,TBIL)、总胆固醇(total cholesterol,TCH)、三酰甘油(triglycerides,TG)、血清总蛋白(total protein,TP)、尿酸(uric acid,UA)水平及白蛋白/球蛋白(albumin/globulin,A/G)、AST/ALT和BUN/CRE。
1.3 统计学方法
采用SPSS 18.0统计学软件对数据进行处理分析,计量资料以均数±标准差(±s)表示,比较采用t检验,分析采用Pearson相关分析,P<0.05为差异有统计学意义。使用SIMCA-P 12.0软件对数据进行代谢组学分析,主要包括无监督的主成份分析(principal component analysis,PCA)和有监督的偏最小二乘判别分析(partial least square discriminate analysis,PLS-DA)。
2 结果
2.1 两组儿童的肝、肾功能生化指标比较
肥胖组儿童的血清ALB、ALP、ALT、AST、CRE、GGT、LDL、TCH、TG、TP和UA指标均高于对照组儿童;血清AST/ALT、BUN/CRE和HDL低于对照组儿童,差异有统计学意义(P<0.05);A/G、BUN、DBIL、GLO、IBIL和TBIL差异无统计学意义(P>0.05),见表1。
表1 两组儿童的肝、肾功能生化指标比较(±s)

表1 两组儿童的肝、肾功能生化指标比较(±s)
指标 对照组(n=55) 肥胖组(n=70) t P A/G 1.44±0.31 1.47±0.16 0.542 0.590 ALB(g/L) 41.95±3.38 44.90±2.16 5.637 <0.001 ALP(U/L) 231.36±75.17 305.86±79.92 5.309 <0.001 ALT(U/L) 15.18±8.13 38.43±25.12 7.274 <0.001 AST(U/L) 27.00±6.89 31.44±12.62 2.508 0.014 AST/ALT 2.13±1.01 0.98±0.38 -8.017 <0.001 BUN(mmol/L) 4.65±2.48 4.40±0.94 -0.713 0.478 BUN/CRE 86.99±31.13 73.31±18.36 -2.887 0.005 CRE(μmol/L) 53.22±19.18 60.86±7.60 2.786 0.007 DBIL(μmol/L) 1.61±0.66 1.80±0.80 1.426 0.157 GGT(U/L) 16.02±6.80 24.77±9.23 6.102 <0.001 GLO(g/L) 30.19±5.19 30.96±2.92 0.976 0.332 HDL(mmol/L) 1.48±0.34 1.34±0.37 -2.229 0.028 IBIL(μmol/L) 6.78±2.66 7.75±4.21 1.489 0.139 LDL(mmol/L) 2.21±0.64 2.46±0.58 2.264 0.025 TBIL(μmol/L) 8.39±3.25 9.55±4.95 1.500 0.136 TCH(mmol/L) 4.22±0.88 4.67±0.87 2.840 0.005 TG(mmol/L) 0.98±0.46 1.57±0.81 5.062 <0.001 TP(g/L) 72.14±4.89 75.86±3.61 4.714 <0.001 UA(μmol/L) 267.89±80.57 406.54±93.10 8.762 <0.001
2.2 两组儿童的肝、肾功能代谢差异分析
对差异具有统计学意义的14个指标进行分析。对数据进行无监督模式的PCA分析。从PCA得分图看出,两组儿童聚类明显(R2X=0.466,Q2=0.191),说明两组儿童的肝、肾功能代谢差异显著,见图1。采用有监督模式的PLS-DA分析对数据进一步处理,PLS-DA得分图显示两组儿童的代谢物差异明显分离(R2X=0.424,R2Y=0.569,Q2=0.48),表明模型可靠,见图2。
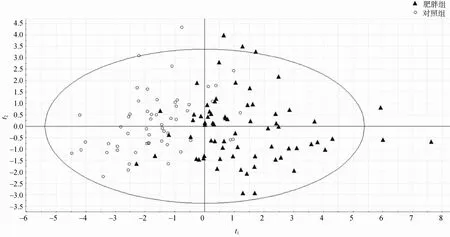
图1 两组儿童的肝肾功能代谢PCA得分图

图2 两组儿童的肝肾功能代谢PLS-DA得分图
根据PLS-DA模型分析,通过计算变量投影重要度(variable Importance for the projection,VIP)衡量对肥胖儿童与健康儿童样本分类判别的影响强度和解释能力,筛选出6个VIP>1.0影响强度最大的生化标志物:AST/ALT、UA、ALT、GGT、ALB和ALP,见表2。

表2 肝、肾功能生化标志物VIP值
2.3 BMI与生化指标相关性分析
相关性分析结果显示,BMI与UA水平呈显著正相关(r=0.410,P<0.01),随着肥胖程度增加而增加;BMI与AST/ALT负相关(r=-0.327,P<0.05);其余指标相关性不显著,见表3。
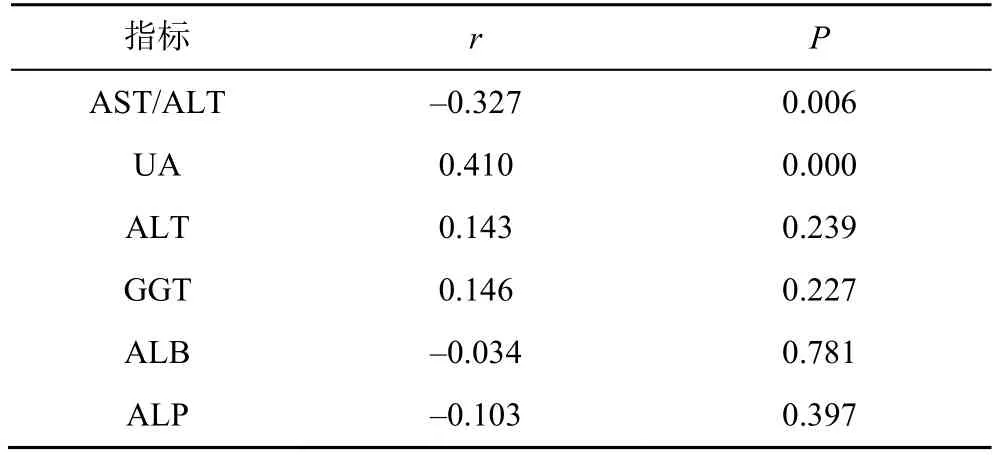
表3 BMI与生化指标相关性分析
3 讨论
近年来,儿童肥胖的发生率逐年上升,且呈低龄化趋势。王小丽等[7]研究显示2021年泰安地区6~13岁小学生肥胖检出率高达16.60%。儿童肥胖已成为一个严峻的公共卫生问题。
本研究分析肥胖儿童血清肝肾功能及血脂等指标。结果显示,肥胖儿童体内A/G、ALB、ALP、ALT、CRE、DBIL、GGT、IBIL、TBIL、TG、TP、UA等指标存在不同程度的升高,AST/ALT、BUN/CRE等指标降低,表明肥胖儿童存在明显的血脂代谢紊乱、肝酶异常和肾功能受损。近年来,多项研究证明儿童肥胖与肝肾损伤有明确关系[8-12];主要机制包括胰岛素抵抗、脂类代谢异常和炎症因子增加等[12-13]。肥胖儿童外周脂肪组织动员增加,大量游离脂肪酸进入肝脏,肝脏脂质代谢失衡,脂质在肝细胞内异常沉积,使肝细胞脂肪变性,出现肝脏受损,肝酶异常,进而导致非酒精性脂肪肝。研究发现,儿童肥胖可导致ALT水平显著升高,增加非酒精性脂肪肝的发生风险[14,16]。肥胖引起的高灌注和高滤过、胰岛素抵抗及脂肪组织释放的大量肿瘤坏死因子-α,白细胞介素-6和C反应蛋白等引起肾脏损害,导致肥胖相关性肾病[16-17]。
本研究通过代谢组学分析具有统计学差异的指标,利用PCA和PLS-DA模型发现肥胖组与对照组儿童代谢模式有明显区别,其中AST/ALT、UA、ALT、GGT、ALB和ALP影响最大(VIP>1);在评估肥胖儿童肝功能损伤方面,AST/ALT的降低相比ALT、GGT等其他肝酶指标更加可靠,更有特异性。相关性分析显示BMI与AST/ALT存在负相关关系,随着肥胖程度的增加,AST/ALT下降,促使非酒精性脂肪肝的发生;在反映肾脏功能的生化指标中,UA的变化最为显著,且UA水平随着BMI增加而升高。肥胖往往合并高尿酸血症[18];李洪军等[19]研究结果显示肥胖学生高尿酸血症的检出率为21.79%。分析原因可能是随着肥胖程度的增加,胰岛素抵抗导致肾脏尿酸排泄功能下降,加上内脏脂肪代谢增加,血清尿酸升高[20-21]。
综上所述,本研究通过对肥胖儿童的肝、肾功能生化指标进行分析,发现肥胖儿童体内存在明显的肝、肾功能受损,通过代谢组学方法发现AST/ALT和UA是肥胖儿童代谢发展中极其重要的代谢指标,为后续儿童肥胖研究的重点。

