下段直肠癌直肠系膜筋膜受累CT影像表现及其与术后局部复发的相关性研究*
邵楠楠 王立峰 张原理 孟 帆 韩 帅 海梦璐 许春苗
郑州大学附属肿瘤医院(河南省肿瘤医院)医学影像科 (河南 郑州 450008)
直肠癌(cancer of rectum,COR)是发生在直肠的乙状结肠的交界处到齿状线中间的癌症,是消化系统常见的癌症之一[1]。COR的发病机制尚未明确,其诱发因素有饮食(无规律、缺乏营养、挑食)、遗传、年龄(多发于50岁以上)、化学试剂(亚硝胺、甲基芳香胺等)等[2]。COR的早期症状不明显,随着病情的发展才会出现典型直肠刺激症状,如排便习惯改变、排便感频率增多等、便血、肠腔狭窄,部分伴大便性状改变、腹胀等症状[3]。COR的诊断方法包括体格检查、内镜检查、影像学检查(腔内超声、钡灌肠、CT、MRI等)等,目前临床上多用影像学检查来诊断COR,腔内超声操作简便、结果清晰,但长度受限,只能诊断直肠中下段病变,对直肠系膜(mesorectum,Mes)、直肠筋膜(rectal fascia,RF)和盆腔周围的器官显示效果较差,肠道环境对其结果和检查影响大;钡灌肠操作简单、方便、经济实惠,但其对COR无法细致的进行TNM分期;MRI能将肿瘤与Mes、RF的关系清楚展现出来,但操作复杂、可重复性差、价格较贵、耗时长;CT操作简单、耗时短,能对直肠癌的外侵情况和程度、癌细胞转移至淋巴结的情况和肿瘤能否被切除等信息全面了解[4-5]。直肠癌依据腹膜返折可分为上段直肠癌和下段直肠癌(lower rectal cancer,LRC),临床上多见LRC,主要病变部位在Mes内,Mes是盆筋膜脏层包绕的直肠周围的所有脂肪结缔组织、血管、淋巴管等组织,RF是将直肠及其周围系膜全部包围的结缔筋膜组织,RF可以阻止肿瘤向盆腔腹膜外扩散,RF是否受累决定是否可以采用全直肠系膜切除术(total mesorectal excision,TME)进行手术[6]。LRC在盆腔内,空间狭小,易造成癌细胞残留[7]。若癌细胞残留,RF受累程度严重,癌细胞会迅速增殖并透过RF及腹膜,向远处转移,引起局部或全身复发。最新的薄层增强CT能清晰显示患者直肠肠壁各层及周围Mes和RF特点,为TME手术治疗提供基础。目前,对于LRC术前检查主要以TNM分期(tumor node metastasis classification,TNMC)为主,对Mes和RF的研究以解剖结构、临床意义以及TME手术前后Mes和RF的变化等,关于Mes和RF受累时的CT影像表现及其与术后局部复发的关联的研究较少。本研究对本院收治的99例LRC患者的Mes和RF受累时的CT影像表现特点进行总结,并分析其与术后局部复发的关系,为临床诊疗提供指导。
1 资料与方法
1.1 临床资料取本院2021年1月至2023年1月收治的进行TME治疗的99例LRC患者,诊断标准:符合《中国结直肠癌诊疗规范(2017版)》[8]。
纳入标准:确诊为LRC;接受TME手术治疗,配合术后随访;CT影像清楚无干扰;患者及家属知情并同意;病理显示为直肠腺癌;CT检查与手术时间间隔<1周。排除标准:碘过敏,不宜采用增强CT;合并其他恶性肿瘤;术前需要接受化疗。其中男性61例,女性38例;年龄为40-80岁,平均年龄(59.73±10.51)岁;肿瘤直径1-7cm,平均直径(3.61±1.08)cm;肠壁厚度增加0.5-4.0 cm,平均增厚(2.33±0.59)cm,主要临床症状:大便感频率增加18例、排便习惯改变11例、腹痛14例、腹胀10例、便血16例、多种症状合并30例。该研究已通过伦理审批。
1.2 CT检查方法LRC患者在检查前12h禁食和禁水,进行清洁灌肠,检查前1h饮用600-800mL饮用水使膀胱充盈以减少肠腔干扰。使用西门子SOMATOM Defintion AS 64排128层4D螺旋CT(购置于无锡西锐医疗器械有限公司)对患者平腹进行平扫和增强扫描。患者取仰卧位,双手高举,从上至下对患者膈顶-坐骨结节下缘开始横断面不间断扫描。扫描参数设置如下:120Kv的管电压,200-400mA的管电流,5mm的层厚,0.5-1.5的螺距,扫描3-5s。经患者肘静脉注射碘海醇[上海司太立制药有限公司,国药准字H20203257,100ml:35g(I)],注射速度3-5mL/s,开始增强扫描,对动脉期和静脉期分别延迟20-40s、60-80s,延迟期3-5min。将数据传入工作站,进行后处理。影像由2名工作经验丰富的影像科医生进行单独阅片,当分析意见不统一时,进行讨论给出最后结果。
1.3 评估标准(1)CT分期标准。根据国际抗癌协会(UICC)提出的确定肿瘤病变范围的分类方法-TNMC对患者LRC的T、N期进行评价。增强CT影像对T分期评价标准:T1,直肠肠壁形态无改变,未受侵犯;T2,直肠肠壁增厚>5mm,肿瘤为穿透肠壁,入侵至肌层,肿瘤外缘完整,形状清晰,病变增强明显,肠腔容量未见减小;T3,直肠肠壁外缘与外周脂肪边界模糊,直肠肠壁嵌入结节样阴影,病变强化显著;T4,直肠肠壁与周围脂肪无边界,能看出肿瘤入侵其他脏器,入侵或穿透腹膜[9]。N分期评价标准:N0,直肠肠壁周围未发现形状改变、直径增大的淋巴结影像;N1,直肠肠壁周围发现直径>10mm或直径<5mm但形状不规则有病变强化或成串淋巴结且病变强化显著,3≥病变淋巴结数量≥1;N2,影像结果与N1一致,病变淋巴结数量≥3[10]。病理T分期标准:T1,肿瘤入侵粘膜下层;T2,肿瘤入侵固有肌层;T3,肿瘤穿透固有肌层,到达浆膜下层;T4,肿瘤穿透腹膜,入侵其他器官,数字越大表示肿瘤体积和侵犯的范围越大[11]。N分期标准:N代表区域淋巴结,有3个等级,分别为N0、N1和N2,各代表为:N0,没有区域淋巴结转移;N1,有1≤n≤3个区域淋巴结转移;N2,有4≥个区域淋巴结转移数字越大表示局部淋巴结转移越多[12]。(2)Mes和RF受累评价[13]。通过测定直肠筋膜与肿瘤的最短距离来评价Mes和RF受累程度,肠壁肌层外缘与肿瘤外缘的距离为D1,对应的Mes厚度为D2,Mes和RF受累程度=D2/D1,受累程度有3个程度,分别为Ⅰ度≤1/3、1/3<Ⅱ度<2/3、2/3≤Ⅲ度,其中T1和T2期归为Ⅰ度,肿瘤未入侵至直肠系膜;T4期归为Ⅲ度,肿瘤穿透直肠系膜。
1.4 随访对以上99例LRC患者进行为期2年的随访,并通过血清肿瘤标志物、CT和肠镜检查来判断患者是否复发,判断标准如下:患者术后发现大便习惯改变、便血、肿瘤标志物阳性,伴腹痛、呼吸道症状、黄疸、食欲不振等症状,且经影像学和病理检查证实,根据检查结果对患者肿瘤复发情况进行统计。
1.5 统计学方法使用SPSS 24.0对数据进行分析,(±s)代表计量资料,[n(%)]代表计数资料,χ2检验,多因素分析用Logistic回归分析,P<0.05表示差异显著。
2 结 果
2.1 CT对LRC T分期的效能以病理T分期为“金标准”,CT扫描影像T分期中T1、T2(图1)、T3(图2)和T4(图3)诊断准确率分别为90.00%(9/10)、86.21%(25/29)、86.67%(39/45)和80.00%(12/15),总诊断准确率为85.86%(85/99),见表1。
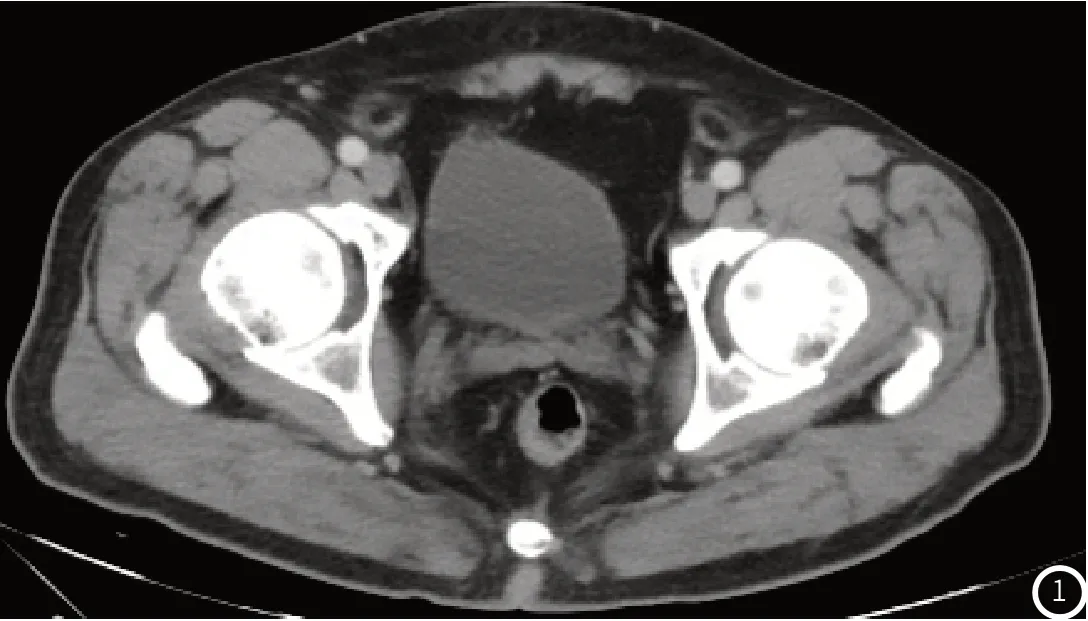
图1 男性,T2期,直肠系膜、直肠筋膜未见受累

图2 男性,T3期,直肠系膜受累,直肠筋膜未受累
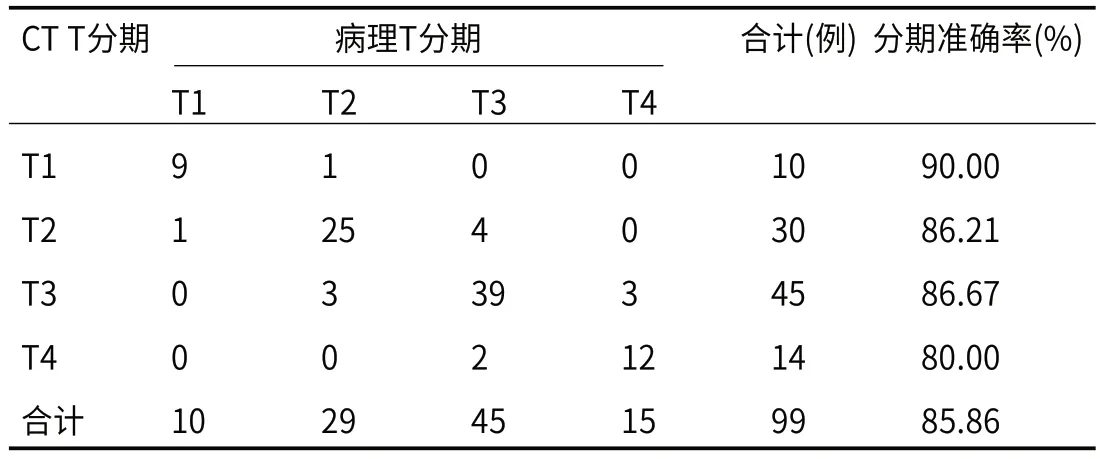
表1 LRC术前T分期与病理分期对比(n,%)
2.2 CT对LRC N分期的效能以病理N分期为“金标准”,CT扫描影像N分期中N0和N1诊断准确率分别为91.38%(53/58)和82.93%(34/41),总诊断准确率为87.88%(87/99),见表2。
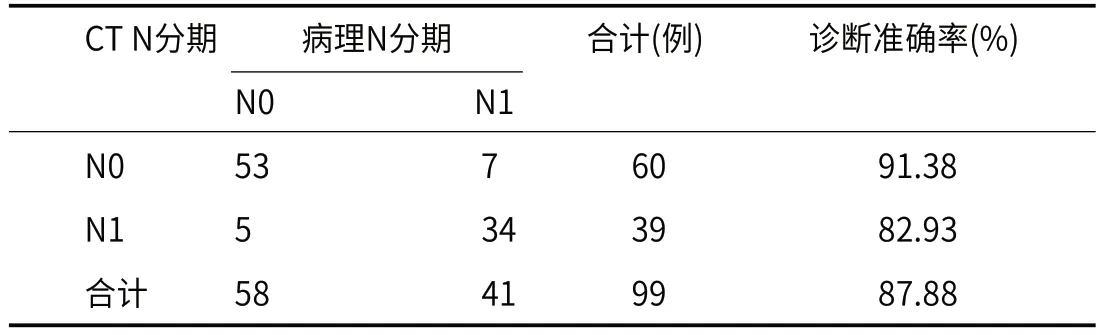
表2 CT对LRC N分期的效能(n,%)
2.3 CT对LRC Mes和RF受累程度评估的价值以病理为“金标准”,CT扫描影像Mes和RF受累程度中不受累、Ⅰ度、Ⅱ度和Ⅲ度诊断准确率分别为86.67(13/15)、88.89%(24/27)、8 7.8 8%(2 9/3 3)和8 7.5 0%(2 1/2 4),总诊断准确率为90.91%(90/99),见表3。
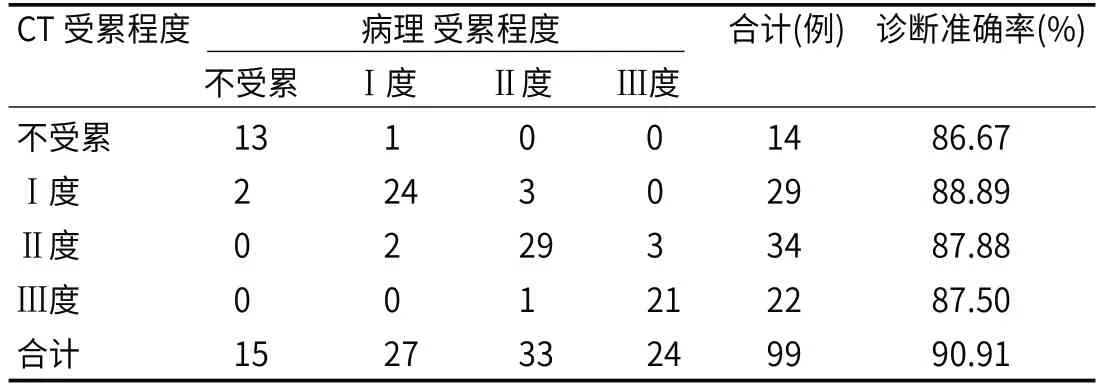
表3 LRC术前Mes和RF受累程度与病理结果对比(n,%)
2.4 局部复发与未复发患者基线资料、病理及CT影像参数的差异本研究99例患者,随访局部复发57例,复发组T4期占比、N1期占比、Mes和RFⅡ和Ⅲ度受累占比、伴远处转移占比高于未复发组(P<0.05),见表4。

表4 比较局部复发与未复发患者一般资料、CT影像和病理特点的区别[n(%)]
2.5 直肠癌术后局部复发危险因素分析与LRC患者局部复发相关因素进行多因素Logistic回归分析,CT下的T分期≥T3期和N分期为N1期、Mes和RF受累程度越高和存在远处转移是LRC患者局部复发的危险因素(P<0.05),见表5。
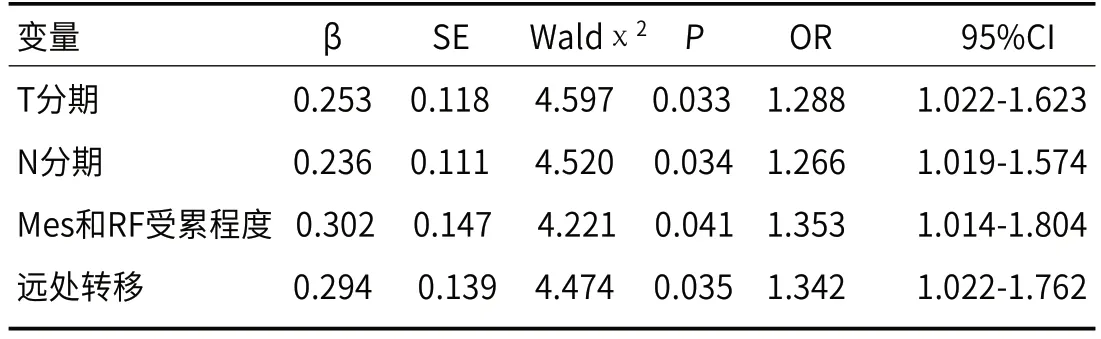
表5 LRC患者术后局部复发危险因素的多因素Logistic回归分析
3 讨 论
在我国,LRC的发病率逐年上升,LRC的发生率与性别有关,男性高于女性,与国外相比,我国的LRC较低,但是死亡率和致残率偏高,这与我国对癌症的预防和管理有着紧密联系,LRC占所有直肠癌的60%-70%,较高的致残率会增加家庭和社会负担,不利于社会稳定发展[14]。LRC的治疗手段很多,有内镜治疗,化疗、放疗和手术治疗等,目前手术治疗LRC是较为优先考虑的,常见的手术治疗LRC的方法是TME[15]。TME的手术原则是(1)在骶前间隙中能直视锐性分离,(2)能使盆筋膜脏层保持完好无损,(3)肿瘤远端切除的直肠系膜≥5cm[16]。术前的讨论和评估的充足和完善程度对手术治疗是否顺利有影响[17]。LRC的术前评估主要是TNM分期和Mes和RF受累程度等,影像学检查能对TNM分期和Mes和RF受累程度做出准确、客观的评价,包括CT、MRI、PET-CT等,随着科技的发展,CT检查价格相对便宜,结果清晰可靠,在临床上使用较为广泛[18]。而检测LRC的TNM分期能确认肿瘤的大小、位置及其严重程度,为后续治疗方案的确定提供依据[19]。
本研究结果显示,CT T分期中总诊断准确率为85.86%,N分期总诊断准确率为87.88%,结果说明CT对于指导LRC患者的T、N分期效能较高。其原因是多层螺旋CT获取图像质量清晰、扫描耗时少、准确率高、覆盖范围大、辐射量低等优点在临床上广泛使用。CT通过对肠壁外缘的光整度和肠周直肠间隙解剖关系和附近组织、器官的关系来指导分期,T1期LRC大部分肿瘤体积小,不会引起肠壁形态变化;T2期,肿瘤体积变大,导致肠壁厚度增加,但肠壁外缘光滑,没有被突破;T3期,肿瘤已穿透肠壁,肠壁外缘毛糙,肠壁与周围脂肪间隙模糊;T4期,肠壁与周围脂肪间隙消失,周围存在被肿瘤明显入侵的器官,在CT影像中根据肠壁自身厚度变化和其与周边组织间隙和血管密度等标准来判断T分期。N1期病理下发现存在1-3枚区域淋巴结转移,淋巴结中肿瘤直径≥0.2mm,CT影像则能看到,淋巴结形态改变无规整,直肠附近出现体型小而成串的淋巴结或体积明显增大的淋巴结(短径>10mm)。存在误差的原因如下,在T分期中,LRC图像展现的肠壁外缘模糊不清,能看见毛刺影,容易从主观判断为炎症或肿瘤入侵时导致的纤维增生导致T1、T2期有误差;病变受累RF或穿透RF入侵附近组织,CT对软组织分辨力不足导致T3、T4期有误差。在N分期中,紧贴肠壁的淋巴结已被肿瘤入侵,CT却难以分辨;CT下为体积小、无聚集的淋巴结在病理中却为被肿瘤入侵转移的淋巴结;CT下为被肿瘤入侵转移的淋巴结,病理中则为纤维组织增生或反应性滤泡增生变化,易导致N0和N1期区分存在误差。
在CT扫描影像结果中,Mes和RF受累程度总诊断准确率为90.91%,结果说明增强CT能对LRC患者的Mes和RF受累程度提供依据。其原理是利用造影剂改变组织间(病变组织和正常组织)的密度差和信号差,进而增加组织间的对比度。刘娜等[20]发现多层螺旋的扫描图像能更好的观察肿瘤的形态、外观和位置等,病灶强化明显,有利于后期肿瘤诊断分型,为临床治疗提供可靠的影像学资料。以上均表明CT能根据肿瘤与正常组织的密度和血流速度等参数的差异,清晰显示肿瘤入侵Mes和RF的程度。Mes和RF的受累程度是肿瘤外缘入侵Mes,使得Mes密度增加,在CT下展现的是,增厚的肠壁向附近系膜突起,Mes模糊、密度增加,与周围组织形成对比,RF增厚,或RF被突破,肿瘤入侵至附近组织或器官,Mes内的淋巴结肿大,病变部位聚集许多血管。存在误差的原因如下,Mes外膜毛糙可能是肿瘤入侵造成的,也可能是纤维发生炎症反应造成的,因此存在判断的误差。
本研究发现,T分期≥T3期、N分期为N1期、Mes和RF受累程度越高和存在淋巴结转移是LRC患者术后局部复发的危险因素(P<0.05)。其原因如下,T分期与肿瘤大小和位置有关,分期越高,肿瘤体积越大,入侵肠系膜筋膜甚至穿透腹膜转移至其他脏器的可能性越高,邓慧媛等[21]发现T分期越高,肿瘤体积越大,能入侵筋膜及周围脏器的可能性越大,给术后局部复发和转移提供微环境,导致复发率高,这与本文结果相一致。张皓[22]发现T1、T2期的患者依靠TME手术治疗即可,T3、T4期患者需要在手术前接受放射治疗来降低复发率,这与本文观念一致;T3、T4期患者在病理属于肿瘤存在淋巴结转移的阶段,该阶段肿瘤已入侵RF或穿透RF并可能存在远处转移,LRC位于盆骨内,手术空间狭小,清扫淋巴结容易清扫不全,导致癌症术后复发。淋巴转移是LRC局部复发的重要影响因素,N分期越高,LRC局部复发率越大[23],肿瘤向周围淋巴结转移,引起淋巴结肿大,在进行TME手术时除了切除直肠癌变组织,对周围的淋巴结进行清扫,以改善病情,并联合放疗或化疗预防癌症复发,而N1分期患者若淋巴结癌细胞未清扫完全,患者术后局部复发的可能性很高,李振生等[24]发现区域淋巴转移数量越多,根治率越低,术后局部复发率越高,这与本研究结果一致;姜相森等[25]发现Mes和RF受累程度是LRC局部预后的一个重要因素,Mes和RF是中下段直肠的固有筋膜,其位置特殊,四周存在脂肪组织和侧韧带内侧部分,与盆腔壁层筋膜仅隔着薄层疏松结缔组织,若其受累程度高,肿瘤容易穿透腹腔,向远处扩散和转移,对手术要求也越高,难以完全清除癌细胞[26]。刘爱华等[27]发现Mes和RF受累程度越高的LRC患者,其复发率越高,生存率越低,这与本研究结果相对应;远处转移是LRC治疗失败的主要原因[28],这与本文结果相一致。
综上所述,CT能客观、清晰的展示LRC患者T、N分期和肠系膜筋膜受累情况并指导医生作出准确的判断,T分期≥T3期、N分期为N1期、直肠系膜筋膜受累程度越高和存在远处转移是LRC患者术后局部复发的危险因素。

