经额入路神经内镜手术在慢性硬膜下血肿治疗中的应用*
龚益,杨文魁,陈沛,翟冬煜
(云南省第三人民医院 神经外科,云南 昆明 650011)
慢性硬膜下血肿(chronic subdural hematoma,CSDH)是神经外科常见疾病。一般人群中,CSDH总发病率为(1.72~20.6)/100 000 例/年[1],65 岁以上人群,CSDH总发病率为58.1/100 000例/年[2]。由于预期寿命的延长,人口趋向老龄化,以及抗凝药物的广泛使用,使得CSDH 整体发病率呈上升趋势。CSDH起病隐匿,发病初期无特异性临床表现,病程迁延,患者在疾病初期往往没有引起重视,致使疾病后期情况危重,且预后不良,严重威胁患者生存质量。目前,针对CSDH的诊断及临床治疗方案相对明确,颅骨钻孔外引流术是一种常规手术治疗方案,已沿用至今,但术后血肿复发率较高,约5.0%~30.0%[3],这是广大神经外科医师需要面对的难题。随着神经内镜技术的发展,神经内镜已广泛用于神经外科各个手术领域。本科室于2017年8月—2019年8月采用经额入路神经内镜下小骨窗技术治疗CSDH,与传统顶结节钻孔外引流术比较,疗效显著,术后复发率低,远期预后良好。现报道如下:
1 资料与方法
1.1 一般资料
选取2017年8月—2019年8月云南省第三人民医院神经外科收治的单侧额颞顶部CSDH患者80例。依据手术方式,分为传统顶结节钻孔外引流术组(钻孔引流组,n=40)和经额入路神经内镜下小骨窗血肿清除术组(神经内镜组,n=40)。两组患者性别、年龄、血肿厚度、中线偏移程度和发病至手术时间比较,差异均无统计学意义(P>0.05),具有可比性。见表1。
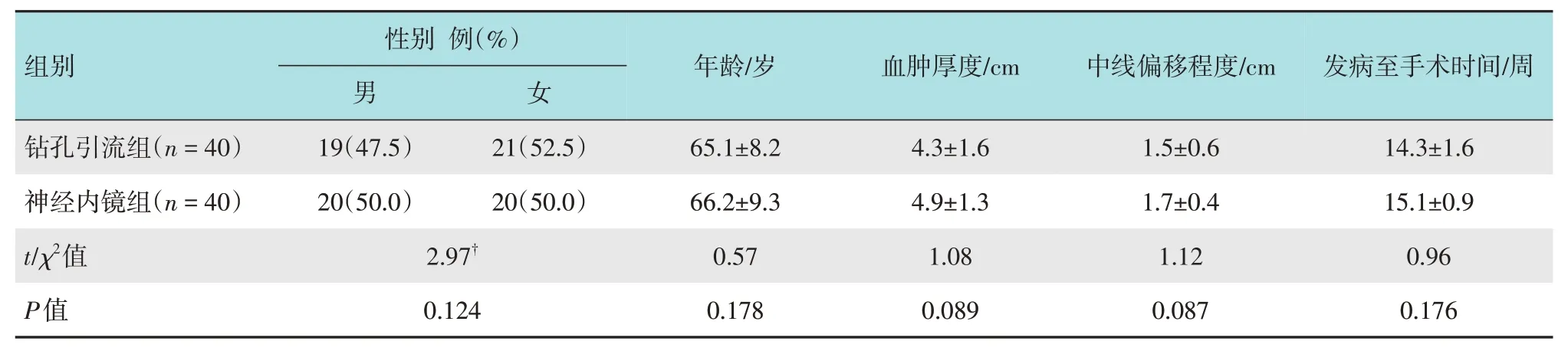
表1 两组患者一般资料比较Table 1 Comparison of general data between the two groups
纳入标准:既往3~6 个月有头部外伤病史;头颅CT提示,单侧额颞顶部慢性或亚急性硬膜下血肿;CT 影像上,最大层面血肿厚度大于1.0 cm,中线结构偏移大于1.0 cm,同侧脑室受压,或血肿厚度大于0.5 cm 且小于1.0 cm,中线结构偏移大于0.5 cm 且小于1.0 cm,但患者出现明显临床症状(头晕、头痛、意识淡漠、肢体无力、偏瘫或言语障碍和大小便失禁)。排除标准:合并自发性脑实质内出血;蛛网膜下腔出血;血管畸形导致的急性硬膜下或硬膜外血肿,以及急性脑梗死等脑血管意外患者;合并外伤引起的急性硬膜下或硬膜外血肿;合并凝血功能障碍者,以及自身合并基础疾病不能耐受手术者。本研究经云南省第三人民医院伦理委员会批准,所有患者均签署书面知情同意书。
1.2 手术方法
1.2.1 传统顶结节钻孔引流术 根据术前头颅CT提示,选择血肿最厚部位作为穿刺点,多位于患侧颅骨顶结节处。于顶结节处做横切口,长约5.0 cm。全层切开头皮,分离皮下组织及骨膜,使用颅骨电钻,钻骨孔一个,横行切开硬脑膜,见暗红色硬膜下血肿流出后,置入引流管,长约4.0 cm,予以生理盐水反复冲洗血肿腔,至冲洗液澄明后,于切口旁另做小切口,引出引流管,外接引流装置,分层缝合头皮组织,术后引流袋保持低位引流。
1.2.2 经额入路神经内镜下小骨窗血肿清除术
根据CT 扫描的血肿位置,确定神经内镜置入方向。患者取仰卧位,设计弧形切口位于患侧前额发际内(图1A),长约8.0 cm。全层切开头皮、皮下组织,向额颞部翻起皮瓣,钻骨孔一个,铣刀铣开颅骨,形成3.0 cm×3.0 cm 骨窗,四周悬吊硬脑膜后,弧形切开硬膜,可见暗灰色硬膜下血肿外层包膜(图1B)。切开外层包膜,置入神经内镜,多选用0°或30°镜。自骨窗下至骨窗远端,多角度旋转内镜,配合可塑形吸引器,于内镜直视下清除硬膜下慢性及亚急性血肿。彻底清除血肿腔内纤维分隔及分层(图1C),操作轻柔,避免吸引器过多搔刮血肿包膜,造成包膜出血。同时,对血肿腔内活动性出血点进行电凝止血。血肿腔内牵拉张力较高的脑桥静脉,以及活动出血的脑桥静脉,予以电凝后切断(图1D)。用生理盐水反复冲洗血肿腔,内镜直视下清除血肿腔脏层包膜(图1E)。再予以生理盐水反复冲洗血肿腔,至冲洗液澄明后,留置引流管,严密缝合硬脑膜后,回纳骨瓣,于切口旁另做小切口,引出引流管,外接引流装置,常规关颅。引流袋保持持续低位引流。

图1 经额入路神经内镜下小骨窗慢性硬膜下血肿清除术Fig.1 Transfrontal neuroendoscopic removal of chronic subdural hematoma through small bone window
1.3 观察指标
比较两组患者治疗有效率、术后1个月血肿复发率、手术时间和术中出血量。
1.4 临床效果判定标准
治愈:治疗后患者临床症状消失,术后即刻CT 检查显示,硬膜下血肿清除率为100.0%;显效:治疗后临床症状消失或缓解,术后即刻CT检查显示,硬膜下血肿清除率>90.0%;有效:治疗后患者临床症状有所改善,术后即刻CT 检查显示,硬膜下血肿清除率>75.0%;无效:治疗后患者症状无改变[4]。
1.5 统计学方法
使用SPSS 20.0 软件进行统计分析。计量资料采用Hartley 检验进行方差齐性检验,符合正态分布的以均数±标准差()表示,组间比较采用独立样本t检验。计数资料以例(%)表示,比较采用χ2检验。P< 0.05为差异有统计学意义。
2 结果
神经内镜组治疗有效率明显高于钻孔引流组(95.0%和75.0%,χ2=3.02,P=0.031),术后1 个月血肿复发率明显低于钻孔引流组(5.0%和25.0%,χ2=2.13,P=0.029),神经内镜组手术时间较钻孔引流组延长[(54.1±7.5)和(40.7±9.4)min,t=1.44,P=0.025],神经内镜组术中出血量与钻孔引流组比较[(30.1±4.5)和(27.1±6.4)mL],差异无统计学意义(P>0.05)。见表2。
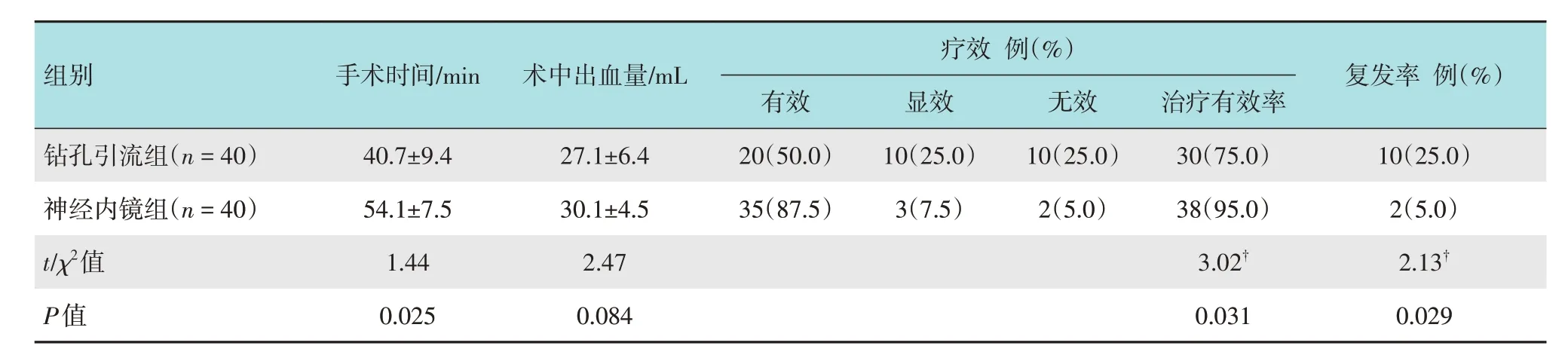
表2 两组患者手术情况比较Table 2 Comparison of operation status between the two groups
3 讨论
3.1 CSDH术后复发的因素
CSDH 术后复发与诸多因素相关,包括:老年患者自身机体因素(如:长期使用抗凝药物,以及自身基础疾病导致凝血功能障碍[5])、颅内压下降[6]、脑组织张力减低[7]和手术操作相关因素(如:术中未完全清除血肿包膜;术后血肿包膜反复出血[8];张力较高的脑桥静脉未处理,导致大脑表面脑桥静脉反复牵拉出血[9];血肿引流不净和颅内积气[10],导致血肿残腔持续存在;术后脑脊液循环障碍,并发慢性硬膜下积液,远期积液向积血转变[11])等。传统顶结节钻孔外引流术,并不能从根本上消除术后复发的相关病理因素。因此,探讨新手术方式的运用,对提高CSDH疗效及降低术后血肿复发率,是非常必要的。
3.2 CSDH的手术治疗
CSDH 手术治疗过程中,面临的两大挑战为:如何彻底解除血肿压迫和消除术后血肿复发[12]。目前,传统顶结节钻孔外引流术仍是治疗CSDH 的一线手段,已广泛应用于临床。虽然手术创伤小,时间短,操作简单,但该手术方式存在较大的局限性:1)无法解除血肿腔内纤维分隔及分层对血肿的分隔效应,会导致血肿引流不净[13],不能完全解除血肿压迫,大大地降低了手术效果;2)无法剔除血肿包膜,血肿脏层包膜及外层包膜的持续存在,导致正常颅腔出现“袋状”分隔[14],脑脊液循环异常、积聚,术后并发慢性硬膜下积液,远期向硬膜下积血转变[11],而且,血肿包膜的反复出血,大大地增加了术后的血肿复发率[15];3)术中对于张力较高的脑桥静脉,仅做姑息处理,导致术后脑桥静脉反复牵拉出血[16];4)术后长期留置引流管,增加术后颅内感染的风险[17],病程迁延,增加患者住院费用及长期卧床相关并发症发生率;5)术后较高的血肿复发率,致使患者需要接受二次手术,甚至多次手术,增加患者病痛及经济负担。
3.3 经额入路神经内镜辅助下小骨窗CSDH 清除术的优势
经额入路神经内镜辅助下小骨窗CSDH 清除术,较传统钻孔外引流术,具有诸多优势。神经内镜辅助下,能对血肿腔进行全方位、多角度的探查,以获得良好的手术视野,能彻底清除血肿腔内慢性及亚急性凝血块,还能有效清除血肿腔内纤维分隔及分层,提高术后外引流效率,从而提高血肿清除率[18],彻底解除血肿压迫,促进脑组织术后复张。神经内镜多角度旋转,可以充分直视血肿腔,对血肿包膜内活动性出血点进行彻底止血。同时,电凝切断牵拉明显、张力较高和有活动性出血的脑桥静脉,彻底消除术后再发出血的病理因素,大大地降低了术后血肿复发概率[19]。既往研究[20]表明,血肿包膜的存在,是手术后血肿复发的主要因素,尤其是血肿壁层包膜的存在。颅内CSDH 在慢性演变过程中,形成脏层及壁层包膜,将血肿局限于硬脑膜与脑表面之间。脏层包膜紧贴于脑表面,多系增厚的蛛网膜,血供相对较少。壁层包膜紧贴于硬脑膜,由脑膜中动脉分支广泛供血,血供丰富。在外力打击或硬膜下积液的反复冲击下,易出现广泛、微小、缓慢的渗血,逐渐蓄积为CSDH[20]。经神经内镜辅助下CSDH 清除术,可在内镜直视下,剔除血肿壁层包膜,减少出血结构,彻底清除CSDH 的病理因素。本组病例清除CSDH 壁层包膜的范围,为内镜所见到的范围。因脏层包膜多为增厚的蛛网膜,出血结构较少,引起出血的风险远低于壁层包膜,对于脏层包膜的处理,多为局部造瘘、沟通,不做全范围剥离,以避免在剥离牵拉过程中引起脑皮层的出血,旨在恢复颅腔正常生理结构及脑脊液的正常循环,可有效避免术后脑脊液积聚而导致慢性硬膜下积液形成,避免远期硬膜下积液向硬膜下血肿转换,从而明显降低术后血肿复发率。
本研究结果显示,神经内镜组治疗CSDH的有效率高于钻孔引流组,术后1个月血肿复发率较钻孔引流组明显下降。表明:神经内镜手术针对CSDH的治疗,具有明显优势,能取得较好的疗效。较低的血肿复发率提示:神经内镜手术治疗CSDH,相较于传统手术方式,具有较好的远期预后。虽然神经内镜组手术时间较钻孔引流组延长,但相对延长的手术时间,在患者可耐受的麻醉时长范围内,且术中出血量与钻孔引流组无明显差异,表明:神经内镜手术相较于传统手术,不会有过高的麻醉风险,以及在手术过程中,对患者机体不会产生更大的影响,从而降低了术后手术相关并发症发生率。
综上所述,随着微侵袭神经外科的发展,以及神经内镜的广泛使用,经额入路神经内镜辅助下治疗CSDH,将在CSDH 外科手术中发挥越来越重要的作用,并被越来越多的神经外科医生所接受。

