RHOBTB2基因突变诱发的癫痫性脑病1例报告及文献复习
宋语桐,陈 静,郝 晶,程志强,潘 晨,缪红军,葛许华*
1南京医科大学附属儿童医院急诊与重症医学科,2神经内科,江苏 南京 210008
癫痫性脑病(epileptic encephalopathy,EE)是以顽固性癫痫发作和脑电活动严重异常为主要特征的一组疾病综合征。儿童期间起病的EE通常还伴有精神运动发育迟缓或倒退。2017 年国际抗癫痫联盟(International League Against Epilepsy,ILAE)对癫痫分类进行更新,强调使用发育性和癫痫性脑病这一术语,EE 用于在癫痫发生前没有发育落后,而且基因突变本身也不会导致发育迟缓的情况,发育性和癫痫性是发挥作用的两个因素[1]。对癫痫的诊断应该贯穿于整个病程,尽可能对发作类型、癫痫类型和癫痫综合征三级进行病因及共患病的研究。许多合并脑病的EE 都有遗传性病因,如West综合征、Otawara 综合征、Dravet 综合征。分子遗传学技术已鉴定了大量致病性突变[2]。EE 的诊断主要依赖分子遗传学技术,已发现包括STXBP1、ARX、LC25A22、KCNQ2、CDKL5、SCN1A 和PCDH19在内的基因与早发性癫痫性脑病相关[3]。早期婴儿型癫痫性脑病(early infantile epilepticencephalopathy,EIEE)是指一组在婴幼儿期起病的难治性癫痫,常伴有频繁的癫痫发作或发作间期癫痫样放电,可出现严重认知和行为障碍。Rho相关BTB结构域蛋白2(RHOBTB2)基因发生错义突变可引起EIEE-64型[4](http://www.omim.org/)。本研究回顾性分析南京医科大学附属儿童医院PICU 诊断的1 例RHOBTB2 基因突变导致EE 患儿的临床资料,并进行文献检索,探讨临床及基因突变的特点,以期更好地进行临床诊治。
1 临床资料
患儿,男,6 岁9 个月,2020 年5 月因“反复抽搐2 h 余”收住南京医科大学附属儿童医院重症医学科。患儿入院前曾不慎跌倒,20 min后出现嗜睡,逐渐出现呼之不应、双眼凝视、四肢强直,经水合氯醛灌肠和地西泮静脉注射等治疗后抽搐可短暂缓解但反复发作,长达2 h余。病程中患儿有发热,有非喷射性呕吐。既往史:有3 次因神经系统相关的症状入住本院,分别被诊断为“手足口病、病毒性脑膜脑炎”、“抽搐代查:癫痫?”、“病毒性脑炎、精神运动发育迟缓”。个人史:患儿G1P1,足月顺产,出生过程顺利,无窒息病史;患儿自幼发育落后:此次入院前可以独走,但不能跑,能说简单词汇,理解简单指令。家族史:患儿父母及两个妹妹身体健康(图1A)。入院体格检查:一般情况差,神志不清,双侧瞳孔大小相等,对光反射较弱,颈项强直,肌张力Ⅲ级[5]。
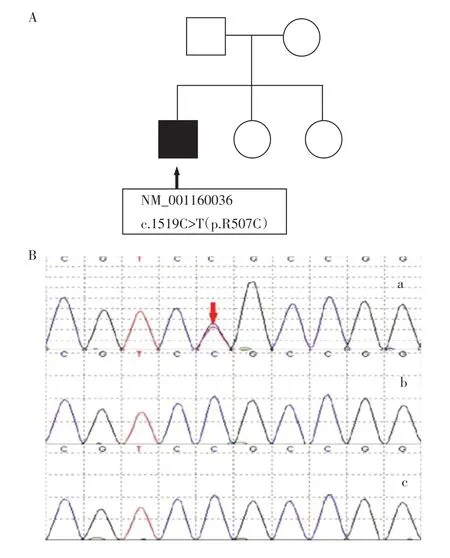
图1 RHOBTB2基因突变Figure 1 RHOBTB2 gene mutation
入院血常规结果提示白细胞轻度升高,血生化和心损4项均显示肌酶增加,脑脊液检查结果正常;头颅CT、头磁共振成像(MRI)(2020 年5 月10 日),以及心、肺、腹部影像学检查均未见明显异常。进一步查视频脑电图(图2C):背景减慢;双侧枕区对脑外刺激混合活动无反应,双侧枕区有中低振幅活动性混合间歇性爆发;弥漫δ波或枕区的尖慢波。头部MRI(图3A、B):双侧颞枕叶皮质和豆状核的FLAIR 信号增强;轻度脑萎缩样改变。抽取患儿及其父母的外周血标本送至检测公司进行人类全外显子组测序,结果显示RHOBTB2 基因发生新发的杂合错义突变:c.1519C>Tp.R507C(NM_001160036)杂合变异,其父母并未携带这种突变(图1B)。该变异未见大型人群测序数据库Genome Aggregation Database(gnomAD)、1000 Genomes Project(1KGP)等报道,既往文献报道过(PMID:29768694、29276004)相同基因型的EE 病例。依据美国医学遗传学和基因组学学院(American College of Medical Genetics and Genomics,ACMG)变异分类指南,该变异评级为“可能致病”类。

图2 脑电图随诊变化Figure 2 Changes of EEG

图3 头颅磁共振成像Figure 3 MRI
患儿入院后被诊断为惊厥持续状态、癫痫、病毒性脑炎、心肌损害,给予咪达唑仑止惊、阿昔洛韦(12 d)抗感染、丙种球蛋白(7.5 g×2 d)、地塞米松(3 d)、甘露醇降颅压(逐渐减量)、口服托吡酯抗癫痫等治疗。患儿各项异常化验指标逐渐恢复正常,体温逐渐稳定,肌张力好转至Ⅱ级[5],后出院。出院后患儿未再抽搐,2020 年8 月来本院复诊。患儿仍神志模糊,肌张力Ⅱ级[5]。头部MRI 提示皮层FLAIR信号仍高,脑萎缩加重(图3C、D)。视频脑电图较前加重:清醒期有广泛的1.5~3.5 Hz 慢波周期性发射;睡眠期有广泛的2~4 Hz慢波或尖锐慢波连续或周期性发射(图2D)。本研究通过南京医科大学附属儿童医院医学伦理委员会批准(伦理号202112138-1),并经患儿监护人知情同意。
2 讨论
按照系统综述和荟萃分析优先报告条目(Preferred Reporting Items for Systematic Reviews and Meta-Analyses,PRISMA)的原则[6],以“RHOBTB2”、“encephalopathy”为检索词,以“Title/Abstract”为检索范围,以建库至2022年3月5日为检索时间范围,检索PubMed、Web of Science、Embase、Science Direct、Cochrane、CNKI(中国知网)、万方数据等数据库中提到RHOBTB2 基因突变引起癫痫性脑病的文献,共58 篇。阅读检索到的文献题录,去除重复文献(23 篇);然后阅读题目,去除非中文或英文的文献(1 篇)、无法获取准确题目的文献(3 篇);再阅读摘要进行初筛,去除非病例报告以及研究对象非脑病的文献(18 篇);最后阅读全文进行复筛,去除病例基本数据不全的文献(1 篇),对得到的12 篇文献进行最终分析。
对于得到的文献中提到的病例,归纳总结了每个基因突变位点的病例数、性别比例、被报道时的中位年龄、运动或智力发育落后的程度、脑电图特点、MRI 表现、首次惊厥发作的年龄、肢体活动障碍情况、抗癫痫治疗情况以及治疗效果。
经过筛选,最终纳入了12篇文献[7-18],共统计了34 个病例(病例信息严重不全者已删除)、12个致病位点。其中c.1448G>A(p.Arg483His)位点突变共9例,c.1532G>A(p.Arg511Gln)位点突变7 例,c.1531C>T(p.Arg511Trp)位点突变6例,c.1519C>T(p.Arg507Cys)位点突变3例,c.1528A>G(p.Asn510Asp)位点突变2例,c.1531C>G(p.Arg511Gly)、c.1421C>G(p.Ala474Gly)、c.1382G>A(p.Arg461His)、c.722C>A(p.Ser241Tyr)、c.717G>C(p.Trp239Cys)、c.346C>T(p.Arg94Cys)、c.103G>A(p.Glu35Lys)位点突变各1 例。对这些病例的临床信息分组进行总结。
这些病例大多数(33/34)有不同程度的运动延迟(developmental delay,DD)及智力落后(intellectual disability,ID)。病例数报道较多的突变中,c.1448G>A(p.Arg483His)位点突变的9例病例[8-10,12,17-18],被报道时年龄中位值为3.8 岁,有7 例存在惊厥发作,初次发作年龄均在6个月以内。部分病例脑电图可见混杂尖慢波;颅脑MRI可见髓鞘化延迟、脑室扩张、胼胝体薄、小脑发育不全、脑萎缩等。治疗以抗癫痫药物为主,部分病例治疗后有好转。c.1532G>A(p.Arg511Gln)位点突变的7例[8-9,11,13-14],报道的年龄中位值偏大,为14 岁。大多数病例出现了惊厥发作,5例在不足6月龄时即初次发作。脑电图可见背景慢化、尖波、癫痫活动、低电压和不对称,并逐渐加重;颅脑MRI 多提示脑萎缩、胼胝体薄、不对称等。抗癫痫药物治疗效果一般,仅2 例治疗后有好转。c.1531C>T(p.Arg511Trp)位点突变的6例病例[8,13,16],均有惊厥发作,此型发作年龄较小,5 例在6月龄以内即初发。大多数病例脑电图可见癫痫活动;颅脑MRI 也以脑萎缩样改变、发育延迟为主要表现;4 例对抗癫痫药物治疗有效。c.1519C>T(p.Arg507Cys)位点突变的3例病例[9,13](包括本文报道的病例),均存在中等程度的DD及ID,2例存在肌张力障碍,均在1 岁余即开始出现惊厥。脑电图可见癫痫波并提示随年龄逐渐加重;颅脑MRI与前几组结果类似,均对抗癫痫药物治疗敏感。
检索并描绘了RHOBTB2基因的蛋白二级结构模式图(图4A、B,https://string-db.org/)。发现12个突变位点多出现在2个BTB结构中(图4B),并且成簇聚集,500 位点附近居多。图4C 是RHOBTB2 基因的蛋白3D结构示意图(野生型全局图),其中红色部分,系所报道的突变位点ARG-507 部分,位于2 个BTB 结构域之间。局部可见野生型Arg507(红)分别与Ala503(蓝)、Arg511(粉)、Phe504(绿)、Asp481(黄)和Thr509(橘)各形成1 个氢键(黄色虚线,共5 个氢键),突变型(图4E)Cys507(红)分别与Ala503(蓝)、Arg511(粉)、Phe504(绿)各形成1 个氢键(黄色虚线,共3 个氢键);与野生型(图4D)相比,突变后氢键数量减少。所有病例的性别分布无明显规律,大多在儿童期即开始出现癫痫活动,几乎均有运动发育延迟或智力落后,多数病例有运动障碍。发现病例较多的几个位点(突变1、2、3)的初发年龄更小,均在半岁以内。以脑电图来判断,511位点突变病例的癫痫活动较严重,该位点MRI出现脑萎缩的情况也较多。出现癫痫的病例大多接受了抗癫痫治疗,大部分治疗效果尚可。
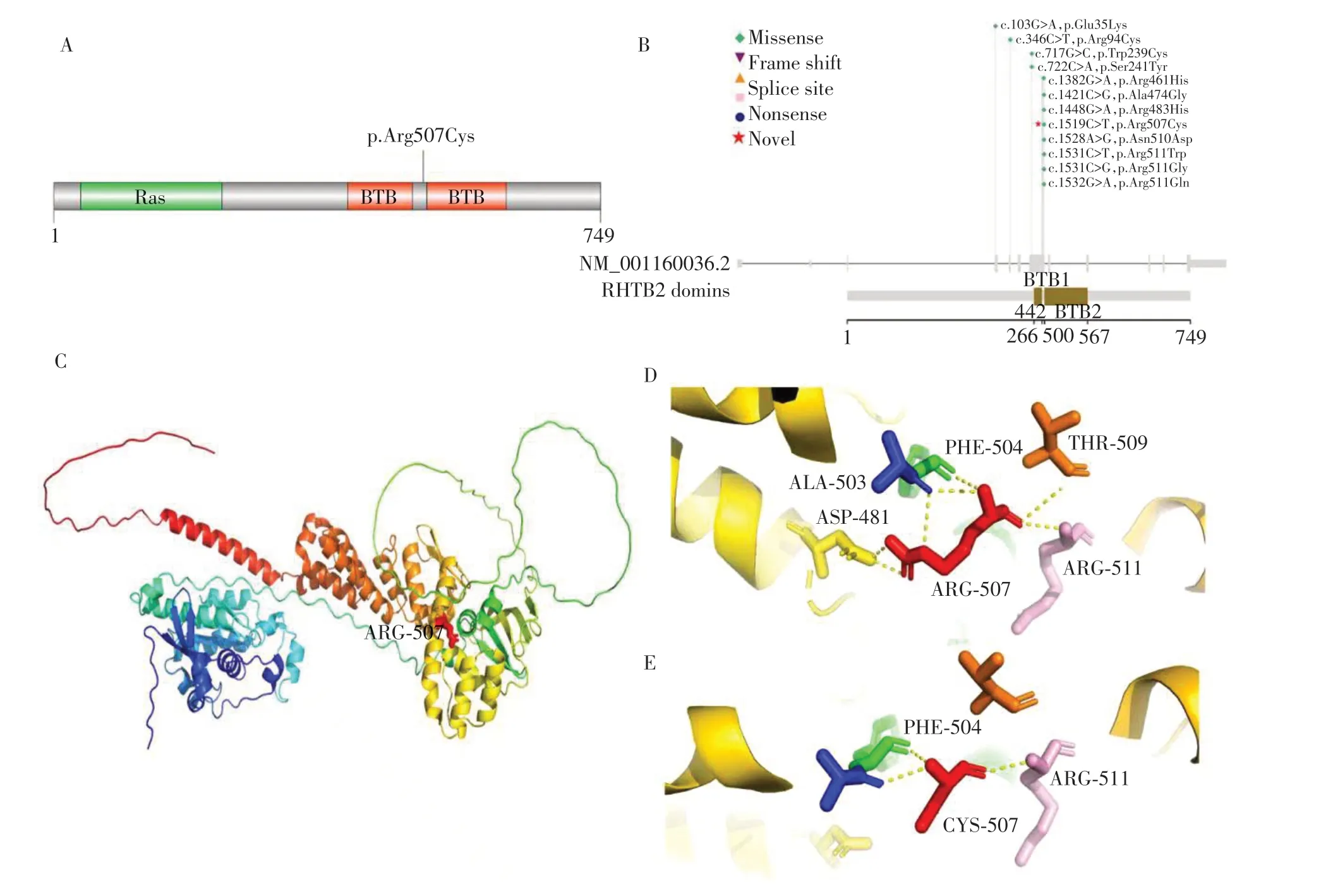
图4 RHOBTB2的分子结构示意图Figure 4 Molecular structure of RHOBTB2 gene
EE 是一种以癫痫为基础的脑功能障碍是以多种严重的癫痫综合征为特点的神经系统疾病,反复发作可能导致慢性神经功能衰退。目前,该病的发病机制、治疗方法和临床转归尚未完全阐明。
RHOBTB2 基因的突变EE 的罕见原因。RHOBTB2 基因位于染色体8p 上,属于异常活跃的区域[19],它与听力、神经系统的发育和肿瘤有关。Rho 家族小GTP 酶(Rho family GTPases)具有多种生理功能,包括细胞骨架调节、细胞极性建立、细胞增殖和运动、转录、活性氧产生和肿瘤发生等[20]。RHOBTB2 基因变异相关的疾病(RHOBTB2-related disorders,RRD)于2016 年首次被报道[7],随后以发育迟缓或智力障碍、发作性运动障碍、交替性偏瘫、急性脑病发作、小头畸形等为表型的病例被陆续报道[8-9],使得对这个基因了解更加深入。发育性、癫痫性脑病和阵发性运动障碍是RRD 的主要临床表现[11,16],值得注意的是,癫痫不是必须存在的临床表现[10]。有研究进一步扩展了该基因引起的临床表型,包括复杂的多态性运动障碍、交替样偏瘫等[14]。Valentino等15对200例智力障碍/自闭症患者进行基因全外显子组测序,其中也发现1例RHOBTB2基因突变,具有典型的小头畸形、双眼深陷、双下巴等特征,并且有癫痫、语言发育迟缓等症状,说明RHOBTB2 基因突变也可以引起智力障碍/自闭症。此外,RHOBTB2 患者的急性癫痫性脑病也可能由急性头部创伤诱发[13]。
EIEE 作为一组在婴幼儿期起病伴有频繁的癫痫发作、并可出现严重认知和行为障碍的神经系统疾病,近年来得到了广泛的研究,目前已发现74型[4]。RHOBTB2 突变与EIEE-64 型有关。本文报道的c.1519C>T(p.Arg507Cys)位点突变的患儿共出现4次癫痫发作,每次发作持续时间均较前次延长,认知和运动功能障碍加重。查阅了患儿几次就诊期间完善的视频脑电图,其脑功能确实在逐渐下降,头部MRI也提示脑萎缩逐渐加重。对于该突变,目前尚无蛋白水平的研究报道,一般意义上,氢键的减少不利于蛋白结构的稳定,可影响蛋白质功能[21]。对于找到病例数目相对较多的几个位点c.1448G>A(p.Arg483His)、c.1532G>A(p.Arg511Gln)、c.1531C>T(p.Arg511Trp)等,临床病例特点更加突出。患儿发作年龄更早,脑电图出现背景慢波的几率更高;MRI均提示有薄胼胝体,脑萎缩出现的频率也很高;而且这几个位点的患儿几乎全部存在运动及智力发育落后,并合并运动障碍和肌张力障碍。这说明500 位点(图4B)附近的突变对脑功能的影响更严重。
根据ILAE对癫痫分类的更新,临床医生应着重关注对癫痫的诊断,积极查找病因,除常规影像学及辅助检查外,应积极开展基因检查。Rochtu 等[22]对125 例儿童癫痫患者进行全外显子组测序,数据显示40%(50/125)的患儿存在致病或可能的致病变异,这一结果使研究者对基因特异性表型以及候选疾病基因的鉴定都有了更深入的了解。因此建议尽早对癫痫患儿进行全外显子组测序,阐述分子遗传学上的个体差异,最终有益于抗癫痫治疗。
目前对于EE 的治疗,主要方法仍是合适的抗癫痫药物、生酮饮食等。此外,保证合理的营养,开展有序的康复也可以减缓疾病的进展。随着基因全外显子测序的进一步推广,在分子遗传学层面、基因层面进行治疗为大势所趋。对RHOBTB2基因突变致EIEE的研究,还需从临床层面扩大样本量以及从基因功能层面进一步研究,以助进一步认识该基因及EE,最终在临床水平做到早期诊断、优化治疗。

