不同病因所致左心室肥厚患者Holter 下间歇性CLBBB 情况及心率变异性特点分析
聂永军 丁梦琴 陈建辉
(1 广东省揭西县第二人民医院 揭西 515438;2 山西省运城同德医院 运城 044000)
左心室肥厚的病因较为复杂,主要包括高血压、冠心病、主动脉瓣狭窄、肥厚型心肌病等多种病因[1~2],其中肥厚型心肌病为原发病因,高血压、冠心病、主动脉瓣狭窄为继发病因,通常为左心室后负荷增加所致的代偿性增厚。随着病情进展,左心室肥厚易出现间歇性的完全性左束支传导阻滞(Complete Left Bundle Branch Block,CLBBB),即通过浦肯野纤维在正常束支心肌进行心室的除极,除极不仅同步而且快速,然后通过心室肌缓慢传导,最后发生束支传导阻滞分布区域的心肌除极[3~4]。心电图表现为QRS波前半部分形态和时间正常,但后半部分时间延长≥0.12 s,QRS 波形明显改变,出现较深的S 波、QS 波或rS 波。CLBBB 导致左心室激动晚于右心室,左右室收缩不同步,在一定程度上影响心功能。心率变异性是指逐次心搏间期存在的几十毫秒微小差异,直接反映交感神经与迷走神经活性对窦房结的调控能力,当迷走神经活性增高或交感神经抑制时,心率变异性会增大,发生心律失常、心源性猝死等心血管不良事件的风险增加。随机性心电图难以捕捉左心室肥厚的CLBBB 和心率变异性特点,而24 h Holter 动态心电图检查能够记录完整的心电图曲线,临床诊断价值更高。本研究探讨不同病因所致左心室肥厚患者Holter 下间歇性的CLBBB 情况及心率变异性特点,为临床诊治提供参考。现报道如下:
1 资料与方法
1.1 一般资料 选取2019年1月至2021年3月广东省揭西县第二人民医院心内科收治的左心室肥厚患者122 例为研究对象。根据病因不同,将所有患者分为高血压所致的左心室肥厚患者45 例(A 组)、冠心病所致的左心室肥厚患者35 例(B 组)、主动脉瓣狭窄所致的左心室肥厚患者22 例(C 组)和肥厚型心肌病所致的左心室肥厚患者20 例(D 组)。本研究通过广东省揭西县第二人民医院医学伦理委员会批准(批号:CD2018031),研究对象均签署知情同意书。
1.2 纳入标准 符合左心室肥厚的诊断标准[5];超声诊断标准为左室舒张末期内径增加,男性≥55 mm、女性≥50 mm;心电图表现为胸前导联V5 导联R波增高,V1 导联S 波加深,男性RV5+SV1≥4.0 mV,女性RV5+SV1≥3.5 mV,可伴随肢体导联Ⅰ导联R 波增高≥1.5 mV,AVL 导联R 波增高≥1.2 mV,AVF 导联R 波增高≥2.0 mV。经心脏彩超确诊左心室肥厚;自愿接受24 h Holter 动态心电图检查;病历资料齐全。
1.3 排除标准 心脏起搏器植入者;合并严重脑血管、肝、肾或血液、内分泌、免疫系统疾病者;既往有恶性肿瘤病史者;精神病史者;感染性疾病者;外科急危重症者;近1 个月内服用抗心律失常药物者;心电图已确诊的房颤、室颤、病窦综合征者;心肺功能衰竭者。
1.4 检测方法及观察指标
1.4.1 心脏彩超 所有患者接受心脏彩超检查。采用Philips 心悦iE33 心脏彩超诊断仪,购自上海涵飞医疗器械有限公司。患者左侧卧位,首先检查胸骨旁左心室长轴切面,将探头置于胸骨左缘第3~4 肋间,探测平面与右胸锁关节至左乳头连线平行,主要观察左心房、左心室及右心室大小以及心腔内有无异常回声,右心室前壁、室间隔与左心室后壁厚度、运动方向和幅度,主动脉根部形态和内径,主动脉瓣形态和启闭情况,二尖瓣形态及其开放和关闭情况,心包有无积液或占位病变,切换M 型测量心功能。测量左室射血分数(Left Ventricular Ejection Fraction, LVEF)、 左室舒张末期内径(Left Ventricular End Diastolic Diameter,LVEDd)。然后切换胸骨旁大动脉短轴切面,将探头置于胸骨左缘第2~3 肋间,扫描平面与左心室长轴相垂直,平行于左肩和右肋弓的连线,主要观察主动脉瓣的瓣叶数量、活动度、瓣口面积、有无赘生物附着等,主动脉根部和主动脉窦有无窦瘤、动脉瘤及其夹层等,左、右心房大小以及其内有无肿瘤、血栓等,房间隔连续性是否完整,三尖瓣及右心室流出道有无狭窄,肺动脉瓣、肺动脉主干及其左右分支情况,各瓣膜口的血流情况。将探头置于胸骨左缘第3~4 肋间,自左心室长轴顺钟向旋转90°,大约与左肩至右肋的连线平行,向心尖部方向连续扫查,主要观察二尖瓣前后叶的形态和活动并测量二尖瓣口面积,左心室心肌室壁运动幅度和收缩期增厚率。切换为心尖四腔切面,探头置于心尖搏动处,指向右侧胸锁关节,主要观察各房室腔大小和形态、室间隔和房间隔的连续性、二尖瓣和三尖瓣位置和形态、肺静脉和左心房的连续关系、心腔内有无异常回声、各瓣膜口的血流情况。在四腔心切面基础上旋转探头显示五腔心切面,主要观察主动脉瓣及左室流出道血流情况。在四腔心切面基础上旋转探头显示左室两腔心切面,主要观察左心室前壁、下壁活动度。
1.4.2 心电图 所有患者接受24 h Holter 动态心电图检查。Holter 仪器为美国迪姆DMS-300-4A 动态心电记录器,购自济南鑫朗仪器有限公司。动态心电图检查前,先记录1 份常规12 导联心电图,供分析动态心电图时参考。用75%酒精棉球涂擦电极安置部位局部皮肤表面,并用小砂片轻磨皮面,以清洁皮肤,降低皮肤电阻。将心电贴依次连接到导联上,心电图贴到患者对应的导联部位,最好贴于所选部位的胸骨或肋骨上,以减少呼吸运动影响及肌电干扰,并用胶布固定。连接导联线记录盒,装上电池,将记录盒装进专用套子,背在患者身上,调整背带长短。患者可自由任意活动,不影响日常生活。嘱患者详细记录活动日志及自觉症状,例如何时上楼、何时上厕所、何时吃饭,什么时间有胸闷、胸痛、心慌、气短等不适感觉。动态心电图记录时间为24 h,24 h 后从患者身上按顺序取下电池、拆卸记录盒,擦净患者身上的导电糊。将记录盒连接电脑USB 结头,打开软件,采集的数据包括QTc 间期、RV5 左室电压、平均心率,并计算出平均窦性心搏RR 间期标准差(Standard Diviation of NN Intervals, SDNN)。计算24 h Holter 动态心电图中CLBBB 的发生率。
1.5 统计学方法 使用SPSS22.0 软件处理数据,计量资料均满足正态分布,以(±s)表示,四组比较采用方差分析,方差分析的两两比较采用SNK-q检验,计数资料以%表示,采用χ2检验,P<0.05 表示差异有统计学意义。
2 结果
2.1 四组一般资料比较 四组患者性别、年龄、体质量指数、病程、吸烟、酗酒情况比较,差异无统计学意义(P>0.05)。见表1。
表1 四组一般资料比较(±s)
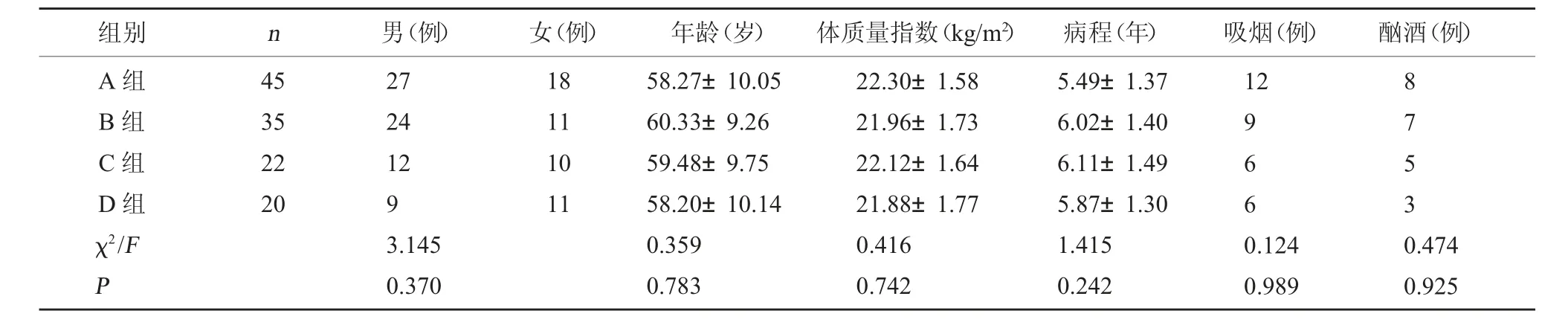
表1 四组一般资料比较(±s)
组别n男(例)女(例)年龄(岁)体质量指数(kg/m2) 病程(年)吸烟(例)酗酒(例)A 组B 组C 组D 组χ2/F P 45 35 22 20 27 24 12 9 3.145 0.370 18 11 10 11 58.27±10.05 60.33±9.26 59.48±9.75 58.20±10.14 0.359 0.783 22.30±1.58 21.96±1.73 22.12±1.64 21.88±1.77 0.416 0.742 5.49±1.37 6.02±1.40 6.11±1.49 5.87±1.30 1.415 0.242 12 9 6 6 8 7 5 3 0.124 0.989 0.474 0.925
2.2 四组心脏彩超指标比较 四组患者的心脏彩超指标LVEF、LVEDd 比较,差异无统计学意义(P>0.05)。见表2。
表2 四组心脏彩超指标比较(±s)
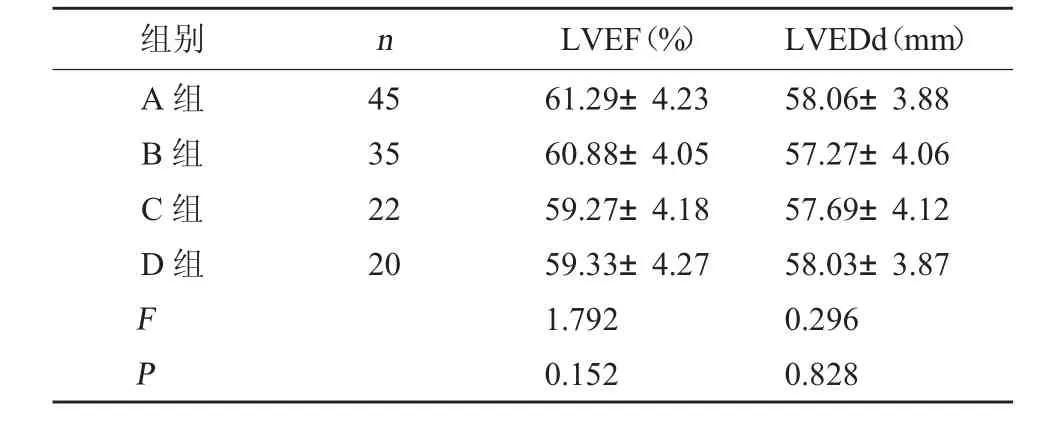
表2 四组心脏彩超指标比较(±s)
组别nLVEF(%)LVEDd(mm)A 组B 组C 组D 组45 35 22 20 F P 61.29±4.23 60.88±4.05 59.27±4.18 59.33±4.27 1.792 0.152 58.06±3.88 57.27±4.06 57.69±4.12 58.03±3.87 0.296 0.828
2.3 四组心电图指标比较 四组患者心率、心电图QTc 和RV5 比较,差异无统计学意义(P>0.05)。见表3。
表3 四组心电图指标比较(±s)
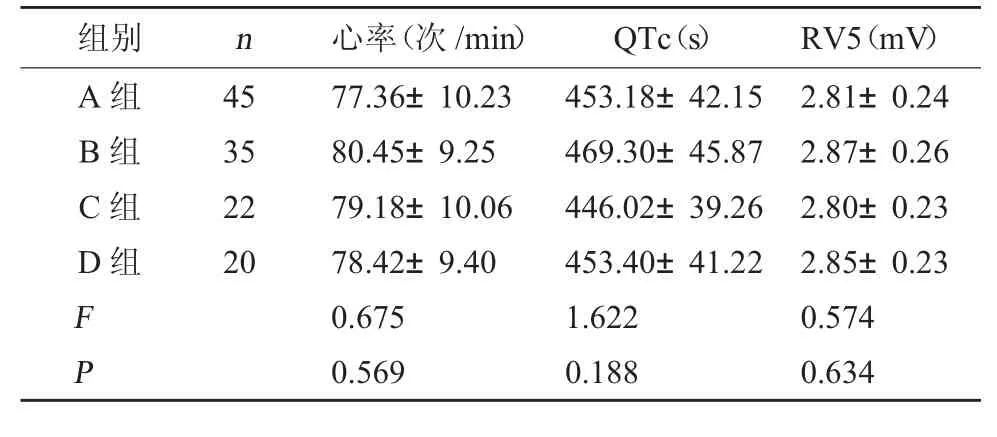
表3 四组心电图指标比较(±s)
组别n心率(次/min)QTc(s)RV5(mV)A 组B 组C 组D 组45 35 22 20 F P 77.36±10.23 80.45±9.25 79.18±10.06 78.42±9.40 0.675 0.569 453.18±42.15 469.30±45.87 446.02±39.26 453.40±41.22 1.622 0.188 2.81±0.24 2.87±0.26 2.80±0.23 2.85±0.23 0.574 0.634
2.4 四组CLBBB 发生率比较 A 组与B 组患者CLBBB 发生率高于C 组与D 组(P<0.05)。A 组与B 组的CLBBB 发生率比较,差异无统计学意义(P>0.05);C 组与D 组的CLBBB 发生率比较,差异无统计学意义(P>0.05)。见表4。

表4 四组CLBBB 发生率比较[例(%)]
2.5 四组心率变异性比较 A 组患者SDNN 高于B 组、C 组、D 组,差异有统计学意义(P<0.05)。见表5。
表5 四组心率变异性比较(±s)

表5 四组心率变异性比较(±s)
注:与A 组比较,*P<0.05。
组别nSDNN(ms)A 组B 组C 组D 组45 35 22 20 F P 163.27±37.16 148.94±34.55*136.07±31.24*130.87±30.59*5.470 0.001
3 讨论
多项研究表明,高血压是左心室肥厚的主要病因,其病理机制是心肌对长期高血压的代偿性改变[6~7],早期体现为心肌细胞肥大的向心性重塑,左心室肥厚可使心肌收缩力增强,维持足够的心排血量[8];后期失代偿体现为离心性肥厚,心脏后负荷增加,心肌收缩力下降,心室舒张末期容量增大,心室充盈压和心房压力均增高,肺静脉回流受阻,形成肺淤血,易导致左心衰竭[9~10]。间歇性CLBBB 是临床上常见的心律失常,通常不产生明显的血流动力学改变,临床上主要针对原发心脏病治疗。不过间歇性CLBBB 若进展为永久性CLBBB,易导致心室停搏[11~12],心率变应性增大,增加心源性猝死风险[13]。
本研究结果显示,四组患者的心脏彩超检查下的心功能指标LVEF、LVEDd 均无明显差异。既往研究表示,左心室肥厚患者在早期心功能处于代偿阶段,故LVEF、LVEDd 处于正常范围内;若发生失代偿性的左心室肥厚LVEF、LVEDd 可明显下降,而且与心功能分级具有相关性[14]。进一步比较不同病因所致左心室肥厚患者的平均心率、QTc 间期和RV5 左室电压发现,四组患者平均心率、QTc 间期和RV5 左室电压无明显差异。但可以发现QTc 间期延长、左室呈高电压现象,这符合左心室肥厚的心电图特征[15~16]。这是因为左心室壁的增厚会导致侧壁导联的去极化延长,延迟复极化[17]。正常情况下,心室肌是从心内膜下向心外膜下的方向开始除极,除极完成后从心外膜下开始复极至心内膜下。而发生左心室肥厚时,除极时间延长,在心外膜下尚未完成除极时,心内膜下已经开始复极,直接改变了心室的复极顺序[18]。A 组的CLBBB 发生率为35.56%,B组的CLBBB 发生率为34.29%,均高于C 组的9.09%、D 组的10.00%,而且A 组的SDNN 高于B组、C 组、D 组。上述结果说明高血压和冠心病所致的左心室肥厚更容易发生CLBBB 和心率变异。原因可能是高血压受交感迷走神经影响,迷走神经兴奋、交感神经抑制时,心率和血压均减慢,心肌细胞电活动传导速度减慢,发生CLBBB 的可能性增加,心率变异性增加[19~20]。
综上所述,不同病因所致左心室肥厚患者的Holter 下间歇性CLBBB 及心率变异性存在一定差异,CLBBB 及心率变异性可为临床鉴别高血压、冠心病、主动脉瓣狭窄、肥厚型心肌病所致的左心室肥厚提供参考。

