经髁后入路显微手术切除枕骨大孔腹侧或腹外侧脑膜瘤
陈利锋 赵博 李翀 张军 卜博

【摘要】目的評价枕大孔(FM)腹侧或腹外侧脑膜瘤手术入路及治疗策略变化。方法回顾性分析解放军总医院2007年1月—2022年1月采用显微外科技术切除的72例枕大孔腹侧或腹外侧脑膜瘤的临床资料,并结合相关文献进行复习。结果所有患者均经一侧远外侧髁后入路显微手术切除。全切除 65例(90%),次全切除7例(10%)。次全切除的患者行赛博刀放射外科治疗。12例(17%)发生舌下神经功能障碍,8例术后3个月内好转。18例(25%)出现声音嘶哑和(或)吞咽困难,15例在术后3个月内好转,1例患者因后组颅神经麻痹而行气管切开。1例因脊髓前动脉损伤偏瘫。无手术死亡。随访12~60个月,无患者出现肿瘤复发。结论经髁后入路显微手术切除枕骨大孔腹侧或腹外脑膜瘤既能满足手术显露需要,又避免了磨除过多的骨质,可取得很好的全切率、较低的并发症和长期满意疗效。术后偏瘫等严重并发症的发生主要是因为术中血管损伤。
【关键词】枕骨大孔; 脑膜瘤;显微手术;髁后入路
【中图分类号】R739.41;R651【文献标志码】A【文章编号】16727770(2024)02013705
Microsurgical resection of anterior or anterolateral foramen magnum meningiomas via a posterolateral suboccipital retrocondylar appoach CHEN Lifeng, ZHAO Bo, LI Chong, et al. Department of Neurosurgery, the First Medical Center of the Chinese PLA General Hospital, Beijing 100853, China
Corresponding author: BU Bo
Abstract: ObjectiveTo evaluate the changes in surgical approaches and treatment strategies for foramen magnum(FM) meningiomas located in the anterior or anterolateral aspect of the medulla oblongata. MethodsThe clinical data of 72 patients suffering a meningioma attached to dura of the anterior or anterolateral FM rim admitted to General Hospital of the Peoples Liberation Army from January 2007 to January 2022 were analyzed retrospectively. The relevant literature were reviewed. ResultsTumor removal was accomplished via a posterolateral suboccipital retrocondylar approach in all patients. Total resection was achieved in 65 patients(90%). 7 patients(10%) of subtotal resection underwent cyberknife radiosurgery. 12 cases(17%) had hypoglossal nerve dysfunction, and 8 improved within 3 months after surgery. 18 cases(25%) experienced hoarseness and/or difficulty swallowing, 15 improved within 3 months after surgery, and 1 underwent tracheotomy due to posterior cranial nerve paralysis. 1 suffered from hemiplegia due to anterior spinal artery injury. There were no surgical deaths. No tumor recurrence was observed after a mean followup period of 3 years(range, 1260 months) with clinical and MRI examination. ConclusionsMicrosurgery via retrocondylar approach to remove anterior and anterolateral FM meningiomas can not only meet the needs of surgical exposure, but also avoid excessive bone grinding, achieving good total resection rate, low complications, and longterm satisfactory therapeutic effect. The occurrence of serious complications such as postoperative hemiplegia is mainly due to intraoperative vascular damage.
Key words: foramen magnum; meningioma; microneurosurgery; retrocondylar approach
枕骨大孔腹侧脑膜瘤位于颅颈交界区腹侧深面,与脑干、椎基底动脉及多组颅神经等重要解剖结构关系密切,手术显露困难,手术难度较大风险较高,是颅底外科最具挑战性的疾病之一[15]。手术入路的选择取决于肿瘤的具体位置、大小以及与周围血管神经的关系。有研究采用枕下后正中入路切除将脑干挤压到一侧的枕骨大孔腹外侧脑膜瘤[4]。这种手术入路对于偏向一侧的枕大孔腹外侧型脑膜瘤可行,而对完全位于脑干腹侧的病变显露有局限性,无法尽早阻断肿瘤基底部血供并减压,增加了脑干及颅神经牵拉损伤的风险。本研究回顾性分析解放军总医院自2007年1月—2022年1月收治的72例采用髁后入路显微手术切除枕骨大孔腹侧或腹外侧脑膜瘤患者,手术效果良好。现报告如下。
1资料与方法
1.1一般资料共纳入72例患者,其中男 17 例, 女55 例; 年龄26~72 岁, 平均52.8 岁;病程 1~24个月, 平均 6个月;颈枕部疼痛25例(35%),步态不稳18(25%),肢体麻木、无力 12 例(17%),无症状12 例(17%;术前卡氏功能状态评分(Karnofsky performance scale,KPS)70~100分,中位评分80分。所有患者及家属均签署知情同意书。
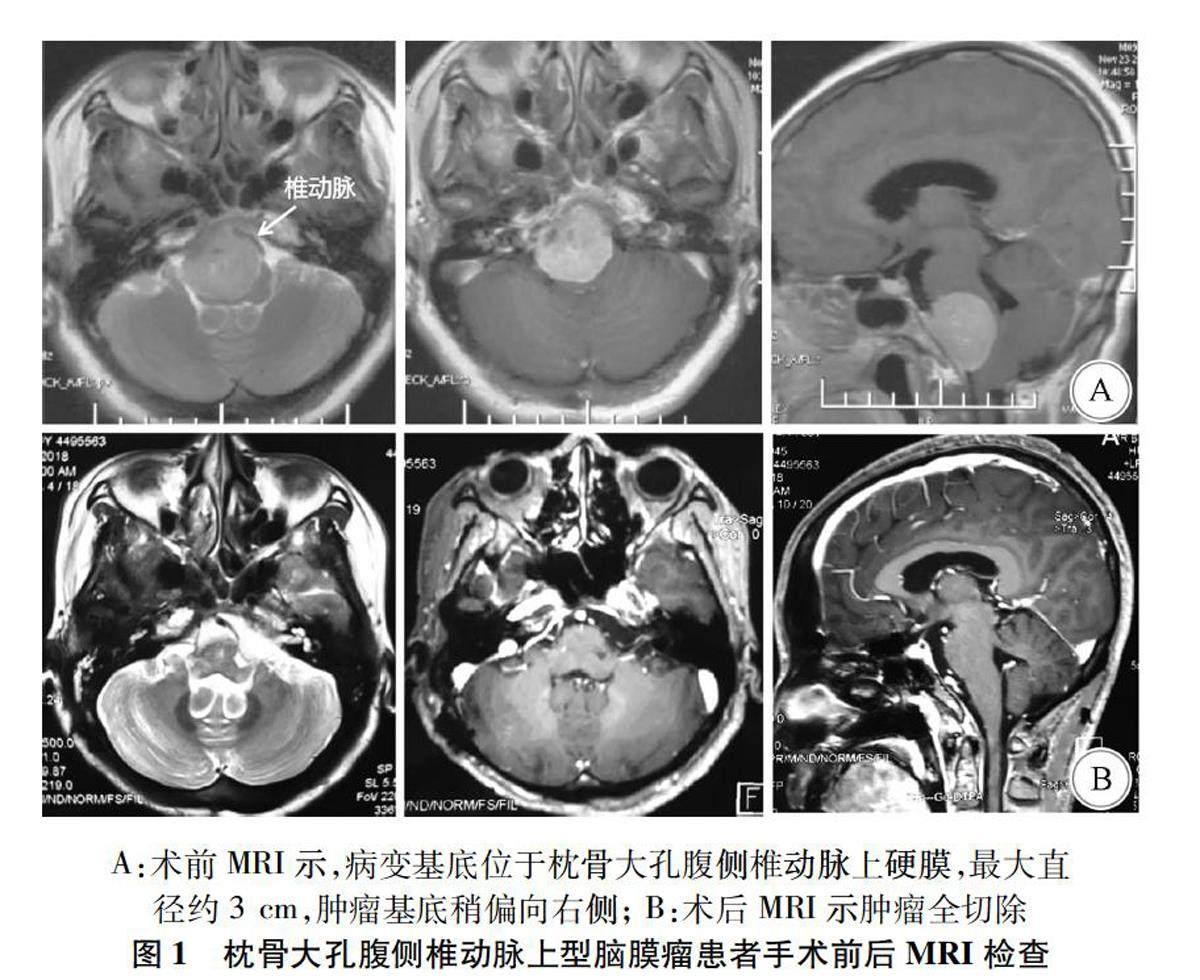
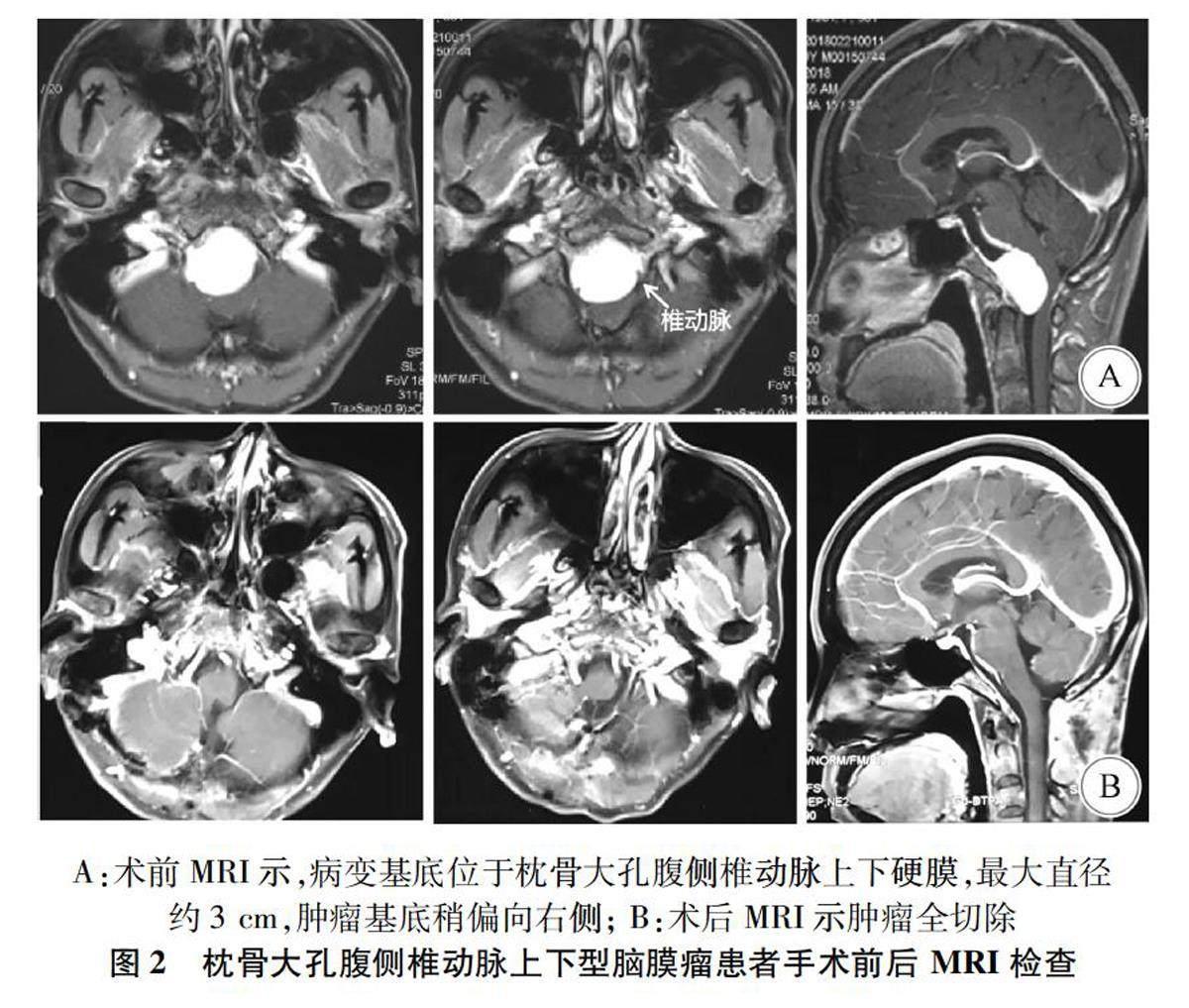
1.2辅助检查均行头颅计算机断层扫描(computer tomography,CT)及核磁共振成像(magnetic resonance imaging,MRI)检查。CT示枕骨大孔腹侧高或等密度占位性病变,MRI示枕大孔腹侧或腹外侧硬膜下肿瘤,等或长T1信號,等或长T2信号, 有明显强化。肿瘤最大直径 2.5~4.0 cm。61例(85%)位于腹外侧者,11例(15%)位于腹侧。肿瘤起源点椎动脉上型10例(图1),椎动脉上下型35例(图2),椎动脉下型27例(图3)。
1.3手术方法本组72例患者均采用经鼻气管插管全麻下远外侧髁后入路,术中进行后组颅神经电生理及体感运动诱发电位监测。患者取病变优势侧在上的侧卧位,完全位于腹侧则取左侧侧卧位,采取中线向病变侧乳突后的拐杖形切口(图4)。沿枕下后正中白线切开,保留上项线肌肉附着点肌肉,整块翻起枕下肌肉。以寰椎椎动脉沟及横突为标志,保留椎动脉周围静脉丛及脂肪层,自内向外显露椎动脉。做外侧到乙状窦后、下方到枕大孔骨瓣。咬除寰椎病变侧椎板,磨除病变侧寰椎椎动脉沟后弓骨质到寰椎侧块,打开枕大孔磨除骨质到枕髁(图4)。9例患者磨除枢椎病变侧椎板上半部分。
2结果
2.1手术结果全切除 (Simpson Ⅱ、Ⅲ级切除)65例,占90%(图13)。次全切除(Simpson Ⅳ级)7例,占10%。次全切除患者中,有5例因肿瘤与脑干腹侧粘连紧密,界面不清,2例因肿瘤在椎动脉入硬膜下处与椎动脉粘连紧密。次全切除的患者均在术后3个月内行赛博刀放射外科治疗。所有病理标本经病理检查提示脑膜瘤Ⅰ级。
2.2并发症和死亡率12例(17%)患者出现舌下神经功能障碍,8例术后3个月内好转。18例(25%)出现声音嘶哑和(或)吞咽困难,15例在术后3个月内好转。12例患者临时留置胃管,均在术后1个月内拔除。1例患者(65岁)因后组颅神经麻痹而行气管切开。1例患者(33岁)因脊髓前动脉损伤偏瘫。无手术死亡。2例患者术后发生术区皮下积液,经过留置腰大池引流管后好转。平均随访36个月(12~60个月),没有患者出现肿瘤复发。术后3个月KPS评分70~100分,中位评分100分。
3讨论
枕大孔区脑膜瘤定义是指肿瘤基底自颈静脉结节到颈2椎体椎板上缘的脑膜瘤。发病率较低,占所有脑膜瘤的1.8%~3.2%[1]。超过80%的枕大孔区脑膜瘤起源于枕骨大孔的腹侧或腹外侧,即齿状韧带的前部[1]。本组患者平均年龄同国内外文献报道无明显差异,多数患者以头颈部疼痛或行走不稳为首发症状[1]。枕骨大孔腹侧或腹外侧脑膜瘤通常可分为颅脊型和脊颅型,根据起源点与椎动脉关系则可分为椎动脉上、下及上下型[2]。本组患者中,61例(85%)位于腹外侧,11例(15%)位于腹侧;肿瘤起源点椎动脉下型27例,椎动脉上下型35例,椎动脉上型10例。枕骨大孔腹侧脑膜瘤的治疗原则是全切除肿瘤。该部位位置深,与脑干及后组颅神经、椎基底动脉关系密切,显露困难,手术风险较大,手术可能发生血管、神经损伤,导致神经功能障碍甚至危及生命。手术切除枕骨大孔腹侧或腹外侧脑膜瘤一直是神经外科医师的一个较大挑战[1,3]。
手术入路的选择对于切除枕骨大孔腹侧或腹外侧脑膜瘤至关重要。枕骨大孔区肿瘤常用的手术入路有枕下远外侧、入路经口咽入路和枕下后正中入路等[414]。手术入路的选择取决于肿瘤的具体位置、大小以及与周围血管神经的关系。有研究采用枕下后正中入路切除将脑干挤压到一侧的枕骨大孔腹外侧脑膜瘤[4]。这种手术入路对于偏向一侧的枕大孔腹外侧型脑膜瘤可行,而对完全位于脑干腹侧的病变显露有局限性,无法尽早阻断肿瘤基底部血供并减压,增加了脑干及颅神经牵拉损伤的风险。内镜经鼻磨除斜坡下段切除枕骨大孔腹侧脑膜瘤可早期阻断肿瘤基底部血供,但仅限于中线部位较小的肿瘤,对于向外侧生长的肿瘤无法安全有效切除[5]。有研究在1978年报道了从侧方远外侧入路磨除颈静脉结节和部分枕髁,从而增加对脑干腹侧的显露角度,以便切除枕大孔腹侧病变[6]。Heros[7]在1986年使用远外侧入路处理脑干腹侧血管性病变。此后有研究通过磨除部分枕髁、寰椎侧块、乳突、颈静脉结节并对椎动脉进行移位,进一步增加显露枕大孔腹侧肿瘤[89]。尸体解剖研究[15]表明,部分枕髁切除对于处理枕大孔腹侧病变确实提供了更大的显露角度,但尸体解剖研究的测量没有考虑到轴外占位性病变创造的手术空间。枕大孔腹侧脑膜瘤将脑干向后外侧推挤,肿瘤减压后增加了手术操作空间。手术显露越充分,越能提高肿瘤切除的安全性及有效性,但大范围的骨质切除及椎动脉移位增加了术后颅颈交界不稳、脑脊液漏、血管损伤等并发症的风险[6]。
近年随着放射外科及超声吸引等神经外科技术及设备的出现,以及神经外科医师对解剖及相关手术入路的理解进一步深入[1617],该部位的手术理念也有变化。对于枕骨大孔腹侧或腹外侧硬膜下的脑膜瘤,髁后入路可满足绝大多数肿瘤手术的显露需求。以往通过大范围解剖分离枕下肌肉并磨除枕颈交界区骨质,从而获得充分暴露并更好地保护重要神经、血管结构及功能的手术方式,已逐渐向既减少枕下肌肉及骨质损伤,同时又能很好地保护神经、血管结构及功能的方向转变[17]。较大的枕骨大孔腹侧肿瘤将脑干向后侧方推挤,肿瘤切除减压后增加了手术操作空间,提供了更大的手术通道,利用熟练的显微外科技术及超声吸引等设备可安全有效地切除肿瘤,不需要磨除枕髁(图4)。小的枕大孔腹侧脑膜瘤可选择观察或者放射外科治疗。有文献报道枕大孔腹侧腹外侧脑膜瘤手术全切除率83.2%,次全切除率16.8%,手术并发症发生率42.7%[1]。本组72例患者中,肿瘤最小直径约2.5 cm,均选择远外侧髁后入路,肿瘤Simpson ⅡⅢ级切除65例(90%)。
术后常见的并发症是舌下神经麻痹。舌下神经与肿瘤关系不恒定,可能被肿瘤包裹或位于肿瘤上极及深部,与肿瘤关系密切,手术损伤发生率较高,特别是在处理舌下神经管内口的肿瘤时容易损伤该神经(图4)。术中应切除大部分肿瘤,充分减压后,再仔细辨认分离舌下神经周围的肿瘤。本组12例患者出现舌下神经功能障碍,7例发生永久性舌下神经功能障碍。术中可见脑干和舌咽、迷走、副神经通常被肿瘤挤压严重,舌咽神经、迷走神经均被肿瘤推挤向头侧,副神经则在肿瘤背侧。本研究采取与多数脑膜瘤不完全相同的切除顺序,先部分切除肿瘤减压,降低张力后再阻断基底部血供,进一步切除肿瘤,避免牽拉神经和脑干(图4)。在打开硬膜后要调高显微镜放大倍数,仔细辨认第一齿状韧带、颈1神经和脊副神经,在第一齿状韧带入硬膜下方辨认椎动脉。先充分剪开蛛网膜,离断第一齿状韧带减轻肿瘤对脑干的挤压,在椎动脉下方、脊副神经前方间隙分块切除部分肿瘤减压,张力进一步下降后阻断肿瘤基底部血供。椎动脉下方肿瘤切除后,进一步切除椎动脉上方肿瘤,同样先瘤内减压,降低张力后再完全离断基底部硬膜血供。舌咽神经、迷走神经被肿瘤推挤向头侧,肿瘤减压后可顺利分离保护这些神经。本组18例出现短暂的声音嘶哑和(或)吞咽困难,15例在术后3个月内恢复。
枕大孔腹侧或腹外侧脑膜瘤手术严重并发症的发生通常与血管损伤有关[1]。首先在开颅时应该仔细辨认保护椎动脉。传统方法是通过辨认由上、下斜肌及头后大直肌构成的枕下三角作为显露椎动脉的标志,椎动脉在枕下三角出寰椎横突孔沿椎动脉沟向内侧走行[14]。在实际操作中分层显露枕下肌群并不容易,辨认分离椎动脉三角的肌肉更是费时费力。本研究术中通常整块翻起枕下肌肉,以寰椎椎动脉沟及横突作为标志,自内向外辨认显露椎动脉。为避免椎动脉周围静脉丛出血,可保留椎动脉周围脂肪及静脉丛。椎动脉周围脂肪垫结构疏松无明显血供,是分离暴露椎动脉的良好解剖间隙[18]。这种分离方法提高了手术操作的效率及安全性。
经典远外侧入路磨除部分枕髁游离椎动脉硬膜环增加了对脑干腹侧的显露角度。髁后入路避免了枕髁磨除游离椎动脉硬膜环所带来的椎动脉及椎动脉穿支血管损伤风险。在处理椎动脉硬膜环周围肿瘤时,要特别注意辨认保护椎动脉及分支,硬膜下分离肿瘤时要注意辨认保护小脑后下动脉及分支,特别是在分离腹侧中线部分肿瘤时,要注意辨认保护脊髓前动脉,要在充分减压后再分离肿瘤与血管的粘连。脊髓前动脉始于椎动脉汇入基底动脉附近。多数情况两侧脊髓前动脉在靠近橄榄下端的枕骨大孔水平合并成一根动脉,在脑干腹侧中线下行供应上颈髓[2]。脊髓前动脉位置深,损伤即可导致偏瘫。本研究中,有1例因损伤脊髓前动脉而导致颈髓缺血梗死发生偏瘫,没有患者因脑干直接损伤导致偏瘫或昏迷。多数情况在肿瘤充分减压后可将肿瘤从脑干腹侧分离开,如果肿瘤质地韧、肿瘤与脑干蛛网膜界面消失难以分离,可在脑干面残留薄片肿瘤。伴随着放射外科技术的发展,对于因与脑干、动脉粘连紧密的残留肿瘤,放射外科治疗可提供良好的治疗效果[1617]。本组次全切除患者中,5例因肿瘤与脑干腹侧粘连紧密界面不清,2例因肿瘤在椎动脉入硬膜下处与椎动脉粘连紧密。次全切除患者均在术后3个月内行赛博刀放射外科治疗,随访未见肿瘤复发。
术后常见的并发症包括后组颅神经麻痹和脑脊液漏[1,1819]。本研究均采用经鼻气管插管,术后充分评估患者后组颅神经功能。如果咳嗽反射差,可延长带管时间,必要时行气管切开。吞咽困难可留置胃管。本组12例患者临时留置胃管,均在术后1个月内拔除。1例患者因后组颅神经麻痹而行气管切开。本组患者髁后入路无需游离椎动脉硬膜环,肿瘤切除后取自体肌筋膜做到无张力水密缝合硬膜,术后脑脊液漏发生率很低。
总之,经髁后入路显微手术切除枕骨大孔腹侧或腹外脑膜瘤,避免了磨除过多的骨质,可取得很好的全切率、较低的并发症和长期满意疗效。术后偏瘫等严重并发症的发生主要是因为术中血管损伤。
利益冲突:所有作者均声明不存在利益冲突。
[参 考 文 献]
[1]Li D,Wu Z,Ren C,et al.Foramen magnum meningiomas:surgical results and risks predicting poor outcomes based on a modified classification[J].J Neurosurg,2017,126(3):661676.
[2]Bruneau M,George B.Classification system of foramen magnum meningiomas[J].J Craniovertebr Junction Spine,2010,1(1):1017.
[3]Song G,Cheng Y,Bai XS,et al.Technique nuances for functional preservation of lower cranial nerves during surgical management of ventral foramen Magnum meningiomas via a dorsal lateral approach[J].World Neurosurg,2021,146:e1242e1254.
[4]Roser F,Rigante L.Endoscopicassisted resection of anterior foramen Magnum meningiomas through a midline suboccipital subtonsillar approach[J].J Neurol Surg B Skull Base,2021,83(Suppl 3):e641e643.
[5]Zoli M,Rossi N,Friso F,et al.Limits of endoscopic endonasal approach for craniovertebral junction tumors[J].J Neurosurg Sci,2018,62(3):356368.
[6]Bassiouni H,Ntoukas V,Asgari S,et al.Foramen magnum meningiomas:clinical outcome after microsurgical resection via a posterolateral suboccipital retrocondylar approach[J].Neurosurgery,2006,59(6):11771185;discussion 11851187.
[7]Heros RC.Lateral suboccipital approach for vertebral and vertebrobasilar artery lesions[J].J Neurosurg,1986,64(4):559562.
[8]Salas E,Sekhar LN,Ziyal IM,et al.Variations of the extremelateral craniocervical approach:anatomical study and clinical analysis of 69 patients[J].J Neurosurg,1999,90(2 Suppl):206219.
[9]Narayan V,Jumah F,Nanda A.Resection of foramen Magnum meningioma through modified far lateral approach:surgical principles and technical nuances[J].J Neurol Surg B Skull Base,2021,82(Suppl 1):S22S24.
[10]LeonAriza DS,Campero A,Romero Chaparro RJ,et al.Key aspects in foramen Magnum meningiomas:from old neuroanatomical conceptions to current far lateral neurosurgical intervention[J].World Neurosurg,2017,106:477483.
[11]da Silveira RL,Von Zuben DO,Bertani R,et al.Foramen magnum meningioma approached by the midline subtonsilar approachRevisiting Cushings classification of craniospinal meningiomas[J].Surg Neurol Int,2023,14:56.
[12]Revuelta Barbero JM,Montaser AS,Shahein M,et al.Endoscopic endonasal focal transclivalmedial condylectomy approach for resection of a foramen Magnum meningioma:2dimensional operative video[J].Oper Neurosurg(Hagerstown),2019,16(2):271.
[13]Kina H,Erginoglu U,Hanalioglu S,et al.Ovoid foramen Magnum shape is associated with increased complications and decreased extent of resection for anterolateral foramen Magnum meningiomas[J].J Neurol Surg B Skull Base,2020,82(6):682688.
[14]Yamahata H,Yamaguchi S,Takayasu M,et al.Exploitation of simple classification and space created by the tumor for the treatment of foramen Magnum meningiomas[J].World Neurosurg,2016,87:17.
[15]Spektor S,Anderson GJ,McMenomey SO,et al.Quantitative description of the farlateral transcondylar transtubercular approach to the foramen magnum and clivus[J].J Neurosurg,2000,92(5):824831.
[16]Mehta GU,Zenonos G,Patibandla MR,et al.Outcomes of stereotactic radiosurgery for foramen magnum meningiomas:an international multicenter study[J].J Neurosurg,2018,129(2):383389.
[17]Akyolda G,Samanc Y,Ylmaz M,et al.Longterm results of gamma knife radiosurgery for foramen magnum meningiomas[J].Neurosurg Rev,2021,44(5):26672673.
[18]劉雪松,刘文科,惠旭辉,等.基础远外侧入路手术治疗枕骨大孔腹侧病变[J].临床神经外科杂志,2020,17(3):264267,272.
[19]Magill ST,Shahin MN,Lucas CH G,et al.Surgical outcomes,complications,and management strategies for foramen magnum meningiomas[J].J Neurol Surg B Skull Base,2019,80(1):19.