腹泻粪便中小肠结肠炎耶尔森菌检验的价值
李凤娟,宋镜南
信阳职业技术学院,河南 信阳 464000
0 引言
感染性腹泻是一种细菌感染引发的肠道传染病,而小肠结肠炎耶尔森菌是引发该病的主要致病菌。小肠结肠炎耶尔森菌可通过粪口途径进入体内,导致患者出现急性腹泻、肠道外感染症状,直接对生活造成严重影响[1]。目前,培养法、RT-PCR法均是临床上常用于检验小肠结肠炎耶尔森菌的手段,前者具有操作简单、成本低等特点,主要通过人工的方式促使细菌生长、繁殖,但也存在耗时、耗力的缺陷;后者检测迅速,可避免标本受到其他因素的影响,对检验工作的开展具有积极意义[2]。此次研究,附属医院回顾性分析100例腹泻患者临床资料,对腹泻粪便中小肠结肠炎耶尔森菌检验中应用培养法、RT-PCR法的价值进行探究,详细汇报如下。
1 资料与方法
1.1 一般资料
选取附属医院2019年1月-2020年10月收治的100例腹泻患者临床资料进行回顾性分析,所有患者均行粪便中小肠结肠炎耶尔森菌检验,以检验方式的不同进行分组,应用培养法的50例患者纳入对照组,而应用RT-PCR法的患者纳入观察组。对照组中男25例,女25例;年龄23~65岁,平均(50.24±4.30)岁;每日排便次数在3~8次,平均(5.67±1.02)次。观察组中男27例,女23例;年龄23~65岁,平均(50.39±4.25)岁;每日排便次数在3~8次,平均(5.58±1.12)次。两组一般资料比较,差异不显著(P>0.05),此次研究经伦理委员会批准。
纳入标准:①患者经血常规、病原学、粪便常规检查等明确病情为感染性腹泻,且排便次数显著增加,性质发生变化;②患者临床资料完整。
排除标准:①合并严重慢性疾病者;②合并恶性肿瘤或器质性疾病者;③合并血液系统疾病者;④合并内分泌系统疾病者。
1.2 方法
所有患者均行粪便中小肠结肠炎耶尔森菌检验。首先,取患者新鲜粪便,保存于干燥、无吸水性容器中。其次,对照组应用培养法:采集0.5g粪便样本,保存于Cary-Blari保存液中,加入45mL生理盐水后放置于16℃环境下,培养18h;培养结束后,在CIN平台上接种,再放置于25℃环境下进行培育,时间为24h。观察组应用RTPCR法:采集0.5g粪便标本,保存于16℃环境下,培养18h;取200μL粪便标本,对DNA进行提取,将温度控制在95℃,实施扩增处理,扩增长度为154bp,并设立对照组。
1.3 观察指标
对比两组阳性检出率。培养法阳性判断标准:与标准菌株产生相同生化反应。RT-PCR法阳性判断标准:样品经扩增处理后出现接近于预期大小的条带;检测费用和检测时间。
1.4 统计学处理
本研究数据均采用SPSS 22.0统计学软件处理。计量资料采用();组间比较行t检验;计数指标采用(%)表示,行χ2检验;若检验结果显示P<0.05说明组间差异存在统计学意义。
2 结果
2.1 两组阳性检出率
对照组、观察组阳性检出率分别为44.00%、7 6.0 0%,对比发现观察组阳性检出率更高(P<0.05),见表1。

表1 比较两组阳性检出率[n(%)]
2.2 比较两组患者的检测费用和检测时间
观察组患者的检测费用和检测时间均低于对照组(P<0.05),见表2。
表2 比较两组患者的检测费用和检测时间(±s)
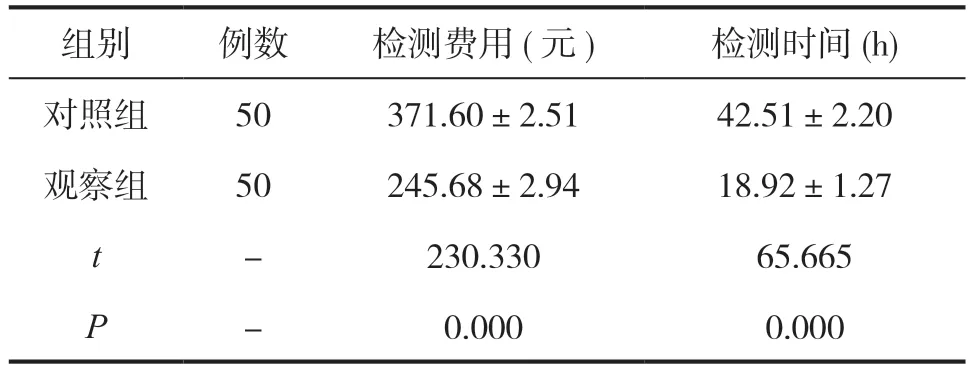
表2 比较两组患者的检测费用和检测时间(±s)
3 讨论
20世纪80年代中期,小肠结肠炎耶尔森菌曾在我国引发两次大流行,并且逐渐受到相关领域学者的重视。经过长期研究发现,小肠结肠炎耶尔森菌可广泛分布于自然界,侵入人体后会潜伏1~10d,部分学者将其引发的感染划分为3个临床期,如急性期患者主要出现急性胃肠炎症状,包括腹痛、腹泻等;并发症期患者主要发生肠道外症状,如心肌炎、脑膜炎与败血症等;再发期时患者血中小肠结肠炎耶尔森菌的抗体滴度仍处于高水平[3]。此外,部分患者感染小肠结肠炎耶尔森菌后,表现的临床症状类似于阑尾炎,易导致病情误诊,影响下一步的治疗。虽然小肠结肠炎叶尔森病感染后患者表现的腹泻具有自限性的特点,但其属于革兰氏阴性小杆菌,可对肠系膜淋巴结造成侵犯,使患者成为潜在传染源,且该菌具有超抗原,低温时可在氨基酸或维生素状态下迅速繁殖,易诱发关节炎与甲状腺疾病等,故及时、正确的诊断对下一步临床治疗方案的制定具有极为重要的意义。
临床检查方法均存在一定弊端,诊断效率低。小肠结肠炎耶尔森菌传染性病菌是引起小肠结肠炎的主要因素,若未得到及时的科学治疗,易引起患者机体的胃肠炎腹泻以及呼吸系统疾病。另外,该病菌具有传染性较强的特点,甚至产生人畜之间传播现象。因此及早的诊断和治疗有重要意义。在检验方面,小肠结肠炎耶尔森菌可以通过食物传播,并引发小肠结肠炎耶尔森菌病,大部分国家已将其作为进出口食品的必检常规项目。在小肠结肠炎耶尔森菌检验中,培养法、RT-PCR法均是常用的方法,两种方法各具优缺点,如培养法操作简单,可以减少肉眼判断疾病的难度;RT-PCR法阳性检出率高,且整个操作过程时间短、流程短,大约需要48h,同时反应不要电池维持,能够减少实验室污染,缩短检查时间。另外,RT-PCR检查进行定量的检测方法,有助于患者充分的了解机体感染情况。依据临床患者需求,还可以将RT-PCR检测方法与其他方法联合检测小肠结肠炎感染情况,增加临床诊断的准确率,提升诊断价值。满玉霞等[4]研究发现RT-PCR法和培养法在实际应用中取得的效果并不一致。结合此次研究结果:对照组、观察组阳性检出率分别为44.00%、76.00%,对比发现观察组阳性检出率更高(P<0.05),这一研究结果与李晓蕾[5]研究结果类似。以上研究结果说明,应用RT-PCR于腹泻患者粪便小肠结肠炎耶尔森菌检验中,阳性检出率显著高于培养法,可能与RT-PCR法具备的优势相关。具体而言,培养法属于人工细菌生长繁殖技术,主要是借助小肠结肠炎耶尔森菌的嗜冷性,经过长时间冷增殖后对其他细菌的生长进行抑制,并促进目标菌的繁殖。虽然培养法对操作人员的操作技术要求并不高,可降低肉眼判断难度,但在实际检验过程中,若操作人员未严格遵循无菌操作的原则,外界因素极易对检验结果造成影响。同时,培养法也存在着不足之处,如无法实现自动化,不适用于大规模流行病学调查;检测周期、检测材料准备时间长,易对疾病防治措施的制定与实施造成影响;在长时间培养过程中,易丢失部分细菌基因,其他特性可能随之发生变化,降低生化结果的准确性。RT-PCR法是将cDNA聚合酶链式反应扩增、RND反转录双重技术为一体的生化技术,其操作方法是医护人员对组织或细胞内总RNA进行提取,以mRNA为模板,首先应用随机引物利用逆转录酶或Oligo转录成为cDNA,再以此为模板行PCR扩增处理,从而获得基因的相关信息。相对于培养法而言,RT-PCR法具有如下几点优势:①RT-PCR法特异性强,且灵敏度高,应用于细菌检验中不仅能够分离出RNA,而且能够保证RNA的质量,提升检验结果的准确性[6];②RT-PCR法扩增速度快,适用于病原微生物检验与大规模监测;③RT-PCR法检测迅速,一方面能够缩短检测时间,另一方面也有助于降低污染的发生风险,减少检验结果的误差;④在检验过程中,通过微量物质即可获得目的片段,以便医护人员定量、定性分析样品,了解感染程度,且检验反应产生后无须使用电泳,这一优势能够避免环境污染,具有一定的环境效益。值得注意的是,即使RT-PCR法在腹泻患者粪便小肠结肠炎耶尔森菌检验中的应用效果已得到证实,但该方法也存在着一些缺陷,如检验使用的实验仪器价格昂贵,导致检测成本较高,不仅在基层医院中无法得到推广,而且部分患者难以承担检验费用;需要操作人员熟练检验操作,且具备较高的技术水平;检验中可能会出现假阳性或假阴性结果,或是得到的片段无法为检验提供参考。因此,需要医护人员在实际中根据情况合理选择方法进行粪便小肠结肠炎耶尔森菌检验,以保证检验结果的准确性与客观性。
长时间腹泻导致机体免疫功能和消化系统功能降低,体电解质紊乱和体内酸碱度失衡状态,对临床治疗的效果产生一定的影响,因此,临床治疗及时改善患者腹泻现象有着重要的意义。根据相关数据[7]显示,依据患者的文化程度和对疾病的了解情况进行相应的健康教育,使患者保持积极的治疗状态。若患者大便次数较多,应及时更换内衣和床上用品,并且采用清水清洗或者适当涂抹药物,避免感染。另外,患者需要进行体能锻炼,增加机体的抵抗能力。随着天气改变,应及时增加衣物和补充水分,预防患者脱水,治疗过程中应密切监测患者的生命体征,及时应对出现的不良反应。本研究结果显示,观察组患者的检测费用和住院时间均低于对照组。说明RT-PCR法检测在保证临床治疗疗效的情况下,缩短患者住院时间和降低患者检测痛苦。分析其原因,治疗过程中告知患者及时清理大便,对肛门周围擦洗,避免肛门周围的皮肤因长期刺激,引发肛门周围组织潮红和破损的现象。若患者有需要应尽可能使用一次性造口袋材料为水胶体敷料,改善肛门周围皮肤潮红的情况。另外,告知患者应培养良好的个人卫生习惯,肛门应尽可能保持干燥和整洁状态,患者排便后,用干净的卫生纸或者毛巾擦拭肛门,禁止使用刺激的肥皂或者热水,引发肛门周围感染。治疗过程中患者出现的负面情绪,医护人员应及时进行心理疏导,使患者积极的配合医护人员治疗,家属应多陪伴患者,改善治疗过程中的焦虑和抑郁的态度,提升治疗的临床疗效。
综上所述,在腹泻患者粪便小肠结肠炎耶尔森菌检验中应用RT-PCR法,能够促进阳性检出率的提升,为临床医师诊断提供有效的依据,从而制定科学、合理的治疗方法,符合临床需求。

