主动脉球囊反搏在心脏术后心功能低下患者中的应用与护理
贾琦
(天津市胸科医院,天津 300051)
主动脉球囊反搏在心脏术后心功能低下患者中的应用与护理
贾琦
(天津市胸科医院,天津 300051)
目的观察主动脉球囊反搏在心脏术后心功能低下患者的应用,总结护理方法。方法对30例心脏术后心功能低下的患者行主动脉球囊反搏术,观察心率、尿量改变,放置漂浮导管测量连续心排血量(CCo)、心脏指数(CI)、有创动脉收缩压(SABP)、有创平均动脉压(MABP)、混合静脉血氧饱和度(Sv O2)及肺毛细血管楔压(PCWP)。结果经过精心护理,28例患者在行主动脉球囊反搏术后心功能不同程度改善,心率减慢,尿量增多,CCo、CI、SABP、MABP、Sv O2较术前明显升高(P<0.05),而PCWP较术前明显降低(P<0.05)。2例患者因多脏器功能衰竭死亡。结论积极有效的护理方法,对提高主动脉球囊反搏成功率,改善心脏术后患者低下的心功能起着重要作用。
主动脉球囊反搏 心功能 心脏术后 护理
主动脉球囊反搏术(IABP)是一种机械性辅助循环的方法之一[1],是通过动脉系统植入一根带气囊的导管到降主动脉内左锁骨下动脉开口远端,在舒张期气囊迅速充气,使主动脉舒张压升高,冠状动脉流量增加,心肌供氧增加;在心脏收缩前气囊迅速排气,使主动脉压力下降,心脏后负荷下降,心脏射血阻力减少,心肌耗氧量下降,以辅助功能衰竭的心脏,达到改善心功能的目的。我院心外科ICU对心脏术后心功能低下的患者实施了IABP治疗,取得了满意的疗效。现报告如下。
1 资料与方法
1.1 一般资料 选择2009年10月~2010年10月在我科行IABP治疗的30例患者,其中男18例,女12例,年龄32~78岁。其中冠脉旁路移植术后20例,瓣膜置换术后6例,瓣膜置换术加冠脉旁路移植术后3例,室间隔穿孔修补术后1例。其中20例患者带气管插管由呼吸机辅助呼吸。IABP持续使用时间72~192 h。应用指征:在静脉使用血管活性药物多巴胺和/或多巴酚丁胺、硝普钠或硝酸甘油后,符合以下 指 标:(1)CI<2.0 L/(min·m2),CCo<4.0 L/min;(2)MABP<50 mm Hg;(3)联合使用两种以上升压药,多巴胺剂量>20μg/(kg·min);(4)尿量<0.5 ml/(kg·h),周围循环不良。
1.2 方法 30例患者均在抗感染、维持机体水电解质、酸碱平衡、营养支持及激素治疗的基础上,采用主动脉球囊反搏治疗。在局部麻醉下,采用Seldinger法穿刺左侧或右侧股动脉后,置入主动脉球囊反搏导管于降主动脉,行床旁X线检查,确保导管位置满意。同时测压管回抽血液通畅后,将气囊导管的另一端与Datascope System 98型反搏泵相应接口连接,开始进行反搏。选择心电触发模式,初始采用1∶1反搏,根据病情调整反搏比率。
1.3 漂浮导管血流动力学监测方法 由颈内静脉放置Swan-Ganz导管,采用Baxter公司生产的连续心输出量监测仪,监测患者 CCo、CI、SvO2和PCWP,并用PHILIPS公司MP40型全功能监护仪监测心率、SABP、MABP。
2 结果
应用IABP的30例患者中,28例心功能不同程度改善,心率减慢,血压升高,尿量增加,同时CCo、CI、SABP、MABP、Sv O2较 术前 明 显升 高 (P<0.05),而PCWP较术前明显降低(P<0.05)。自主心功能能够维持血流动力学稳定,最终均顺利拔除主动脉气囊反搏导管。2例出现急性肾功能衰竭,主动脉球囊反搏同时行床旁连续性血液滤过,最终因多脏器功能衰竭死亡。主动脉球囊反搏术前后血流动力学各项指标变化(表1)。
表1 30例患者主动脉球囊反搏术前后血流动力学指标变化观察(±s)
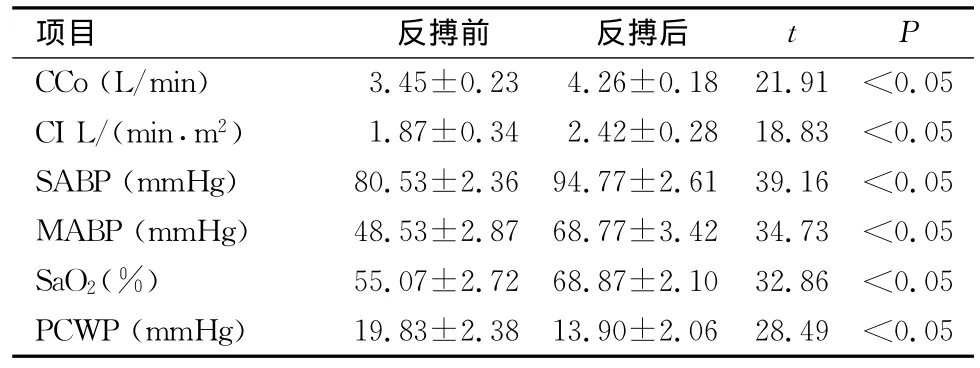
表1 30例患者主动脉球囊反搏术前后血流动力学指标变化观察(±s)
项目 反搏前 反搏后0.05 CI L/(min·m2) 1.87±0.34 2.42±0.28 18.83 <0.05 SABP(mm Hg) 80.53±2.36 94.77±2.61 39.16 <0.05 MABP(mmHg) 48.53±2.87 68.77±3.42 34.73 <0.05 SaO2(%) 55.07±2.72 68.87±2.10 32.86 <0.05 PCWP(mmHg) 19.83±2.38 13.90±2.06 28.49 <0.05 tP CCo(L/min) 3.45±0.23 4.26±0.18 21.91 <
3 护理
3.1 IABP使用前的护理
3.1.1 心理护理 在使用IABP之前应向神志清醒的患者做好解释工作,使患者了解使用IABP的重要性、必要性和注意事项,消除患者恐惧心理,积极配合治疗。
3.1.2 生命体征监测 心电图选用R波为主的导联,保持心电图波形清晰,排除心电图干扰。定时用肝素盐水冲洗有创动脉压监测管路和漂浮导管管路,以保证管路通畅,监测结果准确。
3.1.3 末梢观察 定时测量双下肢皮肤温度,观察皮肤颜色和足背动脉搏动情况,判断下肢供血情况,并与术后进行对照观察。
3.2 IABP使用中的护理
3.2.1 生命体征监测 严密测量血压、中心静脉压、PCWP及心率,每15 min测量1次,平稳后每30 min测量1次,了解心功能情况,指导输液治疗。持续心电监护,严密观察心率、心律及QRS波形变化。选择心电波形稳定R波向上的导联作为监护导联,以保证触发IABP球囊充盈的周期。同时应固定好心电图电极片,避免因患者躁动、搬抬患者或患者出汗过多使心电图电极片脱落,造成IABP终止启动。理想心率为80~100次/min,若心率大于120次/min或小于60次/min,应积极查找原因并及时处理。本组患者有6例出现室速,遵医嘱给予胺碘酮治疗后,均恢复正常。2例患者由窦性心律转为房颤,遵医嘱给予抗心律失常药物后未见好转,故将IABP由心电触发改为压力触发模式,确保IABP机器的正常工作。同时准确记录每小时尿量及24 h出入量,定时进行血气分析,监测血氧和酸碱平衡情况,及时行辅助治疗。
3.2.2 持续压力监测 严密观察并记录显视屏上各项压力数值及波形变化,判断是否为有效反搏。反搏前后的压力变化及反搏期间压力的变化,反映了反搏疗效和病情变化,动脉收缩峰压和舒张末期压反搏后都较反搏前降低,而平均压上升,即为有效反搏。若反搏压低于患者收缩压时,应及时通知医生并查找原因。测压系统应保持密闭,加压袋压力保持在26.6~39.9 k Pa,如因患者翻身、咳嗽、躁动等造成监测管内局部压力过高致血液返流,应及时抽吸冲洗,以防凝血;每4 h对大气调整零点,保证监测压力的准确稳定。
3.2.3 凝血指标监测 IABP使用过程中,应用5 U/ml肝素盐水间断冲洗压力传感器管路,2~3 ml/次,1~2 h 1次,或压力波形幅度有衰减时随时冲管,以保证反搏管路通畅。每4 h监测激活全血凝固时间(ACT)一次,根据ACT结果判断肝素疗效调整肝素用量,使ACT维持在160~200 s。必要时给予肝素0.5 mg/kg,以防阻塞股动脉血流。同时注意监测全身和穿刺局部出血、血小板计数情况,及早发现出血先兆。
3.2.4 导管护理 患者取平卧位或半卧位,床头抬高15°~30°,避免过度屈膝屈髋导致反搏管路打折,必要时适当约束插管侧肢体,使插管侧肢体伸直,将导管沿大腿纵向固定。变换体位时动作幅度要小,防止气囊导管移位、脱落。每班护士认真交接管路、反搏压力等情况,观察各管路连接处有无松动、血液返流等现象,保持管路通畅,以免形成血栓堵塞导管。
3.2.5 预防并发症
3.2.5.1 穿刺部位感染:侵入性操作易引起感染,因此,在整个操作过程中要严格无菌操作,注意观察局部伤口有无渗血、血肿及发红等现象。每日用安尔碘消毒穿刺处周围皮肤,更换伤口敷料,保持局部清洁干燥,并预防性使用抗生素。本组患者在实施以上护理措施后,整个反搏过程中未出现穿刺部位感染。
3.2.5.2 出血:发生原因与凝血功能障碍、血小板减少、体外循环破坏凝血机制、抗凝药物应用过量或穿刺插管时不慎损伤血管壁等因素有关。因此,术前应查明患者出凝血时间及全部血细胞计数,术后使用抗凝剂治疗时监测出凝血时间,如有ACT>200 s或血小板计数<50×109/L,立即通知医生。本组有1例患者因血小板计数降低出现伤口渗血,经及时补输血小板后,伤口渗血停止。
3.2.5.3 气囊破裂:发生原因与气囊扩张时压在钙化的主动脉壁上,或与导管型号选择不当有关。如果发生气囊破裂,要立即拔出气囊导管,否则进入气囊内的血液凝固,气囊将无法拔出,只能通过动脉切开取出。本组均根据患者个体情况选择合适型号导管,未发生气囊破裂。
3.2.6 基础护理 保证患者绝对卧床休息,每2 h为患者翻身拍背一次,被动活动肢体,做好皮肤护理。使用循环气垫床,每2 h充气、放气一次,预防压疮发生。加强口腔护理,保持口腔清洁,预防感染发生。严格定期观察测量下肢皮肤颜色、温度、足背动脉搏动、有无花斑,注意下肢肌肉有无痉挛、疼痛、肢体局部受压或绷带缠绕过紧,防止引起或加重下肢血液循环障碍。本组患者有1例在使用IABP 46 h后,术侧肢体出现花斑,通过放松缠绕的绷带,同时使用暖风机为术侧肢体加温保暖,促进术侧肢体末梢血液循环,4 h后术侧肢体花斑消退。
3.2.7 饮食护理 给予高蛋白、高热量、富含维生素、清淡易消化食物。鼓励患者经口加强营养,少食多餐,适当减少静脉补液,避免增加容量负荷加重心脏负担。同时鼓励患者多吃水果、蔬菜,以促进肠蠕动,保持大便通畅。避免因排便困难,反射性影响心率和动脉血流而发生危险。本组有20例患者带气管插管不能经口进食,遵医嘱给予瑞素250 ml/24 h胃管泵入,以保证营养摄入,为患者顺利脱机打下良好基础。
3.2.8 拔管护理 患者病情趋于平稳后,反搏比率调整到1∶3,仍能维持良好心输出量,血压>10.0/6.7 kPa,心 率 <100 次/ min,室 性 早 搏<6次/min,生命体征平稳可拔除气囊反搏导管。在撤气囊导管前,气囊必须继续工作,以防止气囊上血栓形成。拔除气囊导管时使穿刺口喷出少量血液,以防血栓进入下肢动脉造成栓塞。局部人工压迫止血30~60 min,同时观测足背动脉搏动及皮肤颜色,使用血管超声探头明确足背动脉血流情况,确保在局部压迫止血的同时下肢动脉仍有一定的血流,以保证下肢血供。确认无出血,局部以弹力绷带加压包扎,用2 kg沙袋压迫8~10 h,下肢伸直制动,继续卧床24 h后方可活动。
4 小结
目前,IABP常用于体外循环术后不能脱机、低心排综合症、手术前后血流动力学不稳定或心律失常药物治疗无效者[2]。随着IABP的广泛应用,极大的提高了心脏术后心功能低下患者的生存率。但能否有效实施与护理质量有极强的相关性,对护理提出了很高的要求。护理人员必须充分掌握主动脉球囊反搏泵的工作原理,明确报警系统的提示,熟知应用IABP可能出现的并发症,加强术后各项指标监测,重视基础护理工作,建立使用IABP护理常规,对提高疗效,促进患者早日康复起着重要作用。
[1]徐宏耀,吴信.心脏外科监护[M].北京:人民军医出版社,2007:288-289.
[2]魏峥,李瑜辉,富蓉,等.主动脉球囊反搏治疗经皮冠状动脉介入术后心功能低下[J].中西医结合心脑血管病杂志,2006,4(8):673-674.
Aortic balloon pump Cardiac function After cardiac surgery Nursing
贾琦(1985-),女,天津,本科,护师,从事临床护理工作
R473.54
B
1002-6975(2011)21-1959-03
2011-05-26)

