肝肾综合征与肝性脑病的关系研究
聂 鑫,贺 勇,李贵星,罗通行,宋昊岚,高宝秀,张焕强
(四川大学华西医院 实验医学科,四川 成都610041)
慢性重型肝炎患者晚期常伴随多种严重的并发症,其中肝肾综合征(Hepatorenal syndrome,HRS)是终末期肝脏疾病的常见严重的并发症之一,表现为功能性的肾功能障碍[1]。肝性脑病(hepatic encephalopathy,HE)也是终末期肝脏疾病常见的并发症之一,其特点是以代谢紊乱为基础,以意识行为改变或昏迷为主要临床表现的综合征。重症肝病患者发生脑病的机制目前尚未完全明了,氨中毒学说[2]是目前用于诊断和治疗肝性脑病的重要理论依据。临床常发现HRS患者易发生HE,其机制并不完全清楚,相关的文献报道也不多见。本文通过对慢性重症肝炎并发HRS患者的血氨水平、生化指标、脑病发生率及分级进行研究,探讨HRS与HE的关系,为临床预防和治疗HE提供理论依据。
1 材料与方法
1.1 研究对象 纳入我院2008年1月至2010年10月因慢性重型肝炎住院患者450例。诊断依据《慢性乙型肝炎防治指南》[3],HRS的诊断依据《国际腹水研究小组肝肾综合症诊断标准》[4],HE的诊断依据临床病史及实验检查等[5]。为消除其它因素对血氨水平的影响,根据病史和实验室检查排除有原发性肾病、消化道大出血及严重感染者。
1.2 研究方法 收集研究对象的临床资料,并收集研究对象两管空腹静脉血,包括无抗凝剂管和肝素钠抗凝剂管,分析血氨水平和有关的生化指标。
1.3 实验室指标分析方法 无抗凝剂管以3 000 r/min离心15min,血清用于肝功能(指标包括总胆红素(TB)、直接胆红素(DB)、丙氨酸氨基转移酶(ALT)、总蛋白(TP)、白蛋白(ALB)、谷氨酸氨基转移酶(AST)、碱性磷酸酶(ALP)、谷氨酰转肽酶(GGT))、肾 功能(指标包括尿素(BU)、肌酐(CREA))及电解质(包括钠(NA)、钾(K)、氯(Cl))指标分析。肝素钠抗凝剂管以3000r/min离心10 min,血浆用于血氨(ammonia)分析。肝功能、肾功能及电能解质指标检测采用德国罗氏公司 Modular-P800全自动生化分析仪和其配套试剂及校准品进行测定,血氨采用美国强生公司Vitros 250干化学分析仪及配配套试剂及校准品进行测定。分析程序按实验室标准化操作流程(SOP)进行。终未期肝功能评分(MELD)采用CREA、TB及PT进行计算[6]。本实验室于2006年通过美国病理学家协会(CAP)实验室认可,所有分析指标均通过美国病理学家协会的能力验证(PT)。
1.4 统计学处理 采用SPSS 15.0统计软件进行统计分析,计量资料采用均数±标准差(±s)表示,组间比较采用成组资料的t检验,计数资料分析采用χ2检验,P<0.05为差异有统计学意义。
2 结果
2.1 一般资料 纳入研究的450例慢性重症肝炎患者均为乙肝感染者,其中105例为HRS患者,345例为非HRS患者。HRS与非HRS组基本资料见表1。
表1显示:HRS组和非HRS组的年龄、性别差异均无显著性(P>0.05)。HRS组的 MELD评分为34.7±4.5,高于非 HRS组的26.3±6.8(t=2.45,P<0.05),HRS组的腹水发生率为100.0%,高于非 HRS组的33.9%(χ2=140.65,P<0.01),Child-Pugh分级在两组间差异有显著性(χ2=35.54,P<0.05)。
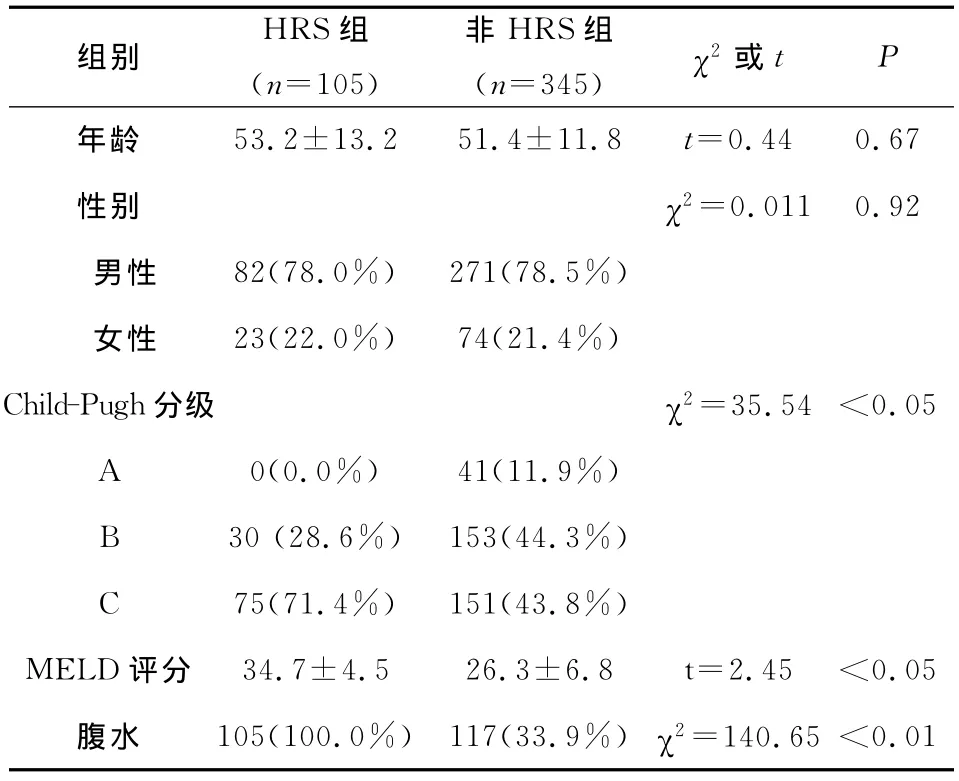
表1 慢性重型肝炎伴HRS与单纯慢性重型肝炎组一般资料比较
2.2 HRS组与非HRS组血氨水平结果 HRS组血氨水平为78.4±25.6μmol/L,高于非 HRS组的48.3±18.7μmol/L(t=2.68,P<0.05)。
2.3 HRS患者与非HRS组HE发病率及分级比较
105例HRS有47例发生HE,HE发生率为44.7%,345例非HRS患者有34例发生HE,HE发生率为9.8%。HRS组HE发生率高于非 HRS组(X2=64.45,P<0.01)。两组的 HE例数及分级情况见表2。

表2 HRS组和非HRS组HE例数及分级比较
2.4 HRS组与非HRS组生化指标比较 两组生化指标比较见表3。
表3结果显示:HRS组 TB、DB、AST、ALT、BU、CREA高于非HRS组(t值分别为:3.75、3.65、2.58、2.51、11.47和7.86,p<0.05),而 TP、Alb、NA、CL低于非 HRS组(t值分别为:3.83、10.03、4.72和2.74,P<0.05),ALP、GGT、K在两组间无差异(P>0.05)。
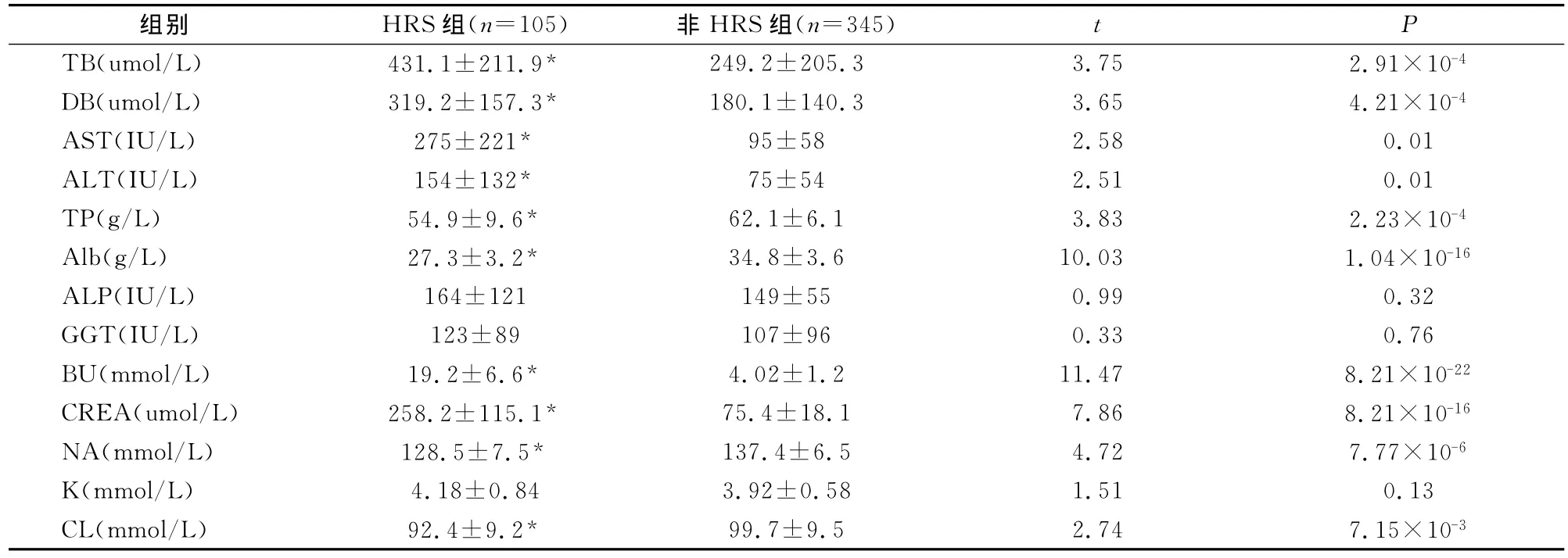
表3 HRS组与非HRS组生化指标比较
3 讨论
慢性重型肝炎患者由于长期的病毒感染和肝功能损害,肝脏结构破坏甚至形成肝硬化,导致多种并发症的产生,如腹水、HRS、HE及消化道出血等[7]。HRS是慢性重型肝炎的最主要最严重的并发症之一,表现为扩血管物质增加以及多种激素调节失调[8],引发肾脏血流灌注减少、肾小球滤过率下降致肾脏功能性衰竭。HRS患者死亡率很高,除非进行肝移植或者肝-肾共同移植,其5年死亡率可达100.0%。通过扩张肾血管来治疗HRS方法是无效的[9],而目前普遍采用收缩内脏血管(如特利加压素)加白蛋白扩容的方法治疗HRS,研究结果显示该方案短期有效而长期无效[10,11]。HE是慢性重肝患者常见的并发症,表现为意识行为改变或出现昏迷。HRS和HE可同时存在于同一患者中,分析两者的关系对于临床治疗有重要的意义。
本研究结果显示:慢性重型肝炎患者在发生HRS后,其血氨水平为78.4±25.6μmol/L,高于同组入院时48.3±18.7μmol/L(t=2.68,P<0.05),表明 HRS发生后血氨水平明显升高。另外,HRS组HE发病率为44.7%,高于非 HRS组的 HE发生率(9.8%,X2=64.45,P<0.01)。研究数据表明:患者发生 HRS,明显促进了HE的发生和发展。我们前期对肝硬化患者血氨水平的影响因素进行了研究[12],提出了 HE其实质是肠-肝-肾-脑综合征的概念,其中肾脏一方面可直接分泌和吸收氨,同时肾脏还可排出血氨的代谢产物(尿素),当发生HRS时,尿素通过肾脏排出减少,血中尿素经血液循环弥散进入肠道,经肠道细菌性尿素酶分解生成氨,氨被吸收进入血液导致血氨升高,因此,肾功能障碍可促进血氨水平升高。同时,我们还发现肝硬化患者OCT和CPS-1水平显著降低[13],表现在鸟氨酸循环受损,不能将来源于肠道的氨转化成尿素,因此,从肠道吸收入血的氨不能被肝脏转化,随血液进入大脑引发脑病的产生。在本研究中,发现慢性重肝伴HRS患者血氨水平显著升高,表明HRS与血氨水平密切相关,研究结果和肝硬化伴HRS患者研究结果一致。
比较HRS组和非HRS组的临床资料,发现HRS组child-pugh分级、MELD评分和腹水发生率明显高于非HRS组。对两组的生化指标分析发现:HRS组除肾功能指标显著升高外,HRS组还表现为更高的胆红素、更低的血清白蛋白和低钠血症。血清胆红素升高和白蛋白降低表明患者肝脏功能更加减退,而低钠血症是慢性重肝患者常见的并发症之一,低钠血症的发生认为和抗利尿激素分泌增加有关。低钠血症与HRS常常同时发生,目前对两者的关系并不清楚,国内外也未见相关研究,我们将在另一研究中重点探讨两者的关系。
通过本研究,我们认为:慢性重型肝炎患者发生HRS促进了HE的发生和发展,两者关系密切,因此,早期预防HRS发生并在HRS发生后积极治疗,有助于减少HE的发生。
[1]Arroyo V,Terra C,Gines P.Advances in the pathogenesis and treatment of type-1and type-2hepatorenal syndrome[J].J Hepatol,2007,46:935.
[2]Jalan R,Bernuau J.Induction of cerebral hyperemia by ammonia plus endotoxin:Does hyperammonemia unlock the blood–brainbarrier[J].Journal of Hepatology,2007,47(2):168.
[3]中华医学会肝病学分、感染病学分会.慢性乙型肝炎防治指南[J].中华肝脏病杂志,2005,13:881.
[4]Salern F,Gerbes A,Gines P,et al.Diagnosis,prevention and treatment of hepatorenal syndrome with cirrhosis[J].Gut,2007,56:1310.
[5]王宇明.肝性脑病的定义、命名和诊断[J].中华肝脏病杂志,2004,12:305.
[6]Angemary B,Ceina M,Karnel F,et al.Child—Pugh versus MELD score in predicting survival in patients undergoing transjugular intrahepatic portosystemie shunt[J].Gut,2003,52:879.
[7]Juan Carlos GP,Karel C,Christophe B,eta1.Early Use of TIPS in Patients with Cirrhosis and Variceal Bleeding[J].N Engl J Med,2010,362:2370.
[8]Cardenas A,Gines P.Hepatorenal syndrome[J].Clin Liver Dis,2006,10:371.
[9]Wong F,Moore K,Dingemanse J,et al.Lack of renal improve-ment with nonselective endothelin antagonism with tezosentan in type-2hepatorenal syndrome[J].Hepatology,2008,47:160.
[10]Fernandez J,Monteagudo J,Bargallo X,et al.A randomized unblended pilot study comparing albumin versus hydroxyethyl starch in spontaneous bacterial peritonitis[J].Hepatology,2005,42:627.
[11]Sanyal AJ,Boyer T,Garcia-Tsao G,et al.A randomized,prospective,double-blind,placebo-controlled trial of terlipressin for type1hepatorenal syndrome[J].Gastroenterology,2008,134:1360.
[12]贺 勇,李贵星,夏 勇.肝肾综合征与血氨的关系研究[J].中华肝脏病杂志,2010,18(1):53.
[13]贺 勇,宋昊岚,李贵星.氨甲酰磷酸合成酶-1和鸟氨酸氨基甲酰转移酶与肝性脑病的关系[J].中华肝脏病杂志,2010,18(9):699.

