2009-2011年本院病原菌分布及药物敏感性变化
王玲玲,龙斌斌,王璟睿,艾雯,张蕴莉
1辽宁医学院附属第一医院,辽宁锦州 121000;2太和医院,湖北十堰 442000
随着临床抗生素使用的增加,细菌耐药性问题日益严重。为了更好地掌握本院主要病原菌分布、菌种变迁及药物敏感性的变化趋势,为临床合理用药提供客观依据,我们对2009年1月-2011年12月我院分离的病原菌及其药物敏感性进行分析。
材料和方法
1 标本来源 收集2009年1月-2011年12月从本院微生物室接收的门诊和住院患者各类标本中分离培养的病原菌共3 947株,主要来源于痰(55.9%),尿液 (18.9%),血液 (6.0%),分泌物 (5.8%)。医院患者主要来自辽西地区。
2 质控菌株 大肠埃希菌(ECO)ATCC25922,铜绿假单胞菌(PAE)ATCC27853,金黄色葡萄球菌(SAU)ATCC25923.
3 细菌培养及药敏试验 细菌分离培养按《临床检验操作规程(第三版)》进行,血液培养采用BACTEC9120血培养仪,细菌鉴定及药敏检测采用西门子公司的Walkaway-96微生物鉴定仪。部分菌株药敏采用K-B纸片法,按NCCLS标准判读结果,耐甲氧西林葡萄球菌按指示药物苯唑西林结果判断。产超光谱β-内酰胺酶(extended spectrum beta-lactamases,ESBLs)菌株判断根据指示药物头孢噻肟、头孢他啶、头孢噻肟/克拉维酸、头孢他啶/克拉维酸结果由仪器自动判断。
4 统计学分析 病原菌药物敏感性采用患者首次分离株,用世界卫生组织细菌耐药性监测中心推荐的WHONET5.4软件和Excel进行分析,并采用SPSS17.0软件进行统计学处理,计数资料用交叉列联χ2检验,P<0.05为差异有统计学意义。
结 果
1 病原菌种类分布 3年病原菌的检出总数为3 947株,革兰阴性菌3 196株,占80.3%,革兰阳性菌778株,占19.7%。2009年和2010年铜绿假单胞菌的构成比最高,2011年肺炎克雷伯杆菌的构成比最高。2009-2011年在我院临床标本分离的病原菌中,革兰阴性杆菌分离率分别为77.8%、80.9%,80.9%。大肠埃希杆菌、肺炎克雷伯杆菌产ESBLs率分别为55%、45%。2009-2011鲍曼不动杆菌的分离率分别为9.8%、10.6%、12.2%。肺炎克雷伯杆菌的分离率由2009年的13.4%上升到2011年的18.0%(χ2=8.873,P=0.003)。主要的革兰阳性菌为金黄色葡萄球菌,血浆凝固酶阴性葡萄球菌,肠球菌。真菌未纳入统计内,见表1。

表1 常见病原菌分布和构成比Tab.1 Distribution of common pathogens(n, %)
2 主要肠杆科细菌的药物敏感性 2009年1月-2011年12月分离的肠杆菌以大肠埃希杆菌、肺炎克雷伯杆菌、阴沟杆菌为主。2009-2011年大肠埃希菌对头孢噻肟的敏感率分别为49.6%,37.4%,31.2%,呈逐年下降趋势 (χ2=12.101,P=0.002)。2009-2011年肺炎克雷伯杆菌对头孢噻肟的敏感率分别为60.6%,55.8%,47.5%,呈逐年下降趋势(χ2=6.952,P=0.031)。见表 2。
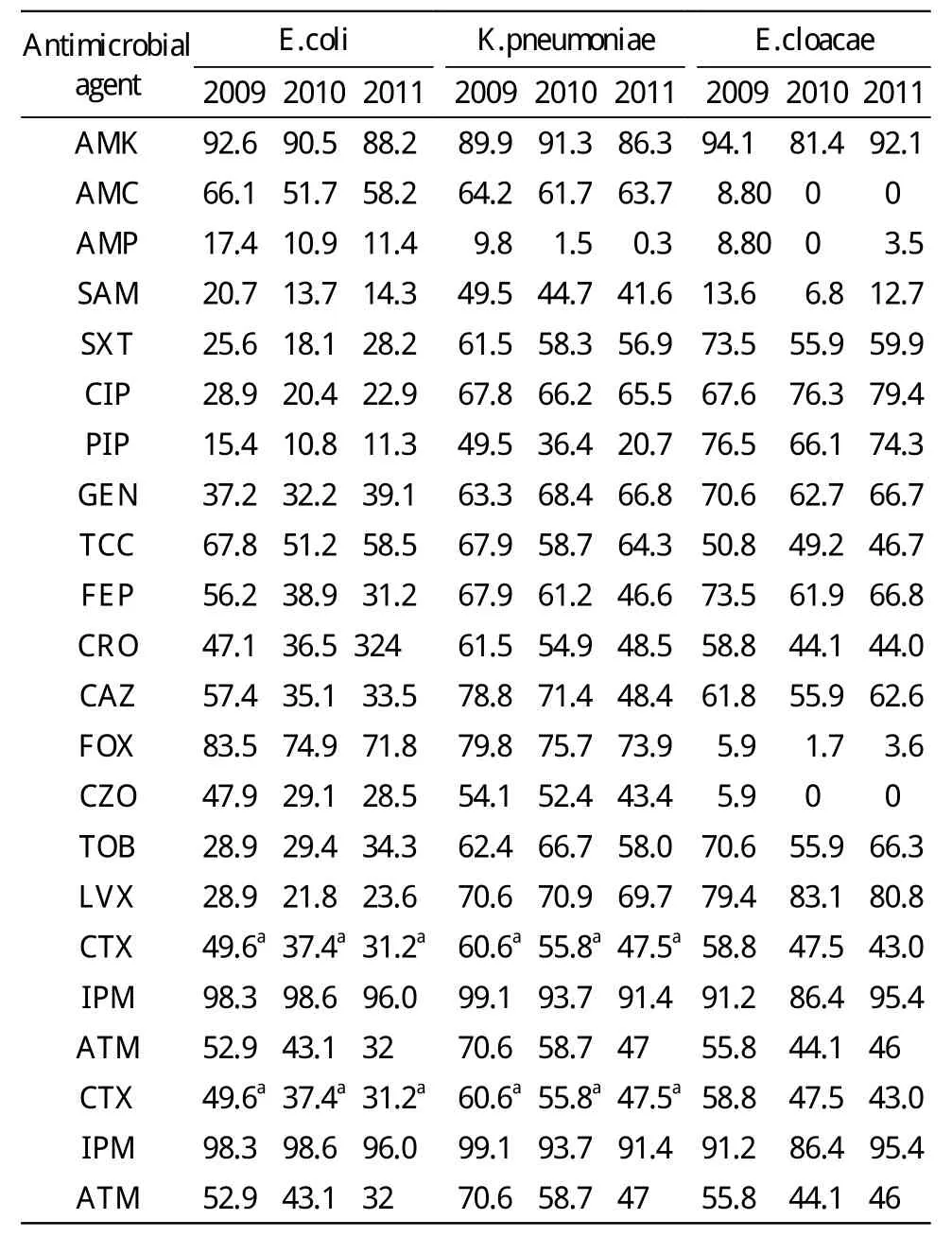
表2 主要肠杆菌科细菌的药物敏感性Tab.2 Sensitivity of main Enterobacteriaceae to antibiotics(%)
3 主要非发酵菌对抗菌药物的敏感性 铜绿假单胞杆菌对氟喹诺酮类、碳青霉烯类、氨基糖苷类、单环内酰胺类、青霉素类、四代头孢类抗生素的敏感率相对较高,而对内酰胺酶类抑制剂、第一、二、三代头孢类抗生素敏感率<50%。鲍曼不动杆菌仅对亚胺培南的敏感率>50%,但其敏感性由2009年的51.2%下降到2011年的33.5%,药物敏感性显著下降(χ2=7.818,P=0.005);对其他抗生素敏感率均<35%。嗜麦芽窄食单胞菌对大部分抗生素天然耐药,仅对复方新诺明和左氧氟沙星有较高敏感性。见表3。
4 主要革兰阳性球菌对抗菌药物的敏感性 凝固酶阴性葡萄球菌,金黄色葡萄球菌,肠球菌对抗生素的的敏感性逐年下降。未检出对万古霉素耐药的金黄色葡萄球菌,肠球菌仅对万古霉素的敏感率>90%;耐甲氧西林金黄色葡萄球菌由2009年的29.5%上升到2011年的43.2%,上升趋势明显 (χ2=31.297,P<0.01)。见表4。
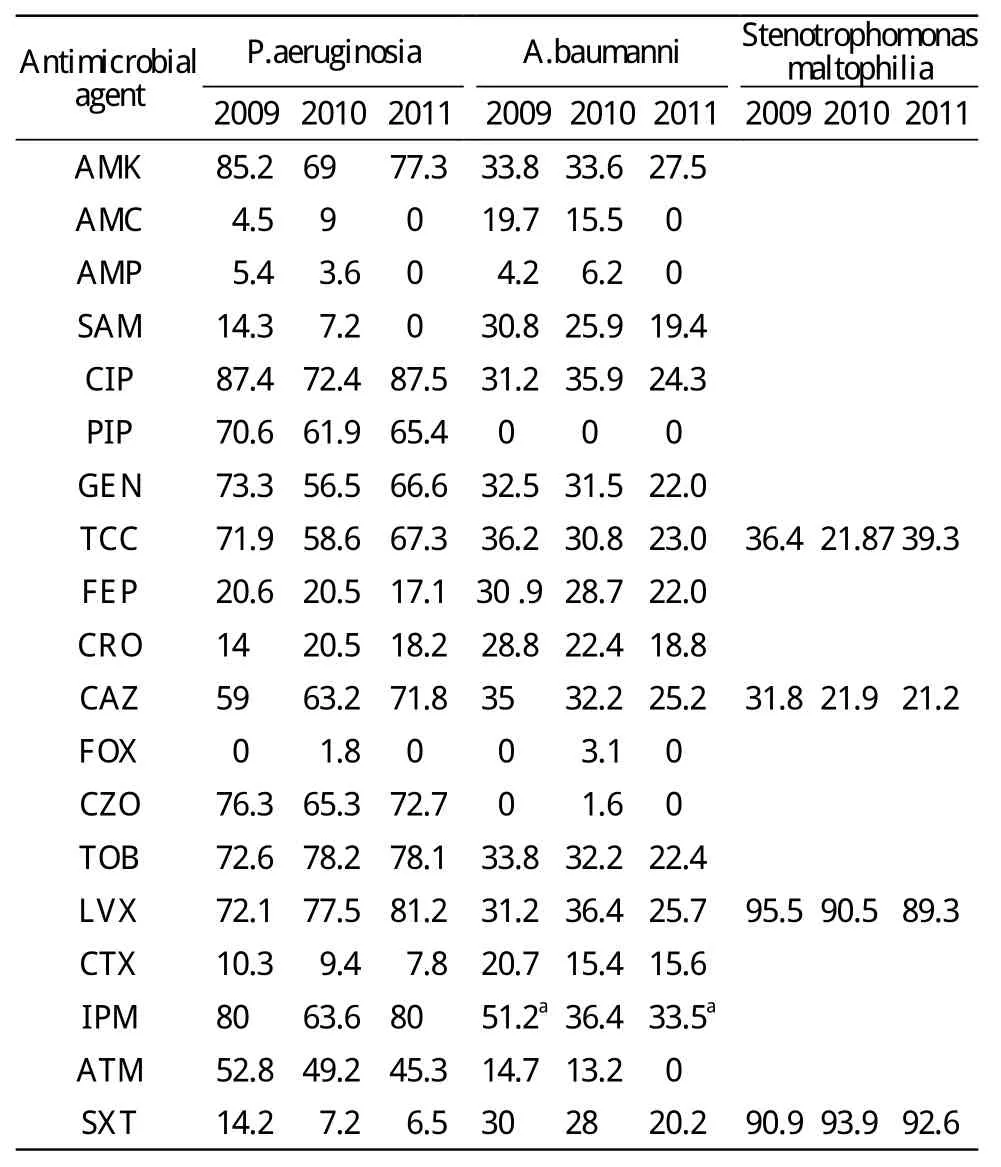
表3 主要非发酵菌对抗菌药物的敏感性Tab.3 Sensitivity of main non-fermenting bacteria to antibiotics(%)
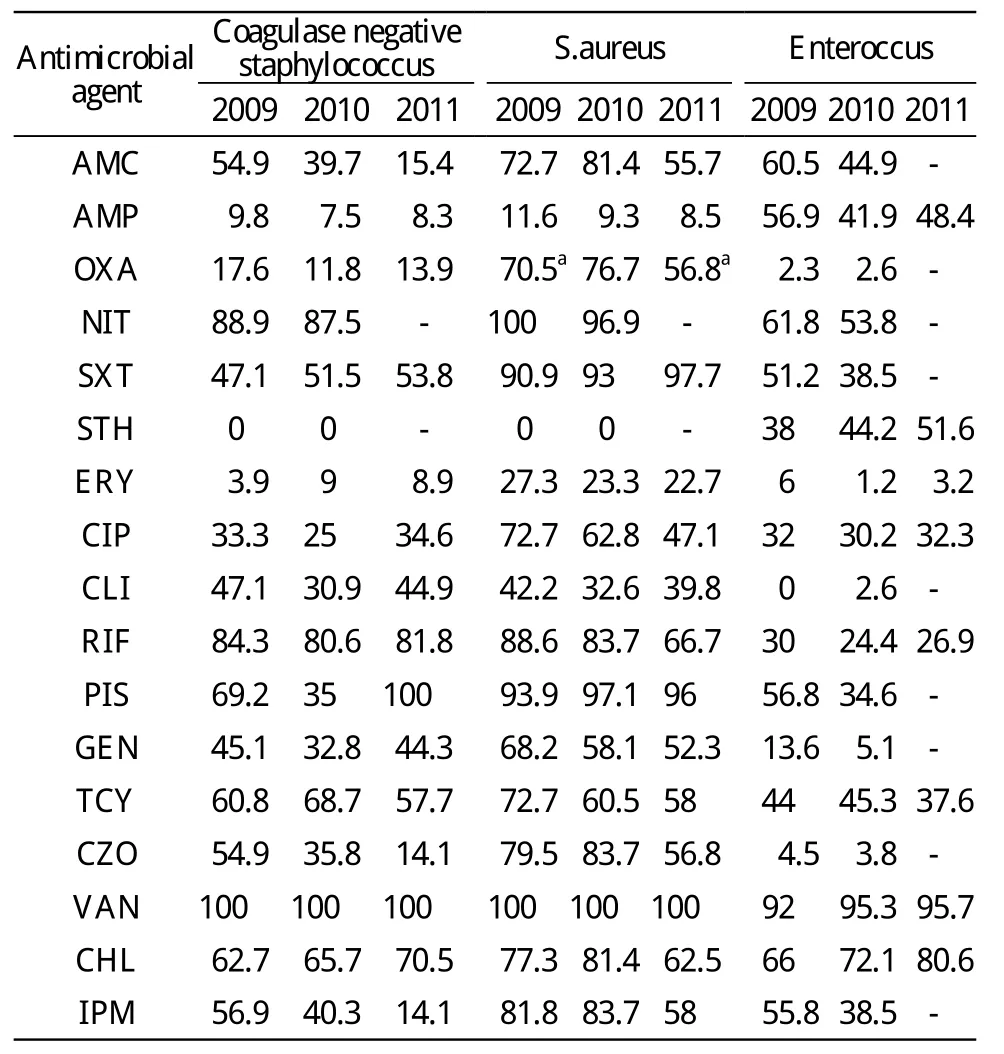
表4 主要革兰阳性菌对抗生素的敏感性Tab.4 Sensitivity of main Gram-positive bacteria to antibiotics(%)
讨 论
病原菌来源于痰液标本的构成比为55.9%,低于谢莉,杨亚敏[1]报道的84.97%,但痰标本仍是我院标本的主要来源。革兰阳性球菌分离率有下降趋势。
大肠埃希杆菌对大多数抗菌药物的敏感性逐年降低,对环丙沙星保持着高耐药率,这是我国细菌耐药中所特有的现象;大肠埃希杆菌除对阿米卡星和亚胺培南敏感性较高外,对头孢西丁也有较高的敏感性[2]。大肠埃希杆菌和肺炎克雷伯杆菌产ESBLs率均呈逐年上升趋势。阴沟杆菌耐药性强,对常用抗生素敏感性的下降程度较大肠埃希杆菌和肺炎克雷伯杆菌更为显著。本次调查显示,阴沟杆菌对庆大霉素、妥布霉素等的敏感率均在66.3%~70.6%之间,这与刘红军等[3]报道的不足20%有较大差异。
铜绿假单胞菌有多重耐药机制,如改变抗菌药物的作用靶酶,主动外排系统的过度表达,外膜通透性的改变[4]。细菌产生抗菌药物灭活酶或抗菌药物修饰酶以及形成生物膜等造成其耐药的复杂性,使其对许多抗菌药物产生耐药[5]。本资料中铜绿假单胞菌对环丙沙星敏感性最高,其次是阿米卡星和亚胺培南,对头孢吡肟的敏感率均<20.6%,这与郝秀红等[6]的报道有较大差异。鲍曼不动杆菌对亚胺培南的敏感性最高,这与秦攀,裴保香[7]的报道有差异,除亚胺培南外,对其他抗菌药的敏感性均<50%。嗜麦芽寡养单胞菌对碳青霉烯类天然耐药,对左氧氟沙星和复方新诺明敏感率较高,因此可作为一线抗菌药。
耐甲氧西林金黄色葡萄球菌分离率仍低于杨伟业等[8]的报道。耐甲氧西林血浆凝固酶阴性葡萄球菌检出率均>82.4%,未检出耐万古霉素的葡萄球菌,这与孟祥红等[9]报道的结果一致。金黄色葡萄球菌对呋喃妥因,复方新诺明,哌拉西林/舒巴坦,万古霉素的敏感性均>90%,可作为首选用药。对万古霉素耐药的肠球菌属检出率低于张丽等[10]的报道。由于青霉素,氨苄西林较易与肠球菌细胞膜上的低分子青霉素结合蛋白结合,因此肠球菌对青霉素、氨苄西林极为敏感[11]。
1 谢莉,杨亚敏. 2009~2010年我院病原菌分布及耐药性分析[J].当代医学,2011,17(22):137-139.
2 张秀珍, 胡云建, 艾小曼, 等. Mohnarin2006--2007年度报告:华北地区细菌耐药监测[J].中国抗生素杂志,2008,33(10):616-621.
3 刘红军,邓文国,刘倩,等.2011年临床病原菌分布及耐药性分析[J].国际检验医学杂志,2012,33(7):806-808.
4 Yang K, Guglielmo BJ. Diagnosis and treatment of extendedspectrum and AmpC beta-lactamase-producing organisms[J]. Ann Pharmacother, 2007, 41(9): 1427-1435.
5 Glupczynski Y, Huang TD, Berhin C, et al. In vitro activity of temocillin against prevalent extended-spectrum beta-lactamases producing Enterobacteriaceae from Belgian intensive care units[J].Eur J Clin Microbiol Infect Dis, 2007, 26(11): 777-783.
6 郝秀红,郭建巍,欧敏,等.近5年铜绿假单胞菌临床分布及耐药现状[J].军医进修学院学报,2012,33(1):50-51,100.
7 秦攀,裴保香.鲍曼不动杆菌的临床分布与药敏分析[J].军医进修学院学报,2011,32(6):604-606.
8 杨伟业,吴秀荣,陈凤琴,等.2008-2011年耐甲氧西林金黄色葡萄球菌耐药性分析[J].中国医药科学,2012,2(5):17-18.
9 孟祥红,董梅,董月明,等. 我院2008-2010年6983 株临床分离细菌耐药性分析[BE/J]. http://www.cnki.net/kcms/detail/11.3275.R.20120910.0949.001.html
10 张丽,杨文航,肖盟,等.2010年度卫生部全国细菌耐药监测网报告:ICU来源细菌耐药性监测[J].中华医院感染学杂志,2012,22(1):34-38.
11 O'Brien TF, Stelling J. Integrated Multilevel Surveillance of the World’s Infecting Microbes and Their Resistance to Antimicrobial Agents[J]. Clin Microbiol Rev, 2011, 24(2):281-295.

