ADC值对宫颈癌的评估价值
邝 菲 ,陈自谦 ,钟 群 ,付丽媛
(1.解放军第174医院医学影像科,福建 厦门 361003;2.南京军区福州总医院医学影像科,福建 福州 350025)
由于形态学影像方法的限制,功能磁共振对诊断及评估肿瘤患者的价值日益突显。近年来由于磁共振技术的发展,更由于扩散加权成像(DWI)时间短、无需注射造影剂等特点,DWI对女性盆腔疾病的诊断价值已逐渐得到认可[1]。目前DWI对宫颈癌的临床运用主要集中于宫颈癌的探测、分级以及鉴别良恶性[2]。在以往对其它肿瘤的研究中显示DWI作为功能影像学方法可以区分肿瘤组织学类型、分化程度及预测预后[3-5],然而,关于宫颈癌的类似研究较少,通常宫颈癌的组织病理学结果首先通过活检获得,然而活检获得的样本有时会出现误差。因此,一种无创获得肿瘤整体组织病理学信息的影像学方法对于临床治疗方案的制定非常有益。目前对于宫颈癌DWI的b值还没有统一的标准,Hoogendam等[6]在用不同b值联合鉴别宫颈的良恶性病变的研究中显示不同的b值不会影响诊断的准确性,那么不同b值的联合是否会影响DWI对宫颈癌的评估价值呢?
本研究旨在是探讨不同b值联合产生的表观扩散系数(ADC)能否反映肿瘤的组织学特性,如组织类型、分化程度及淋巴结状态,探查ADC值是否会随着肿瘤的直径、FIGO(国际妇产科联盟)分级及年龄的不同而表现出差异,根据ADC值能否预测患者术后的复发。
1 材料及方法
1.1 临床资料
2010年3月—2011年12月,112例患者接受磁共振扫描,所有患者均在MRI扫描后获得病理结果(2~20天)。其中65例宫颈癌患者经外科手术证实,47例宫颈癌患者经活检证实。在65例手术患者中,29例确认有淋巴结转移,36例无淋巴结转移。在65例手术患者中,59例进行了术后随访(≥6月),其中18例术后出现复发或转移(均为低分化鳞癌;分级:Ⅰb/Ⅱa=7/11),41例证实无复发及转移。
1.2 MR扫描方法
所有患者均采用3.0T MRI(Tim Trio,Siemens,Erlangen,Germany,32通道体部线圈)行常规MR扫描、DWI扫描及动态增强磁共振(DCE-MRI)扫描。常规盆腔MR扫描参数如下:轴位T1WI采用SE序列(TR/TE,741 ms/11 ms,层厚/间距,4 mm/1 mm);轴位及矢状位T2WI采用TSE序列(轴位:TR/TE,4 732 ms/95 ms;矢状位:3 000 ms/86 ms;层厚/间距,4 mm/1 mm;矩阵,320×320)。
随后,轴位及矢状位弥散采用脂肪抑制单次激发EPI序列(采用并行采集技术,加速因子为2),参数如下:轴位,7000ms/71ms;矢状位,1800ms/76ms;b 值,0,600 s/mm2及 0,1 000 s/mm2;矩阵,128×128;FOV 240×165 mm;层厚/间距,4 mm/1 mm。
之后,为使病灶分级更为准确,采用脂肪抑制三维容积梯度回波序列进行无间隔矢状位DCE-MRI扫描,参数如下:TR/TE,5/1.4 ms;层厚,3 mm;FOV,240×240 mm; 矩阵,256×152。造影剂采用 Gd-DTPA,0.1 mmol/kg,流速为 2.5 mL/s。最后进行轴位、冠状位及矢状位增强延迟图像扫描。
1.3 MR图像数据分析
1.3.1 MR图像分析
由两名放射科医师(分别拥有12年及8年的妇科MR诊断经验)评估常规MRI、DWI及DCE-MRI图像,宫颈病变的病理学信息不被告知。FIGO分级由两名医师最后协商获得一致。
1.3.2 数据分析
所有图像均传至工作站(Syngo Acquisition,Siemens)进行定量分析。由一名放射科医师进行数据的测量及分析。对于肿瘤的测量,感兴趣区(ROIs)放置在b=0 s/mm2EPI图像的肿瘤最大层面,并根据轴位及矢状位T2WI图像来确定肿瘤的边界,然后ROIs再复制到相应的ADC图得出肿瘤的ADC值。ROIs放置时尽量避免局灶性信号异常、出现伪影及坏死的区域。ADC值共测量3次,得出平均值,最后再计算出轴位及矢状位ADC的平均值。每位患者均产生两组ADC图:①b=0,600 s/mm2;②b=0,1 000 s/mm2。
1.4 病理学分析
病理标本由一名拥有20年病理学经验的病理科医师进行分析。MRI诊断结果不被告知。根据病理学结果肿瘤被划分为:①鳞癌与腺癌;②高(G1)、中(G2)、低(G3)分化;③无淋巴结转移(0),有 1 枚、2枚或3枚淋巴结转移。
1.5 统计分析
由SPSS 17.0进行数据分析,P值小于0.05被认为有统计学意义。首先由Shapiro-Wilk检验进行样本正态性分布分析。采用单因素方差分析及SNK法两两比较以下各组之间的ADC值:①不同分化宫颈癌(G1,G2,G3);②宫颈癌的淋巴结状态(0,1,2,3);③不同年龄组的宫颈癌;④不同宫颈癌最长直径(最长直径≤2 cm,2~4 cm,>4 cm)。独立样本 t检验用于比较以下各组的ADC值:①宫颈鳞癌与腺癌;②早期宫颈癌(FIGOⅠb/Ⅱa)与进展期宫颈癌(FIGOⅡb/Ⅲ/Ⅳ期);③宫颈癌术后无复发或转移组与有复发或转移组。
利用ROC曲线分析两组ADC图产生的ADC值区分以下各组的能力:①G3与G1/2;②宫颈鳞癌与腺癌;③宫颈癌术后无复发或转移组与有复发或转移组。并根据最高的Yoden指数(敏感度+特异度-1)选择出合理的ADC阈值。
2 结果
2.1 图像分析
表1显示宫颈癌的图像分析结果(FIGO分期与肿瘤直径)。
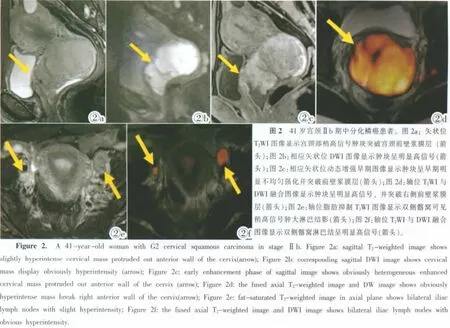
宫颈癌图像见图1,2。
2.2 数据分析结果
各项分组的ADC值数据见表1。
G1与G3肿瘤的两组b值的ADC值之间均有统计学差异(b=0,600s/mm2时 P=0.035, b=0,1000s/mm2时P=0.001),G2与G3肿瘤的ADC值之间均有统计学差异(b=0,600 s/mm2时 P=0.002,b=0,1 000 s/mm2时P=0.004),但各组之间的数值有大量重叠,尤其见于b=0,600 s/mm2时;而G1与G2肿瘤的两组b值的ADC值之间均无明显差异。
两组b值的鳞癌与腺癌的ADC值之间有明显差异(b=0,600 s/mm2时 P=0.000007,b=0,1 000 s/mm2时 P=0.0002)。
肿瘤术后复发或转移组的ADC值明显低于术后无复发或转移组(b=0,600 s/mm2时 P=0.0016,b=0,1 000 s/mm2时 P=0.046)。
当宫颈癌的ADC值根据FIGO、淋巴结状态、肿瘤直径及不同年龄组来划分时,在两组b值上均无明显差异。
图4显示根据两组b值产生的ADC值来区分以下各项分组的ROC曲线:①G3与G1/2肿瘤;②宫颈鳞癌与腺癌;③肿瘤术后复发或转移组与无复发或转移组。表2显示根据最高的Youden指数得出的各项分组中两组b值的相应ADC阈值、曲线下面积(AUC)、灵敏度与特异度,根据表2显示两组b值区分以上3项分组的整体诊断价值相当。
3 讨论
弥散成像依靠水分子的布朗运动可以在不同组织间形成天然的对比度,根据DWI图及其衍生的ADC图可以对图像进行定性及定量分析[2],因此与DWI仅依靠图像的信号强度来评价病灶相比,DWI与ADC值的联合可以更为客观及准确的分析病变。
在以往对其它肿瘤的研究中显示,ADC值与肿瘤的分化程度密切相关,肿瘤级别越高,ADC值越低[3-4]。肿瘤的级别是影响患者预后的重要因素之一,高级别肿瘤的侵袭性更强,更易产生淋巴结转移,患者预后越差[7]。因此在术前或治疗前无创的获得肿瘤级别等组织学信息,可以指导临床制定术前治疗方案(如是否联合化疗等辅助治疗等),这将有助于临床获得满意的治疗效果,提高患者的生存率。在本组研究中G3肿瘤的ADC值要低于G1及G2肿瘤的ADC值,这项结果与Payne[8]及Liu等[9]研究结论相符。Payne等[8]还发现肿瘤的ADC值与肿瘤的分化程度相关,却不与其淋巴结状态相关,然而肿瘤的淋巴结状态却又往往与肿瘤的分化程度相关(肿瘤分化程度越差,侵袭性越强,越易发生转移)。同样,我们的结果亦显示肿瘤的ADC值与肿瘤的级别相关却与肿瘤的淋巴结状态(0,1,2,3)不相关,我们推测由于淋巴结转移与众多因素相关,肿瘤级别只是其中一种因素,因此ADC值可以与淋巴结状态不相关。然而,由于G3肿瘤与G1/2肿瘤的ADC值存在交叠,单纯依靠ADC值来划分级别尚不准确,在两组b值中区分G3与G1/2肿瘤的准确性均不高。
表1 根据宫颈癌不同特征进行分组的ADC值()

表1 根据宫颈癌不同特征进行分组的ADC值()
类型 名称 人数 年龄范围/均数(岁) ADC(b=0,600)(×10-3mm2/s) ADC(b=0,1 000)(×10-3mm2/s)组织学类型级别肿瘤术后复发或转移FIGO淋巴结状态肿瘤直径年龄组宫颈癌 112 31~65/46.3 0.91±0.15 0.81±0.13鳞癌 92 32~65/47.2 0.90±0.13 0.80±0.12腺癌 20 31~51/41.5 1.09±0.21 1.01±0.15 G1 14 31~52/40.3 0.93±0.11 0.90±0.09 G2 69 33~65/48.1 0.92±0.12 0.85±0.11 G3 29 35~63/43.1 0.81±0.10 0.72±0.10有18 35~47/40.7 0.75±0.12 0.70±0.10无41 39~55/44.3 0.94±0.11 0.83±0.10Ⅰb/Ⅱa 28/45 31~56/43.7 0.92±0.14 0.84±0.15Ⅱb/Ⅲ/Ⅳ 12/14/13 35~65/48.6 0.91±0.10 0.81±0.09 0 36 31~65/46.9 0.92±0.13 0.83±0.14 1 14 39~45/42.1 0.91±0.16 0.81±0.18 2 8 41~52/45.6 0.89±0.09 0.81±0.07 3 7 42~56/47.2 0.92±0.21 0.83±0.20≤2 cm 15 31~45/39.8 0.99±0.16 0.88±0.21 2~4 cm 34 33~58/46.7 0.92±0.13 0.85±0.15>4 cm 63 39~65/48.1 0.91±0.12 0.81±0.11 30~39 岁 23 mean 36.2 0.86±0.13 0.76±0.14 40~49 岁 56 mean 44.6 0.93±0.14 0.88±0.15 50~59 岁 22 mean 54.1 0.89±0.10 0.82±0.08 60~69 岁 11 mean 62.6 0.86±0.11 0.75±0.11

表2 根据ROC产生的各项分组的AUC、灵敏度及特异度

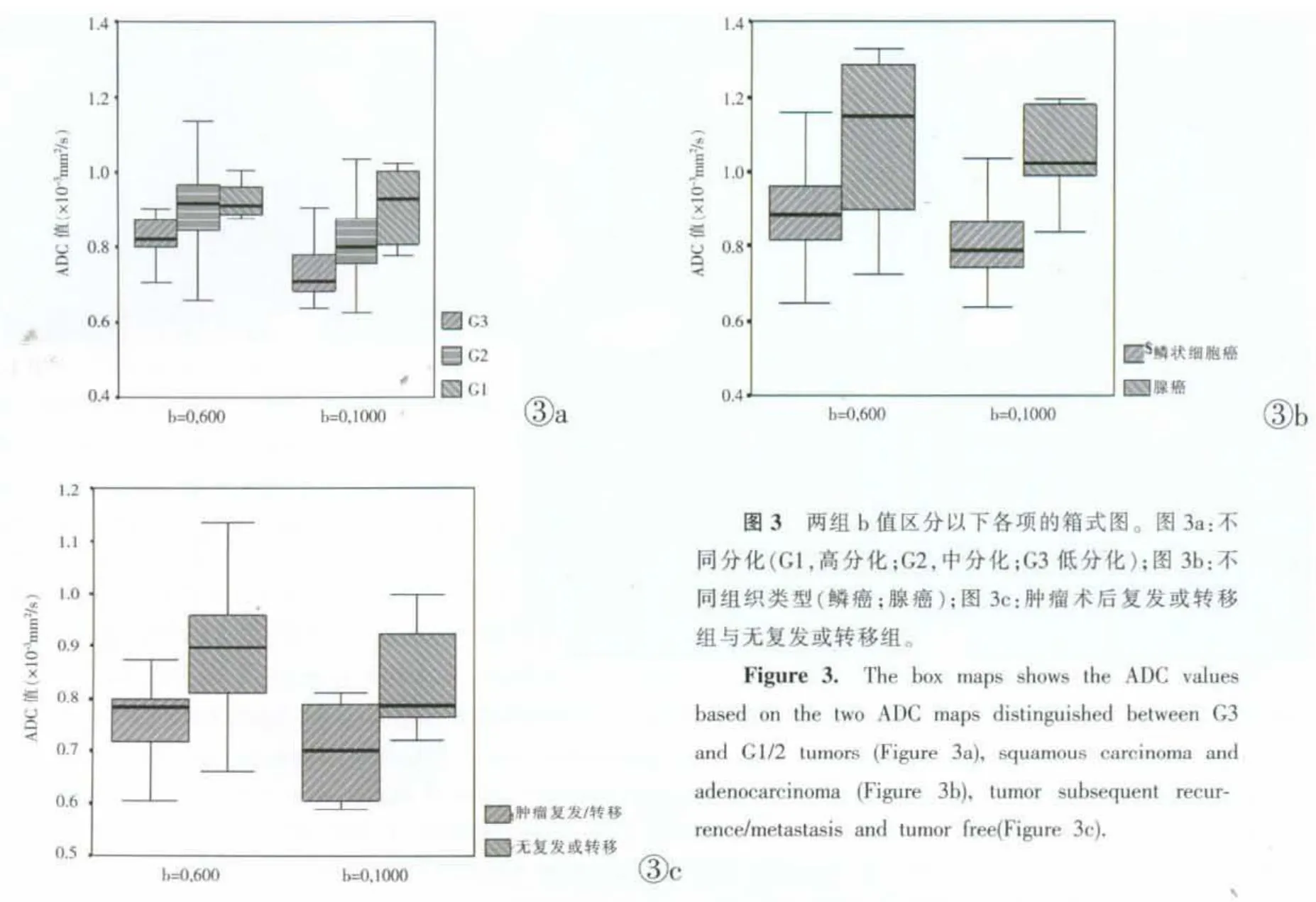

宫颈癌的组织学类型是决定手术方案及评估预后的重要信息。鳞癌放疗的效果较腺癌更好,且宫颈腺癌较鳞癌更易发生转移,预后更差[10]。本组研究显示宫颈鳞癌的ADC值在两组b值中均低于宫颈腺癌,在ROC曲线中,两b值对区分宫颈鳞癌与腺癌的总体价值均较高,但两者ADC值之间尚存在一定交叠。根据ADC值可以在术前提示肿瘤的类型,为我们无创的提供更多关于肿瘤整体的组织学信息,并为临床评估宫颈癌、制定治疗方案提供了一种全新的思路。
本组研究显示肿瘤术后复发或转移组的ADC值要低于术后无复发或转移组的ADC值,两者b值对区分肿瘤术后复发或转移组与术后无复发或转移组的诊断价值均很高。此外,在本组研究中术后复发或转移组的患者均为G3肿瘤,而FIGO分期(Ⅰb/Ⅱa期)大致相仿,因此,我们推测肿瘤术后复发或转移与FIGO分期无明显相关性,而G3肿瘤ADC值越低越易发生术后复发或转移。因而,我们建议拥有更低ADC值的G3肿瘤患者在术前应联合采用放化疗等辅助治疗来预防术后复发或转移。
我们根据FIGO早晚分期、肿瘤的不同直径及不同年龄段来划分肿瘤的ADC值,发现各项分组之间无明显差异,这与McVeigh等[11]的研究结果不一致,McVeigh等报道FIGO分期中T1b/T2a期肿瘤的ADC值明显低于T2b及T3/T4期肿瘤的ADC值。然而,通常而言高分期肿瘤(FIGOⅡb,Ⅲ、Ⅳ)较低分期肿瘤(FIGOⅠb/Ⅱa)的直径更长,在本组研究中,不同肿瘤直径组的(最长径≤2 cm,2~4 cm,>4 cm)的ADC值之间无明显差异,这与本项研究中FIGO高低分期组ADC值之间无明显差异的结论相符。
本研究利用两组b值(b=0,600 s/mm2及b=0,1 000 s/mm2)产生的ADC值对宫颈癌的不同特性进行评估,得出结论:ADC值有助于预测患者预后(术后是否复发或转移),且其诊断价值较高,ADC值可以用来提示宫颈癌患者的组织学级别及类型;不同b值产生的ADC值不会影响对宫颈癌评估的准确性。因此利用ADC值可以无创提供关于肿瘤整体的组织学信息及预测预后,为临床治疗方案的制定提供更多有价值的指导。
[1]Sala E,Rockall A,Rangarajanc D,et al.The role of dynamic contrast-enhanced and diffusion weighted magnetic resonance imaging in the female pelvis[J].Eur J Radiol,2010,76(3):367-385.
[2]Punwani S.Diffusion weighted imaging of female pelvic cancers:Concepts and clinical applications[J].Eur J Radiol,2011,78(1):21-29.
[3]Kim HS,Kim SY.A prospective study on the added value of pulsed arterial spin-labeling and apparent diffusion coefficients in the grading of gliomas[J].Am J Neuroradiol,2007,28(9):1693-1699.
[4]Higano S,Yun X,Kumabe T,et al.Malignant astrocytic tumors:clinical importance of apparent diffusion coefficient in prediction of grade and prognosis[J].Radiology,2006,241(3):839-846.
[5]Zhang J,Tehrani YM,Wang L,et al.Renal masses:characterization with diffusion-weighted MR imaging—a preliminary experience[J].Radiology,2008,247(2):458-464.
[6]Hoogendam JP,Klerkx WM,de Kort GA,et al.The Influence of the b-Value Combination on ApparentDiffusion Coeffecient Based Differentiation Between Malignant and Benign Tissue in Cervical Cancer[J].J Magn Reson Imaging,2010,32(2):376-382.
[7]Bilimoria KY,Bentrem DJ,Rock CE,et al.Outcomes and prognostic factors for squamous-cell carcinoma of the anal canal:analysis of patients from the National Cancer Data Base[J].Dis Colon Rectum,2009,52(4):624-631.
[8]Payne GS,Schmidt M,Morgan VA,et al.Evaluation of magnetic resonance diffusion and spectroscopy measurements as predictive biomarkers in stage 1 cervical cancer[J].Gynecol Oncol,2010,116(2):246-252.
[9]Liu Y,Bai R,Sun H,et al.Diffusion-weighted magnetic resonance imaging of uterine cervical cancer[J].J Comput Assist Tomogr,2009,33(6):858-862.
[10]Heatley MK.Systematic review and meta-analysis in anatomic pathology:the value of nuclear DNA content in predicting progression in low grade CIN,the significance of the histological subtype on prognosis in cervical carcinoma[J].Histol Histopathol,1999,14(1):203-215.
[11]McVeigh PZ,Syed AM,Milosevic M,et al.Diffusion-weighted MRI in cervical cancer[J].Eur Radiol,2008,18(5):1058-1064.

