抑郁症患者短时睡眠与糖代谢异常的关系
张 健 邹 琳 李晓白
抑郁症是以显著而持久的心境低落为主要特征的精神障碍,患者通常具有心境低落、兴趣和愉快感丧失,睡眠紊乱、精力不济或疲劳感等典型症状。2 型糖尿病及其它形式的糖代谢异常是由胰岛素分泌缺陷或胰岛素抵抗而引起、最终以高血糖为特征的代谢紊乱[1]。近年来的研究表明,抑郁症不但与糖尿病发病显著相关[2-3],而且对2型糖尿病患者的治疗转归也会有明显的影响[4],但二者之间的机制仍然不清楚。以往的研究发现睡眠时间的减少或睡眠紊乱与糖代谢紊乱或糖尿病发病明显相关[5-7],并且约80%的抑郁症患者存在着不同程度的睡眠障碍[8],那么有理由假设睡眠障碍是抑郁症患者伴糖尿病高发的危险因素之一。本研究拟探讨抑郁症患者的睡眠时长与糖代谢紊乱之间的关系,为进一步理解二者的关系,以及为未来干预抑郁症患者的糖代谢紊乱提供理论依据。
1 对象与方法
1.1 对象 为2008 年10 月~2012 年9 月中国医科大学附属第一医院心理门诊以及天津市精神卫生中心精神科门诊及住院患者。入组标准:由两名精神科医师依据美国《精神障碍诊断与统计手册(第4 版)》(Diagnostic and Statistical Manual,fourth edition,DSM-IV)诊断标准确诊为重性抑郁;年龄≥18 岁;汉密顿抑郁量表(Hamilton Depression Scale,HAMD)评分>17 分;近一个月未服用任何精神科药物包括苯二氮类药物者;排除精神分裂症、分裂情感性精神病、双相障碍抑郁相;排除既往已经明确诊断为糖尿病患者。符合纳入排除标准共92 例,均签署知情同意书。
1.2 方法
1.2.1 ①糖代谢指标检测 入组患者在药物治疗前接受检测空腹血糖(FBG)、葡萄糖耐量试验(OGTT)120 分钟血糖水平、血清胆固醇水平。评价空腹血糖受损(IFG)及糖耐量受损(IGT)参考世界卫生组织1999 年诊断标准[9]:餐后2h 血糖≥7.77mmol/L,但<11.1mmol/L 时为IGT;FPG≥6.0mmol/L,但<7.0mmo/L 时为IFG。②躯体健康状况,包括2 型糖尿病的常见危险因素评估:如高龄(>45 岁)、体质指数(BMI)≥28kg/m2、腰臀比(WHR)男性≥0.926,女性≥0.83[10]、糖尿病家族史,高血压及心脑血管病史等。③睡眠时长记录:评估患者近2 周的日均睡眠时长、睡眠紊乱形式等。依据睡眠时长将患者分为四组:极短睡眠组(≤4h)、短睡眠组(4~6h)、参照组(6~8h)、长睡眠组(≥8h)[7]。
1.2.2 统计学处理 采用SPSS13.0 软件进行统计分析,计量资料用t/F 检验,计数资料用卡方检验,对不同睡眠时长组的FBG 水平和120 分后糖耐量水平进行协方差分析,不同睡眠时长与IFG或IGT 的发生进行Logistic 回归分析。P <0.05被认为有统计学意义。
2 结 果
2.1 糖代谢异常及睡眠时长分布状况 92 例患者样本中,男性41 人(44.57%),女性51 人(55.43%);年龄18~62 岁,平均年龄(39.15 ±12.75)岁;HAMD 评分18~27 分,平均(22.0 ±4.7)分;BMI 平均值为(21.08 ±2.68)kg/m2。
对全部样本,IFG 和IGT 的比例分别为35.9%(33 例)、37%(34 例)。睡眠时长分布:极短睡眠组30.4%(28 例),短睡眠组25%(23 例),参考组25%(23 例),极长睡眠组19.6%(18 例)。不同睡眠时长组间在IFG,IGT 比率方面比较差异均有统计学意义(P 均<0.05),事后两两比较,极短睡眠组(IFG,IGT 比率分别为53.6%和50%)、短睡眠组(47.8%,52.2%)、长睡眠组(27.8%,33.3%)均高于参照组(8.7%,8.7%)(P 均<0.05)。各组在性别、年龄、BMI、WHR 及糖尿病家族史、心脑血管疾病家族史方面比较差异均无统计学意义(P 均>0.05)。
2.2 不同睡眠时长组的血糖水平比较 协方差分析显示,不同睡眠时长组的FBG 水平差异有统计学意义(P <0.05),多重比较显示,极短睡眠组、较短睡眠组与参照组的FBG 水平差异均有统计学意义(P <0.05);OGTT120 分钟后血糖水平差异无统计学意义(P >0.05)。见表1。
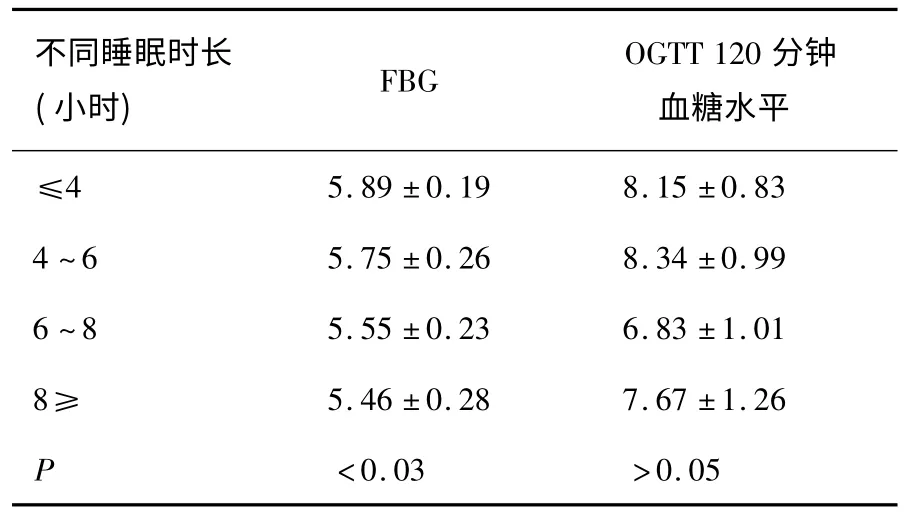
表1 不同睡眠时长组FBG 及OGTT120 分钟后血糖水平比较(mmol/L)
2.3 不同睡眠时长与IFG/IGT 水平的相关分析 变量间的相关性拟合Logistic 回归分析显示,极短睡眠组与较短睡眠组OR 值均>1,经Model 2,3 模式控制不同的混杂因素后,这种关系依然存在(P <0.05)。见表2。
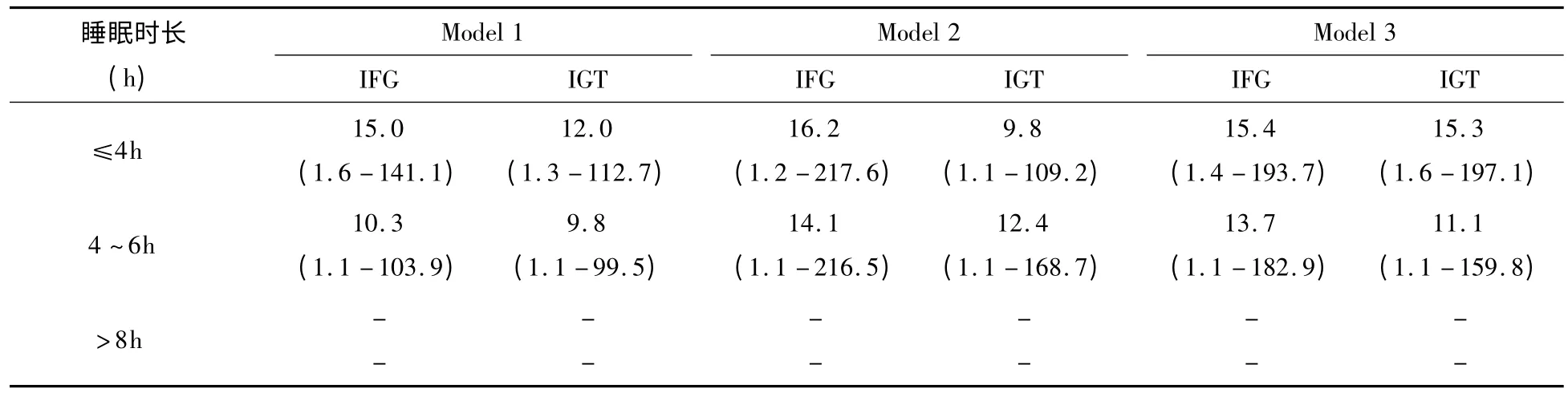
表2 不同睡眠时长与IFG/IGT 水平相关性分析
3 讨 论
结果中极短睡眠组与短睡眠组IFG 或IGT 分布比率高于参照组(P <0.05),这一结果远远高于其它相关研究结果[6-8],这可能与本研究所选受试人群受睡眠紊乱影响较正常人群更为严重有关。长时睡眠组发生糖代谢异常也高于参照组(P <0.05),相关研究报告长时睡眠同样对糖代谢存在负面影响[5],这可能与长时睡眠能量代谢减少而使基础血糖水平升高有关,另外抑郁症患者虽主观感受睡眠增多,但其深睡眠减少且睡眠质量明显下降[11],也可能对患者内分泌代谢造成负面影响。
本研究结果显示,抑郁症患者中的短时睡眠组FBG 水平高于长时睡眠组(P <0.05),与国外的相关研究结果一致[6-8]。但抑郁症不同睡眠时长组间OGTT 120 分钟血糖水平差异无统计学意义(P >0.05),也与国外相关研究一致[12-13]。一是可能与OGTT120 分钟后血糖水平未能及时反应出代谢变化有关[12];二是口服葡萄糖耐量试验不如静脉注射葡萄糖耐量试验精确,也可能是导致结果差异的原因之一。
本研究结果还显示,与参照组比较,抑郁症患者的短时睡眠越明显,其发生糖代谢紊乱(IFG 或IGT)的风险越高(OR >1,P <0.05),提示短时睡眠与抑郁症患者的糖代谢紊乱明显关联。可能是相对于正常人群,抑郁症患者的睡眠时间缩短明显或睡眠紊乱较严重,甚至有研究指出抑郁症的睡眠紊乱严重程度不亚于实验室条件下的睡眠剥夺实验[14],因而短时睡眠对于人体正常糖代谢的破坏得以更为明显地体现出来。早期的研究结果表明,睡眠剥夺所导致糖代谢异常的原因可能是多方面的。通过观察睡眠剥夺后受试个体的PET成像,发现日间受试个体处于困倦状态下其脑部活动及糖代谢均下降[15];受试个体正常交感-迷走平衡的紊乱,可引起其胰岛功能急性下降[16],从而导致其日间血糖水平升高。也可能与本研究样本量相对较少或选择性偏倚有关。
综上所述,睡眠时间的缩短对抑郁症患者的血糖水平有着较显著的影响,且与抑郁症患者糖代谢紊乱的发生有着较明显的关联,因而短时睡眠可能是抑郁症患者糖尿病高发的危险因素之一。但由于本研究样本量较小,其结果仍有待于更大样本的相关研究进一步验证。同时由于研究条件所限,未能引入如糖化血红蛋白、胰岛素释放试验等相关检查以进一步探究代谢紊乱的形式和机理。
1 陆再英,钟南山.内科学[M].第7 版.北京:人民卫生出版社,2007:644~665.
2 夏青春,王高华,陈海支,等.首发抑郁症患者糖代谢的研究[J].浙江大学学报(医学版),2011,40(2):213~216.
3 Golden S H,Lazo M,Carnethon M,et al.Examining a Bidirectional Association Between Depressive Symptoms and Diabetes.JAMA,2008,299(23):2751~2759.
4 Egede L E.Diabetes,major depression,and functional disability among U.S adults.Diabetes Care,2004,27:421~428.
5 Gangwisch JE,Heymsfield SB,Boden-Albala B,et al.Sleep duration as a risk factor for diabetes incidence in a large U.S.sample[J].Sleep,2007,30(12):1667~1673.
6 Juuti AK,Hiltunen L,Rajala U,et al.Association of abnormal glucose tolerance with self-reported sleep apnea among a 57-year-old urban population in Northern Finland[J].Diabetes Res Clin Pract,2008,80(3):477~482.
7 Najafian J,Toghianifar N,Mohammadifard N,et al.Association between sleep duration and metabolic syndrome in a population-based study:Isfahan Healthy Heart Program[J].J Res Med Sci,2011,16:801~806.
8 Thorpy M J.International Classification of Sleep Disorders-Diagnostic and Coding Manual[M].Rochester,Minn:American Sleep Disorders Association,1990:176~177.
9 Alberti K G,Zimmet P Z.Definition,diagnosis and classification of diabetes mellitus and its complications.Part 1:diagnosis and classification of diabetes mellitus provisional report of a WHO consultation[J].Diabet Med,1998,15(7):539~553.
10 Schmidt MI,Duncan BB,anani LH,et al.Association of waisthip ratio with diabetes mellitus.Strength and possible modifiers[J].Diabetes Care,1992,15(7):912~914.
11 沈渔邨.精神病学[M].第5 版.北京:人民卫生出版社,2009:554~555.
12 Chaput JP,Després JP,Bouchard C,et al.Association of sleep duration with type 2 diabetes and impaired glucose tolerance[J].Diabetologia,2007,50(11):2298~2304.
13 Mander B A,Colecchia E,Spiegel K,et al.Short sleep:a risk factor for insulin resistance and obesity[J].Sleep,2001,24:74~75.
14 Spiegel K,Leproult R,Van Cauter E.Impact of sleep debt on metabolic and endocrine function[J].Lancet,1999,354(9188):1435~1439.
15 Thomas M,Sing H,Belenky G,et al.Neural basis of alertness and cognitive performance impairments during sleepiness.I.Effects of 24h of sleep deprivation on waking human regional brain activmty[J].J Sleep Res,2000,9(4):335~352.
16 Spiegel K,Leproult R,L'hermite-Balériaux M,et al.Leptin levels are dependent on sleep duration:Relationships with sympathovagal balance,carbohydrate regulation,cortisol,and thyrotropin[J].J Clin Endocrinol Metab,2004,89(11):5762~5771.

