高危型人乳头瘤病毒阳性与宫颈病变关系的研究
王西兵
(枣庄市妇幼保健院,山东 枣庄 277102)
高危型人乳头瘤病毒阳性与宫颈病变关系的研究
王西兵
(枣庄市妇幼保健院,山东 枣庄 277102)
目的基于近年来女性宫颈病变发生率持续上升,严重威胁了女性身心健康,临床开始研究宫颈病变的诱发因素及处理方式。分析高危型人乳头瘤病毒阳性与宫颈病变之间的关系,为临床治疗工作提供可靠的意见,积累更多的临床治疗经验。方法本次研究选择对象为2010年6月至2013年6月,我院收录的女性患者资料,经过临床综合诊断为宫颈病变者,对高危型人乳头瘤病毒阳性者实施必要的检查,判断其宫颈病变的具体情况。除了病理学检查之外,还对宫颈癌患者实施全面检查,掌握其临床病变的主要状态,以高危型人乳头瘤病毒检测结果为依据提出切实可行的治疗方案。结果①此次供涉及到病例人数6096例,高危型人乳头瘤病毒阳性者共有1351例,经过统计学处理可知高危型人乳头瘤病毒阳性率22.3%;从年龄上看,阳性率按从高到低的排列为25~29,55~59,40~45岁,阳性率依次是29.9%,26.0%,15.3%;综合对比几个年龄组的阳性率,结果具有显著性差异(P<0.01)。②根据统计结果,此次高危型人乳头瘤病毒阳性病例中,选择阴道镜活检的共有1187例,最终结果显示54例正常宫颈组织者,833例子宫颈炎者,297例宫颈上皮内瘤变。同样采取阴道镜进一步检查,按照中华医学会规定的诊断标准,合格率94.7%;依照病理学理论诊断高危型人乳头瘤病毒阳性与其他检测结果相比,合格率78.9%;③根据各组数据对比显示,此次子宫颈上皮内流变与的子HPV-DNA指标偏高,与子宫颈炎者相比具有明显的差异性(P<0.05);这也说明了不同组别之间检测率存在较大的差异,需要临床综合判断以掌握最佳诊治方案。结论本次检测发现,高危型人乳头瘤病毒阳性已经成为宫颈病的主要发生条件,并且对加快病变有很明显的促进作用。尤其是30岁以上的女性,其受到高危型人乳头瘤病毒阳性的影响更大,临床必需根据患者实况提出可靠的处理依据。
人乳头瘤病毒;宫颈癌;阴道镜
健康是影响人类长期生存的重要因素,缺乏健康意味着人们失去了原有的劳动力,无法从事社会实践活动。最近十年,世界各国都在加快健康疾病的研究与讨论工作,以求对各种疾病提出切实可行的处理方案,保证人类身体健康水平达到预期状态。为了转变原有疾病治疗方案,临床医学开始注重于女性健康疾病的研究与处理,这是由于女性疾病多发性特点决定的,已经成为危害女性健康的主要原因。根据世界卫生组织提供的数据,全球每年宫颈癌的发生人数超过40万人,总共死亡人数超过26万,这类疾病已经成为危害女性健康的重要病种[1]。经过长时间医学科研发现,高危型人乳头瘤病毒(HPV)是造成宫颈癌病变的诱发因素之一,通过观察这一病毒情况可以掌握宫颈上皮内瘤病变(CIN)的具体情况。专家指出,HPV感染具有较强的传播学,其可以改变宫颈癌的发生机制,对患者造成诸多不利的健康影响,高危型人乳头瘤病毒也成为所有宫颈病变的主要诱发因素[2]。目前宫颈癌的筛查方法很多,但HPV DNA检测宫颈CINⅡ、CINⅢ或宫颈癌变的敏感性较高,且不随年龄的改变而改变[3,4]。对HPV DNA检测阳性患者予阴道镜下多点活检有利于CIN病变及宫颈癌的早期诊断。
1 资料与方法
1.1 研究对象
以2009年1月至2012年12月山东省枣庄市妇女宫颈癌普查项目中行HC-2 HPV检测者共6096例为研究对象,年龄20~70岁,平均(40.79±3.57)岁,均有性生活史,筛查时为非妊娠状态,无宫颈手术史、子宫切除史和盆腔放疗病史。采用HC-2检测HR-HPV,对部分HPV阳性者行阴道镜下活检,进行病理学检查。
1.2 研究方法及结果判定
应用美国Digene公司的HC-2技术检测患者宫颈分泌物中13种型别HR-HPV(16、18、31、33、35、39、45、51、52、56、58、59、68)的感染情况。HC-2 HPV检测前48 h内无阴道冲洗,无阴道内避孕药膏应用,无性生活,月经期不可检测。
1.3 检测步骤
首先用棉球将宫颈口的分泌物擦拭干净,用配套的宫颈采样器于宫颈口处沿同一方向旋转3~5圈,然后立即放入保存液中,封盖后4 ℃冰箱保存,2周内检测。检测的具体步骤有细胞裂解、杂交、捕获、信号放大及检测。荧光读数与阴性测定值比值(RLU/CO)>1.0,相当于HPV负荷量>1.0 pg/mL即诊断为HR-HPV阳性。
1.4 阴道镜检查及活检组织病理学检查
宫颈HC-2 HR-HPV筛查阳性者做阴道镜检查。应用电子阴道镜量化评分系统(RCI)进行阴道镜拟诊,并在镜下可疑异常区域多点取材,如无异常则在移行带12点、6点处活检,对阴道镜检查不满意者应行宫颈管搔刮术(ECC),取下标本进行组织病理学检查。宫颈病变的诊断以阴道镜下活检组织病理学检查结果为金标准,见到挖空细胞诊断为HPV感染。参照Richard[5]宫颈上皮内瘤变分级标准,经有经验的病理科医师至少两位阅片后确诊。组织病理学结果可反映HRHPV阳性者现行宫颈的状态。
1.5 统计学分析
采用spss17.0软件进行数据化处理和统计学分析。计量资料用“±s”表示,比较采用方差分析、t检验;计数资料比较采用χ2检验。以P<0.05为判断差异显著性的标准。
2 结 果
2.1 HR-HPV感染年龄分布情况
见表1、图1。
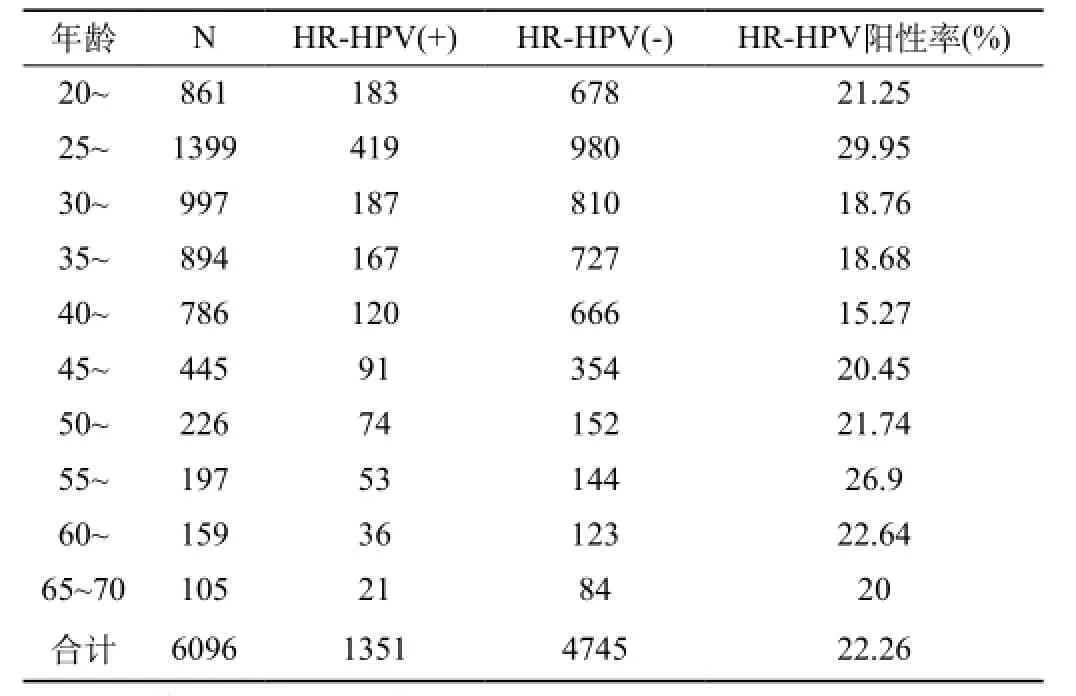
表1 不同年龄HR-HPV感染情况(例)
2.2 阴道镜检查及活检组织病理学检查
阴道镜检查拟诊与阴道镜下活检病理学诊断的比较,见表2;HPV阳性者中不同级别子宫颈病变HPV DNA含量比较,见图2;HR HPV感染者中CINⅡ~Ⅲ患病率在不同年龄组的分布情况,见表3。
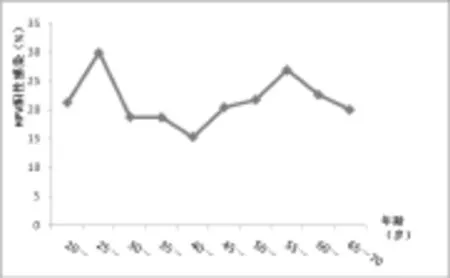
图1 HR-HPV感染率在各年龄组的分布

表2 1187例阴道镜检查与病理结果比较

图2 阴道镜检查结果的分布

表3 HR HPV感染者中CINⅡ~Ⅲ患病率在不同年龄组的分布情况
3 讨 论
对于高危型人乳头瘤病毒阳性与宫颈病变关的研究,早期已经有国内外专家进行了深入性的探讨,但由于均处于学术理论的研究,并没有在临床诊治中验证相关的结果,因而成为了宫颈病变治疗的难点。新时期国内外医学研究水平得到提高,对于宫颈病变诱发因素的研究取得显著成果,诸多医学专家开始关注高危型人乳头瘤病毒对宫颈病变的影响。经临床研究与理论实践发现,高危型人乳头瘤病毒对宫颈癌具有促进作用,可加快宫颈病变的周期,对女性患者健康造成了严重的威胁[6,7]。根据病理学原理,宫颈转化区未成熟鳞状化生上皮成分存在着不同的异常症状,尤其是在女性宫颈内转变为成熟鳞状化的概率更高,经少数女性不会有成熟鳞状化生上皮。经诊断,这是由于缺少角质细胞的有效保护,造成细胞组织的增生功能减弱,进而发生了高危型人乳头瘤病毒的感染。临床实验诊断得出,高危型HPV感染已经成为宫颈病变形成的前提条件,并且会随着患者宫颈组织症状变化产生不同的异常作用,进而干扰到了整个宫颈病变的阳性检测率。具体结果:①此次供涉及到病例人数6096例,高危型人乳头瘤病毒阳性者共有1351例,经过统计学处理可知高危型人乳头瘤病毒阳性率22.3%;从年龄上看,阳性率按从高到低的排列为25~29、55~59、40~45岁,阳性率依次是29.9%、26.0%、15.3%;综合对比几个年龄组的阳性率,结果具有显著性差异(P<0.01)。②根据统计结果,此次高危型人乳头瘤病毒阳性病例中,选择阴道镜活检的共有1187例,最终结果显示54例正常宫颈组织者,833例子宫颈炎者,297例宫颈上皮内瘤变。同样采取阴道镜进一步检查,按照中华医学会规定的诊断标准,合格率94.7%;依照病理学理论诊断高危型人乳头瘤病毒阳性与其他检测结果相比,合格率78.9%;③根据各组数据对比显示,此次子宫颈上皮内流变与的子HPV-DNA指标偏高,与子宫颈炎者相比具有明显的差异性(P<0.05);这也说明了不同组别之间检测率存在较大的差异,需要临床综合判断以掌握最佳诊治方案[8]。随着临床医疗技术的不断发展,对于宫颈病变诊断需提出切实可行的诊断方案,才能掌握高危型人乳头瘤病毒阳性与宫颈病变的内在关系,为患者治疗工作提供可靠的依据。新诊断技术应用也加快了医院治疗方案的优化改进,为更多患者提供了有效的医疗服务。
[1] Parkin DM,Bray F.Chapter 2: the burden of HPV-related cancers[J].Vaccine,2006,24(Suppl 3):S3/11-25.
[2] Munoz N,Castellsague X,deGonzalez AB,Gissmann L,HPV in the etiology of human cancer[J].Vaccine,2006,24(3):S3/1–10.
[3] Cuzick J,Clavel C,Petry KU,et al.Overview of the European and North American studies on HPV testing in primary cervical cancer screening[J].Int J Cancer,2006,119(5):1095-1101.
[4] Zhao FH,Lin MJ,Chen F,et al.Jerome L Belinson.Performance of high-risk human papillomavirus DNA testing as a primary screen for cervical cancer: a pooled analysis of individual patient data from 17 population-based studies from China[J].Lancet Oncol,2010,11(12):1160-1171.
[5] Richard RM.Amodified terminology for cervical interaepithlial neoplasis[J].Obstet Gynecol,1990,75(1):131-133.
[6] Khan S,Jaffer NN,Khan MN,et al.Human papilloma virus subtype16 is common in Pakistani women with cervical carcinoma[J].Int J Infect Dis,2007,11(4):313-317.
[7] CoglianoV,Baan R,Straif K,et al.Carcinogenicity of humanpa pilloma viruses[J].Lancet Oncol,2005,6(4):204.
[8] Lazcano-Ponce E,Herrero R,Munoz Z,et a1.Epidemiology of HPV infection among maxican womell with normal cervical cytology[J].Int J Cancer,200l,91(3):412.
The Research of High-risk Human Papillomavirus and Cervical Lesions Positive Relationship
WANG Xi-bing
(Zaozhuang MCH Hospital, Zaozhuang 277102, China)
ObjectiveIn recent years female cervical lesions continued to rise on, a serious threat to the women's physical and mental health, clinical began inducing factors of cervical lesions and treatment. Analysis of the relationship between positive for high-risk human papillomavirus and cervical lesions, and provide reliable suggestions for clinical treatment, the accumulation of clinical experience in the treatment of more.MethodsThe study selection for the 2010 June -2013 year in June, our hospital included female patient data, through the clinical comprehensive diagnosis of cervical lesions, the implementation of the necessary checks on high-risk human papillomavirus positive, to determine the specific situation of the cervical lesions. In addition to pathological examination, but also the implementation of a comprehensive examination of cervical cancer patients, mainly state the clinical disease, to detect the highrisk human papillomavirus types as the basis of practical treatment options.Results①the case for relates to the number of 6096 cases, high-risk human papillomavirus positive were 1351 cases, the positive rate of the statistical results of high-risk human papillomavirus 22.3%; look from the age, the positive rate from high to low according to the arrangement of 25-29 years, 55-59 years, 40-45 years old, the positive rate were 29.9%, 26%, 15.3%; the positive rate of comprehensive comparison of several age groups, the results have significant difference(P<0.01). ②according to the statistical results, the highrisk human papillomavirus positive cases, choose the colposcopic biopsy of 1187 cases, the final results showed 54 cases of normal cervical organizers, 833 cases of chronic cervicitis, 297 cases of cervical intraepithelial neoplasia. Take the same colposcopy examination, according to the diagnostic criteria of Chinese Medical Association Rules, the passing rate of 94.7%; in accordance with the pathology compared with other detection results theory diagnosis of high-risk human papillomavirus positive, the passing rate of 78.9%; ③according to the data of each group comparison, HPV-DNA index is high in the cervical intraepithelial rheology and, compared with and cervicitis has obvious difference(P<0.05); it also shows that the detection rate of different groups are different, need comprehensive clinical judgment to grasp the best treatment scheme.ConclusionThe detection, high-risk human papillomavirus positive has become the main conditions of cervical disease, and have obvious promoting effect on accelerating the lesions. Especially in women over the age of 30, they are influenced by the high-risk human papillomavirus positive and greater clinical need, according to the patient live put forward a reliable basis for.
Human papillomavirus; Cervical carcinoma; Colposcope
R711.74
B
1671-8194(2014)11-0014-03

