剖宫产术后硬膜外和静脉自控镇痛效果的系统评价
陈 琳 郑艳萍 熊 平
(南昌市第三医院麻醉科,江西 南昌 330009)
剖宫产术后硬膜外和静脉自控镇痛效果的系统评价
陈 琳 郑艳萍 熊 平
(南昌市第三医院麻醉科,江西 南昌 330009)
目的系统评价剖宫产术后经硬膜外与经静脉自控镇痛的效果、不良反应。方法计算机检索Cochrane Library、Embase、PubMed、CNKI、CBM、VIP和万方数据库,收集从建库至2013年9月间关于剖宫产手术后经硬膜外与经静脉自控镇痛效果的随机对照试验(RCT),按Cochrane系统评价方法,对纳入文献进行资料提取和质量评价,而后采用RevMan5.2软件进行Meta分析。结果共纳入9个RCT,包括516例患者。Meta分析结果显示:在术后4、8、12、24及48几个时点镇痛差异无统计学意义,而在术后12、24时点镇静差异有统计学意义;在镇痛效果相同的情况下,两组血浆泌乳素浓度、初乳时间差异均无统计学意义。术后两组不良反应发生率仅头晕、尿潴留有统计学意义。结论剖宫产术后经硬膜外和经静脉自控镇痛均能得到满意的临床治疗效果。
剖宫产;硬膜外镇痛;静脉镇痛;随机对照试验;系统评价
剖宫产术后早期由于伤口疼痛,产妇应激反应增强,交感神经兴奋,情绪紧张、焦虑等原因可影响产妇的休息和进食,进而影响产妇的康复和泌乳[1]。有效的术后镇痛可显著改善上述情况。尽管国内外许多学者对经静脉和经硬膜外两种自控镇痛方式进行了大量的临床试验,但结论不一,多数学者认为经硬膜外镇痛有利于促进产妇术后机体功能的恢复,诸如可使产妇术后早下床、早进食、早排气,增加泌乳素的分泌,促进早泌乳,提高母乳喂养的成功率,但也有很多研究持不同意见。为了给临床应用提供循证医学证据,本研究收集国内外相关文献,系统评价经硬膜外与经静脉自控镇痛对剖宫产手术后产妇机体功能恢复的影响。
1 资料与方法
1.1 纳入与排除标准
①研究类型:临床随机对照试验,无论是否采用盲法。②研究对象:纳入标准:拟行剖宫产手术的ASAⅠ~Ⅱ级患者,不论年龄、初产或经产妇、急诊或择期手术。排除标准:术前有严重合并症如心、肺、肝、肾等重要脏器功能障碍的患者;无法正常行走、凝血功能障碍、有硬膜外穿刺禁忌证的患者;对阿片类药物或具有阿片类作用的药物过敏的患者;滥用或经常服用止痛药物的患者;不能理解VAS评分或者不会使用PCA的患者。③干预措施:试验组:剖宫产术后行硬膜外自控镇痛(PCEA);对照组:剖宫产术后行静脉自控镇痛(PCIA)。④观察指标:主要结局指标:VAS镇痛评分:(疼痛视觉模拟评分(VAS):画一条横线100 mm,一端代表无痛0,另一端代表最剧烈的疼痛,让患者自己在线横上标记最能代表疼痛程度之处,此点到0的距离即为VAS评分)、镇静评分;次要结局指标:a.首次排气时间;b.术后恶心呕吐;c.呼吸抑制;d.尿潴留;e.皮肤瘙痒;f.头晕;g.总体满意度;h.初乳时间;i.血清泌乳素水平。
1.2 检索策略
计算机检索Cochrane Library、Embase、PubMed、CBM、CNKI、VIP和万方数据库,检索起止时间均为从建库至2013年9月,并追踪纳入文献的参考文献。英文检索词为:cesarean section、epidural ananlgesia、randomized controlled trial;中文检索词为:剖宫产、硬膜外镇痛、随机对照试验。
1.3 文献筛选和资料提取
由2名评价员独立进行,首先通过阅读标题和摘要对文献进行纳入和排除,难以判断的通过获取全文进一步筛查,必要时通过Email或电话与作者联系,以助于确定相关信息。继而进行交叉核对,如遇分歧,则通过讨论解决或由第3名评价员裁定解决。提取资料主要包括:①一般资料:标题、发表日期、作者姓名;②反应研究质量的指标:试验设计、基线可比性、数据完整性、研究和随访时间;③试验的基本情况:两组患者的样本量、干预措施;④临床结局指标:首次排气时间、术后恶心呕吐、呼吸抑制、头晕、皮肤瘙痒、低血压、镇痛评分、镇静评分、尿潴留、初乳时间、血浆泌乳素浓度、总体满意度。
1.4 文献质量评价
按照 Cochrane Handbook 5.1.0系统评价的质量评价标准进行质量评价[2]。主要评价标准为:①随机方法是否正确;②是否采用分配隐藏;③是否采用盲法;④是否存在不完整数据所致偏倚;⑤是否存在选择性报道所致偏倚;⑥是否存在其他类型的偏倚。完全满足以上6项指标则说明该研究的质量较高,存在偏倚的可能性小,否则有产生相应偏倚的可能性。
1.5 统计分析方法
使用 RevMan 5.2软件进行统计分析,计数资料采用比值比(OR)及95%CI表示,计量资料采用加权均数差(MD)及95%CI表示,P<0.05为差异有统计学意义。首先通过卡方检验确定研究间是否存在异质性,检验水准为P=0.1。当各研究结果间不存在统计学异质性时,采用固定效应模型进行Meta分析;反之,采用随机效应模型进行Meta分析,必要时采用亚组分析和敏感性分析减少异质性的影响。
2 结 果
2.1 文献检索结果:根据以上检索策略初检出文献320篇,通过阅读文题和摘要排除研究目的不符的文献79篇、重复文献186篇,初筛出31篇符合本研究目的且提及“随机”的研究,进一步阅读全文,最终纳入9篇文献[3-11],其中7篇[3-9]以中文发表,2篇[10,11]以英文发表。
2.2 纳入研究的基本情况:见表1。
2.3 纳入研究的方法学质量评价:见表2。
2.4 Meta分析结果
2.4.1 血浆泌乳素水平:有3个研究[4-5,9]比较了围术期血浆泌乳素浓度的变化,其中冯雪容等[4]的研究由于所提供的数据不够具体,故只对余下2个研究[5,9]进行Meta分析。①术前血浆泌乳素浓度:各研究结果间无统计学异质性(P=0.33,I2=0%),故采用固定效应模型进行合并分析。结果显示两种镇痛方法术前血浆泌乳素浓度比较,差异无统计学意义[WMD=-2.87,95%CI(-9.08,3.34),P=0.37];②术后24 h血浆泌乳素浓度:各研究结果间无统计学异质性(P=0.88, I2=0%),故采用固定效应模型进行合并分析。结果显示两种镇痛方法术后24 h血浆泌乳素浓度比较,差异无统计学意义[WMD=2.53, 95%CI(-19.37,24.43),P=0.82];③术后48 h血浆泌乳素浓度:各研究结果间无统计学异质性(P=0.91,I2=0%),故采用固定效应模型进行合并分析。结果显示两种镇痛方法术后48 h血浆泌乳素浓度比较,差异无统计学意义[WMD=-0.70,95%CI(-13.01,11.62), P=0.91](图1)。
2.4.2 初乳时间:有4个研究[3,5,8,9]比较了术后初乳时间,各研究结果间无统计学异质性(P=0.83,I2=0%),故采用固定效应模型进行合并分析。结果显示两种镇痛方法术后初乳时间比较,差异无统计学意义[WMD=0.38,95%CI(-0.98,1.74),P=0.58](图1)。
2.4.3 首次排气时间:有6个研究[3-9]比较了术后首次排气时间,其中2个研究[4,6]由于所提供的数据不够具体,故只对余下的4个研究进行Meta分析。各研究结果间无统计学异质性(P=0.29,I2=20%),故采用固定效应模型进行合并分析。结果显示两种镇痛方法术后首次排气时间比较,差异无统计学意义[WMD=-1.78,95%CI(-3.66,0.10), P=0.06](图1)。
2.4.4 镇痛效果:有9个研究[3-11]比较了术后疼痛评分,均采用VAS评分,其中4个研究[6,9-11]由于所提供的数据不够具体,故只对余下5个研究[3-5,7-8]进行Meta分析。①VAS 4 h:有3个研究[3-4,7]比较了术后4 h的VAS评分,各研究结果间有统计学异质性(P<0.00001,I2=99%),故采用随机效应模型进行合并分析。结果显示两种镇痛方法4 h的VAS评分差异无统计学意义[WMD=-0.33,95%CI(-1.95,1.29), P=0.69]。②VAS 8 h:有2个研究[4,7]比较了术后8 h的VAS评分,各研究结果间有统计学异质性(P<0.00001,I2=97%),故采用随机效应模型进行合并分析。结果显示两种镇痛方法术后8 h的VAS评分差异无统计学意义 [WMD=-1.05,95%CI(-2.52,0.42),P=0.16]。③VAS 12 h:有3个研究[4,5,7]比较了术后12 h的VAS评分,各研究结果间有统计学异质性(P<0.00001,I2=98%),故采用随机效应模型进行合并分析。结果显示两种镇痛方法术后12 h的VAS评分差异无统计学意义[WMD=-0.54,95%CI(-1.40,0.32),P=0.22]。④VAS 24 h:有5个研究[3-5,7-8]比较了术后24 h的VAS评分,各研究结果间有统计学异质性(P<0.00001,I2=99%),故采用随机效应模型进行合并分析。结果显示两种镇痛方法术后24 h的VAS评分差异无统计学意义。[WMD=-0.17,95%CI(-1.01,0.66),P=0.68]。⑤VAS 48 h:有4个研究[3,5,7-8]比较了术后 48 h的VAS评分,各研究结果间有统计学异质性(P<0.00001,I2=96%),故采用随机效应模型进行合并分析。结果显示两种镇痛方法术后48 h的VAS评分差异无统计学意义[WMD=0.19,95%CI(-0.14,0.52),P=0.27](图2)。

表1 纳入研究的基本情况

表2 纳入研究评价方法学质量

图1 PCEA与PCIA组血浆泌乳素浓度、术后初乳时间、首次排气时间比较的Meta分析

图2 PCEA组与PCIA组术后各时点VAS评分比较的Meta分析
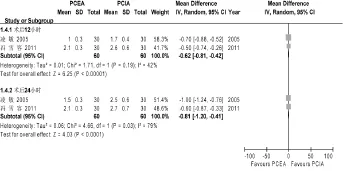
图3 PCEA组与PCIA组术后各时点RSS镇静评分比较的Meta分析

图4 PCEA组与PCIA组术后恶心呕吐发生率比较的Meta分析

图5 PCEA组与PCIA组其他不良反应发生率与总体满意度比较的Meta分析
2.4.5 镇静效果:有6个研究[4,6-9,11]比较了术后镇静评分,其中3个研究[4,8-9]采用Ramsay镇静评分,GRASS[11]等的研究采用VAS镇静评分,李建[6]等的研究采用0~3分镇静评分,鲍先范[7]等的研究采用0~4分镇静评分。3个采用Ramsay镇静评分的研究中有1个研究[9]由于所提供的数据不够具体,故只对余下2个研究[4,8]进行Meta分析。各研究在术后24 h亚组有统计学异质性(P=0.03,I2=79%),故采用随机效应模型进行合并分析。结果显示两种镇痛方法在术后12 h[WMD=-0.62, 95%CI(-0.81,-0.42),P<0.00001]和术后24 h[WMD=-0.81, 95%CI(-1.20,-0.41),P<0.0001]的Ramsay镇静评分差异有统计学意义(图3)。
2.4.6 恶心呕吐发生率:有7个研究[4-8,10,11]比较了术后恶心、呕吐发生率,其中1个研究[11]由于所提供的数据不够具体,故只对余下的6个研究[4-8,10]进行Meta分析。①恶心发生率:有三个研究[4,8,10]比较了术后恶心发生率,各研究间无统计学异质性(P=0.27,I2=24%),故采用固定效应模型进行合并分析。结果显示PCEA的恶心发生率6.3%(6/95),与PCIA的恶心发生率15.7%(16/102)比较,差异无统计学意义[OR=0.37,95%CI(0.14,1.01),P=0.05]。②呕吐发生率:有三个研究[4,8,10]比较了术后呕吐发生率,各研究间无统计学异质性(P=0.65,I2=0%),故采用固定效应模型进行合并分析。结果显示PCEA的呕吐发生率2.1%(2/95),与PCIA的恶心发生率7.8%(8/102)比较,差异无统计学意义[OR=0.30,95%CI(0.07, 1.28),P=0.11]。③恶心、呕吐总体发生率:有3个研究[5-7]比较了术后恶心呕吐总体发生率,各研究间无统计学异质性(P=0.60, I2=0%),故采用固定效应模型进行合并分析。结果显示PCEA的恶心呕吐总体发生率3.3%(3/90),与PCIA的恶心呕吐总体发生率10%(9/90)比较,差异无统计学意义[OR=0.31,95%CI(0.08,1.17), P=0.08](图4)。
2.4.7 其他不良反应:①皮肤瘙痒发生率:有5个研究[4,6-7,10-11]报道了皮肤瘙痒的发生率,各研究间无统计学异质性(P=0.17,I2=40%),故采用固定效应模型进行合并分析。结果显示PCEA的皮肤瘙痒发生率24.1%(38/158),与PCIA的皮肤瘙痒发生率18.4%(29/158)比较,差异无统计学意义[OR=1.95,95%CI(0.96,3.96),P=0.06](图5)。②头晕发生率:有4个研究[4,6,8,10]报道了头晕的发生率,各研究间无统计学异质性(P=0.47,I2=0%),故采用固定效应模型进行合并分析。结果显示PCEA的头晕发生率13.3%(18/135),与PCIA的头晕发生率35.9%(51/142)比较,差异有统计学意义[OR=0.19,95%CI(0.09,0.41),P<0.0001](图5)。③尿潴留发生率:有2个研究[6,7]报道了尿潴留发生率,各研究间无统计学异质性(P=0.45,I2=0%),故采用固定效应模型进行合并分析。结果显示PCEA的尿潴留发生率22.9%(16/70),与PCIA的尿潴留发生率2.9%(2/70)比较,差异有统计学意义[OR=8.26,95%CI(2.08, 32.73),P=0.003],(图5)。④呼吸抑制发生率:有6个研究[4,6-8,10-11]报道了呼吸抑制的发生率,各研究结果显示均未出现呼吸抑制。
2.4.8 总体满意度:有3个研究[4,10-11]比较了总体满意度,各研究均将满意度分成4或5级,将所分级别告知另一评价员,而具体的研究结果其并不知晓,请他将总体满意度分成简单的满意或不满意两个级别。各研究结果间无统计学异质性(P=0.70,I2=0%),采用固定效应模型进行合并分析。结果显示PCEA的总体满意度93.3%(84/90),与PCIA的总体满意度88.7%(86/97)比较,差异无统计学意义[OR=1.66,95%CI(0.60,4.61),P=0.33](图5)。
3 讨 论
3.1 纳入研究的方法学质量小结
本系统评价纳入9个剖宫产术后使用硬膜外和静脉自控镇痛的研究,共包括516例患者,均有明确的纳入、排除标准,其中1个研究详细描述了随机方法、正确使用了分配隐藏、双盲法,2个研究报道了数据退出情况,其他研究仅提及随机,未描述具体的随机方法、未使用分配隐藏和盲法、也未报道有无失访病例。因本系统评价纳入的文献均评为偏倚风险不确定,多数有中、高度偏倚,方法学质量评价表明其代表性不高,其结论的可信程度可能会受到影响。
3.2 结果分析
本研究结果显示,剖宫产术后不论是应用PCEA,还是PCIA,均可获得满意的镇痛效果,而且在不良反应的发生率方面除头晕、尿潴留差异有统计学意义,其他均无统计学意义;而对于术后镇静,Meta分析结果显示两组镇静效果差异有统计学意义,PCIA组优于PCEA组,但均未出现过度镇静和呼吸抑制等不良反应。故两种镇痛方法均可安全有效的用于临床。
良好的镇痛能降低产妇术后的应激反应,消除因疼痛导致的紧张不安、焦虑等不良情绪,从而更有利于剖宫产术后产妇下丘脑—垂体—靶腺轴的调节,促进血清泌乳素的分泌,增加产妇的泌乳量[11]。纳入的2个研究(王政、王锦卓)测定了两组镇痛效果相同时的血浆泌乳素浓度和初乳时间,Meta分析显示两组血浆泌乳素浓度和初乳时间差异无统计学意义。研究证明镇痛方式的不同并不会影响产妇的乳汁分泌。
3.3 本研究的局限性及对未来研究的启示
本研究可能存在发表偏倚:①检索时仅纳入了中英文发表的研究,可能存在文献收录不全;②产生阳性结果的临床试验较阴性结果更容易被发表,因此不能排除存在发表偏倚的可能性。论证时有些指标存在异质性,所以采用了随机效应模型进行Meta分析,这在一定程度上影响了结果的论证强度。建议今后开展更多大规模、高质量的随机对照试验来验证本研究的有效性与安全性。
[1] 杨沛,李华凤,黄蔚,等.剖宫产术后硬膜外镇痛对母儿的影响[J].实用妇产科杂志,2003,19(3):150-152.
[2] Higgins JPT,Altman DG,Sterne JAC.Chapter 8: Assessing risk of bias in included studies.In: Higgins JPT,Green S (editors).Cochrane Handbook for Systematic Reviews of Interventions Version 5.1.0 [updated March 2011].The Cochrane Collaboration,2011.Available from: www.cochrane-handbook.org.
[3] 叶秀丽.酒石酸布托啡诺在剖宫产术后镇痛中的应用[J].中国医药指南,2011,9(20):311-312.
[4] 冯雪容,李淑,邹振宇.芬太尼静脉和硬膜外自控镇痛在剖宫产术后对比观察[J].西部医学,2011,23(5):845-847.
[5] 王锦卓.舒芬太尼术后镇痛对剖宫产产妇泌乳及新生儿的影响.吉林大学硕士学位论文.
[6] 李建,许铿,林凤颜,等.静脉与硬膜外自控镇痛在剖宫产术后的应用对比观察[J].海南医学院学报,2009,12(9):1099-1101.
[7] 鲍先范,万蓉,张洁,等.静脉与硬膜外PCA用于剖宫产术后镇痛的对比观察[J].中国冶金工业医学杂志,2006,23(4):434-436.
[8] 凌敏.不同镇痛方法在剖宫产术后的应用比较[J].中国医师杂志,2005,7(9):1279-1280.
[9] 王政,钟士銮,高向伟,等.剖宫产术后静脉和硬膜外镇痛对泌乳素的影响[J].中华麻醉学杂志,2001,21(8):505-506.
[10] Cooper DW,Saleh U,Taylor M,et al.Patient-controlled analgesia: epidural fentanyl and i.v.morphine compared after Caesarean section[J].Br J Anaesth,1999,82(3):366-370.
[11] Grass JA,Zuckerman RL,Sakima NT,et al.Patient-controlled Analgesia After Cesarean Delivery: Epidural Sufentanil versus Intravenous Mophine[J].Regional Anesth,1994,19(2):90-97.
[12] Hirose M,Hara Y.The effect of postoperative analgesia with continuous epidural bupivacaine after cesarean section on the amount of breast feeding and infant weight gain[J].Anesth Analg,1996,82(6):1166-1169.
Effects of Patient-controlled Epidural Analgesia and Patient Controlled Intravenous Analgesia after Cesarean Section: A Systematic Review
CHEN Lin,ZHENG Yan-ping,XIONG Ping
(Department of Anesthesiology, The Third Hospital of Nanchang, Nanchang 330009, China)
ObjectiveTo evaluate the efficacy and adverse effect of patient controlled epidural analgesia(PCEA) and patient controlled intravenous analgesia(PCIA) after cesarean section.MethodsSuch databases as Cochrane Library, Embase, PubMed, CNKI, CBM ,VIP and WanFang were searched to identify randomized controlled trials (RCT) about the effects of patient-controlled epidural analgesia and patient controlled intravenous analgesia after cesarean section published from the date of establishment to September 2013. The methodological quality of the included RCTs was assessed and the data was extracted according to the Cochrane Handbook, and then the meta-analyses were conducted by using RevMan 5.2 software.ResultsNine RCTs involving 516 patients were included. The results of meta-analyses showed that there were no significant differences in postoperative analgesia at the hour-points of 4th, 8th, 12th, 24th and 48th hours after operation, but there were significant differences in postoperative sedation at the hour-points of 12th, 24th hours after operation. There were no significant differences in plasma prolactin concentration and the colostrum secretion in the two groups on the same analgesia effects. There were significant differences in the incidence of urinary retention and drowsiness, there were no also significant differences in the other side effects.ConclusionBoth patient-controlled epidural analgesia and patientcontrolled intravenous analgesia have the same clinical effects. Compared with patient-controlled epidural analgesia, patient-controlled intravenous analgesia has fewer side effects. At the same time, it make patient early ambulation. But because of the low quality and small sample size of the included studies, more welldesigned, large scale, randomized controlled trials are needed.
Cesarean Section; Epidural analgesia; Patient-controlled Intravenous analgesia; Randomized controlled trial; Systematic review
R719.8
B
1671-8194(2014)25-0064-05

