肠粘膜屏障功能与儿童过敏性紫癜的相关性分析
谢志玉,邱光钰
(襄阳市中心医院 儿科,湖北 襄阳441021)
过敏性紫癜是一种自限性、全身性、自身免疫性、复杂性小血管炎,疾病进展可出现肠黏膜病变,可表现为腹痛、肠黏膜损伤表现等[1],自身变态免疫反应在过敏性紫癜发生中起着重要作用,研究证实[2],各种过敏性和自身免疫性疾病的发生、发展与肠道菌群组成、黏膜免疫和肠上皮通透性之间的相互作用密切相关,本研究探讨肠黏膜屏障功能与儿童过敏性紫癜的相关性,报道如下。
1 资料与方法
1.1 一般资料
选择本院2012年1月至2013年1月收治的符合过敏性紫癜诊断的50例患儿作为研究对象,其中男29例,女孩21例,年龄为5-13岁,平均(7.8±1.2)岁,发病时间1-90d,平均(19.6±10.6)d,临床类型为腹型9例,皮肤型16例,混合型(皮肤型伴有腹型)25例,体重为19-28kg,平均为(22.4±2.7)kg。根据胃镜检查结果分为胃肠黏膜异常组(31例,62%)和胃肠黏膜未异常组(19例,38%),同期体检健康的50例儿童作为对照组,其中男26例,女孩24例,年龄为5-14岁,平均(8.2±1.1)岁,两组性别、年龄差异无统计学意义,具有可比性。
1.2 病例入选标准 (1)符合1990年美国风湿病学会制订的过敏性紫癜的诊断标准[3];(2)近30d内均无胃肠道病史;(3)无抗生素、微生态制剂、糖皮质激素、抗组胺药及免疫制剂使用史;(4)排除心、肺、肝或肾疾病;(5)医院伦理委员会批准,患儿家属知情同意。
1.3 方法
所有入组对象均于入院时采集粪便和尿液标本,采用光定量PCR技术分析肠道菌群结构,计算粪便中双歧杆菌和大肠杆菌的数量之比(B/E),采用采用标准酶联免疫吸附试验测定粪便中slgA水平,检测尿液标本中甘露醇(mannitol,M))和乳果糖(1actulose,L)的排除率,计算L/M,比较紫癜组与健康组,胃肠粘膜异常组和胃肠粘膜未异常组的肠粘膜屏障功能差异。
1.4 统计分析
将数据录入SPSS19.0统计软件中进行数据处理,计数资料以率表示,进行卡方分析,计量资料以均数±标准差表示,进行t检验,P<0.05表示差异具有统计学意义。
2 结果
2.1 两组对象粪便细菌数量与B/E值
紫癜组、胃肠黏膜异常组、胃肠黏膜未异常组双歧杆菌数量、B/E 明 显 低 于 健 康 组,t=3.756、4.012、3.343 和3.774、3.915、3.442,均P<0.05,紫癜组、胃肠黏膜异常组、胃肠黏膜未异常组大肠杆菌明显高于健康组,t=3.683、4.051、3.405,P<0.05,胃肠黏膜异常组双歧杆菌数量、B/E明显低于胃肠黏膜未异常组,t=3.358、3.715,P<0.05,胃肠黏膜异常组大肠杆菌明显高于胃肠黏膜未异常组,t=3.674P<0.05,见表1。

表1 两组对象粪便细菌数量与B/E值(拷贝数/g湿便)
2.2 两组对象免疫屏障和机械屏障比较
紫癜组、胃肠黏膜异常组、胃肠黏膜未异常组sIgA明显低于健康组,t=5.536、7.124、4.397,均P<0.01,紫癜组、胃肠黏膜异常组、胃肠黏膜未异常组L%、M%、L/M均明显高于健康组,t=8.420、11.481、6.363和4.056、6.342、3.365和4.712、5.061、3.423,均P<0.05,胃肠黏膜异常组sIgA明显低于胃肠黏膜未异常组,t=5.448,P<0.01,胃肠黏膜异常组L%、M%、L/M明显高于胃肠黏膜未异常组,t=3.612、3.413、3.601,P<0.05,见表2。
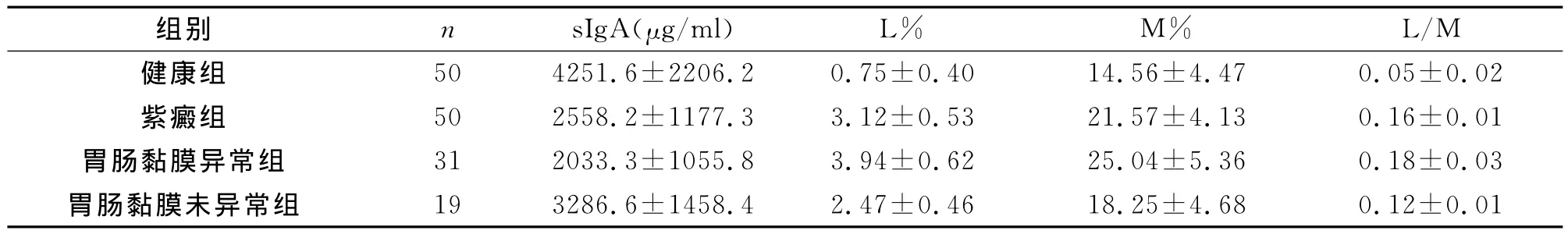
表2 两组对象免疫屏障和机械屏障比较
3 讨论
过敏性紫癜是影响儿童健康的常见疾病,可在任何年龄阶段发病,以3-5岁为主要患病人群,好发于秋冬季节,男孩发病率高于女孩,临床表现多局限于皮肤、关节,内脏受累较少见,本病发病原因可能为易感儿童感染后,在各类抗原刺激下产生的免疫复合物沉积,可介导异常免疫反应发生。因而,感染是过敏性紫癜的常见诱因,但确切的发病机制尚未明晰。最新研究发生,肠腔内抗原成分也可能是导致过敏性紫癜发病的原因,影响疾病发展速度。肠黏膜屏障具有抵抗抗原通路的作用,其中肠道菌群组成、肠黏膜免疫成分和肠黏膜通透性是抵抗过敏性和自身免疫性疾病的发生及发展重要因素。
肠道内共生菌是肠黏膜生物屏障重要组成部分,在抑制病原体入侵或杀死致病微生物起着重要作用,是肠道正常生理必不可少的。过敏疾病儿童与健康儿童的肠道菌群组成存在一定差异,且先于临床症状,共生菌参与了儿童过敏性疾病的发病过程,菌群失调会对肠道菌群或食物抗原的耐受和非耐受状态产生影响,致使对致病菌侵袭或杀死致病菌的作用减弱,使致病菌有机可乘,同时共生菌抑制炎症的作用也会相应的减弱,从而导致免疫性和过敏性疾病的产生或病情加重。过敏性紫癜中肠上皮细胞发生损伤,肠道微生态生境改变,尤其是腹型HSP,致使肠道排斥正常情况下耐受的共生菌,针对共生菌的保护机制受到破坏,引发肠道菌群失调。本研究结果显示,过敏性紫癜儿童的肠黏膜生物屏障功能受到一定损伤,具体表现为B/E明显降低,肠道菌群紊乱,即以双歧杆菌为代表的专性厌氧菌数量减少,以大肠杆菌代表的兼性厌氧细菌的数量升高。
肠黏膜免疫屏障主要由黏膜层内和黏膜下固有层的局部淋巴细胞一起构成,IgA是核心组成部分,其在发挥免疫保护作用起着关键作用。肠道菌群变化可以诱导特异性黏膜sIgA反应,sIgA在耐受共生菌并维持肠道非炎性环境中发挥了重要作用,能够结合病原体或共生菌的抗原,当肠道sIgA数量降低时,可导致病原菌定植或入侵肠上皮细胞,肠腔内的共生菌等抗原成分就很可能被其它炎性细胞直接摄取而引发炎症反应。本研究显示过敏性紫癜儿童肠黏膜免疫屏障出现受损,肠黏膜免疫机能减弱,粪便sIgA数量显著降低。
肠黏膜机械屏障大部分依赖于肠上皮纹状缘的脂质双层的屏障功能,肠黏膜通透性增加是过敏性紫癜患儿一个早期特征,也是一个持续性特征,是疾病发展的重要原因,可能由于过敏性紫癜儿童肠黏膜血流量不足,肠上皮细胞坏死或凋亡,释放的炎性因子可以直接影响细胞之间的紧密连接,且机体应激也会增加肠道通透性,促进肠黏膜固有层免疫细胞捕获肠腔内的食物或微生物抗原,易诱发易感宿主发生局部和全身的免疫反应或炎症反应,导致过敏性紫癜的发生。本研究显示,过敏性紫癜肠道机械屏障受损,口服的乳果糖尿液中浓度明显升高,甘露醇能够自由地穿过肠黏膜屏障,尿L/M值明显升高。
[1]任万英,李 华,赵丽婷.内镜下过敏性紫癜胃、肠粘膜病变特点分析[J].武警医学院学报,2000,10(3):223.
[2]Clark JA,Coopersmith CM.Intestinal crosstalk-a new paradigm for understanding the gut as the“motor”of critical illness[J].Shock,2007,28(4):384.
[3]Mills JA,Michel BA,Bloch DA,et al.The American college of rheumatology 1 990criteria for the classification of Henoch—Schonlein purpura[J].Arthr Rheum,1990,33(8):1114.

