神经外科术中唤醒麻醉对患者术后神经心理功能的影响
张睿
(南石医院麻醉科 河南南阳 473065)
术中唤醒麻醉又可称之为手术唤醒,是近几年来应用于神经外科手术中的一种新技术,主要应用于脊柱侧弯矫正手术及功能区脑肿瘤切除术。相关研究表明,给予患者术中唤醒麻醉可保护患者脑功能,但仍有相关并发症发生,例如术中烦躁不安、术后神经心理功能障碍等[1]。本研究主要将术中唤醒麻醉与非唤醒麻醉进行对比研究,观察患者术中情况及术后神经心理功能,详细如下。
1 资料和方法
1.1 临床资料 选取南石医院2012年3月至2014年3月神经外科收治的行手术切除的胶质瘤患者124例,其中男71例,女53例,年龄38~65岁,平均(42.68±9.97)岁,病程2个月~1 a,平均(4.68±1.25)月;肿瘤位于颞叶78例,非颞叶46例。采用随机、双盲法将其分为对照组和研究组,各62例。两组患者在年龄、性别、病程及肿瘤所在位置等一般临床资料方面比较,差异无统计学意义(P>0.05),具有可比性。
1.1.1 纳入标准 ①符合近脑功能区肿瘤诊断标准,需行手术切除;②无绝对麻醉禁忌证;③无术中唤醒麻醉绝对禁忌证;④经患者及家属同意后自愿参加本研究,且签署知情同意书[2]。
1.1.2 排除标准 ①存在严重颅内高压,意识、认知、语言交流功能障碍不能完成全程研究或访视工作无法开展者;②呼吸系统严重疾病,或其他脏器功能严重不全者[3]。
1.2 麻醉方式 确定手术体位,静脉给药,咪达唑仑(0.03 mg/kg)、盐酸戊乙奎醚(1 mg)、托烷司琼(5 mg)和丙戊酸钠(400 mg),使用麻醉监护仪进行常规监护。使用丙泊酚靶控输注进行麻醉诱导,诱导后,脑电双频指数在40~50、靶控浓度为3.50μg/ml时,采用面罩去氮给氧,当脑电双频指数维持在40~50、下颌松弛后进行气管插管;桡动脉穿刺置管用于采集血样及监测动脉压;给予患者全身麻醉后对其实施六点式头部脑神经阻滞法和切口局部浸润麻醉,术中显露硬脑膜后可加用表面浸润麻醉。对照组不进行麻醉唤醒,而研究组在麻醉唤醒前将脑电双频指数置于40~50,对患者口腔分泌物进行清理,丙泊酚靶控浓度为1μg/ml,患者自主呼吸后进行手控辅助通气;脑电双频指数在60~70,去除喉罩;电双频指数升至80后便可叫醒患者,并保证患者情绪平稳,患者定向力恢复期间需要对丙泊酚血浆浓度进行记录,并维持至手术结束。唤醒期完成电生理功能测试及肿瘤切除后进入关颅手术期,调整丙泊酚血浆浓度,重新置入喉罩至手术结束。
1.3 观察指标 观察两组患者术中知晓度以及患者术中是否发生烦躁不安等情况,记录患者手术时间和手术出血量。
1.4 评价标准 神经功能缺损评价:于治疗前及治疗后使用中国脑卒中量表(chinese stroke scale,CSS)及日常生活活动能力评价量表(activities of daily living,ADL)对所有患者进行神经功能缺损、躯体生活自理能力及工具性日常生活能力评定[4]。生活质量评价:采用SF-36生活质量评分量表,对两组患者进行生活质量评价。评分时先将各条目进行正向化处理,按条目各项逐项计分,再将得分按SF-36标准积分转换公式将初得分转换为百分制。分值越高,生活质量越好[5]。
1.5 统计学分析 采用SPSS 17.0统计学软件进行数据处理分析,定量资料以(±s)表示,组间比较采用t检验,定性资料的组间比较采用χ2检验,P<0.05为差异有统计学意义。
2 结果
2.1 术中情况 对照组术中平均出血量及手术时间分别为(269.26±51.56)ml、(245.00±44.27)min,研 究 组 为(271.58±54.62)ml、(267.00±32.41)min;两组平均出血量及手术时间比较,差异无统计学意义(P>0.05);对照组术中知晓度及烦躁情绪发生率分别为0例(0.00%)、2例(3.23%),明显低于研究组的11例(17.74%)、14例(19.44),差异具有统计学意义(P<0.05)。
2.2 治疗前后CSS和ADL评分 治疗后前期与中期恢复过程中,两组患者CSS评分和ADL评分差异无统计学意义(P>0.05);恢复后期,研究组患者CSS评分和ADL评分明显优于对照组,差异具有统计学意义(P<0.05),见表1。
表1 两组患者治疗前后CSS和ADL评分比较(±s,分)
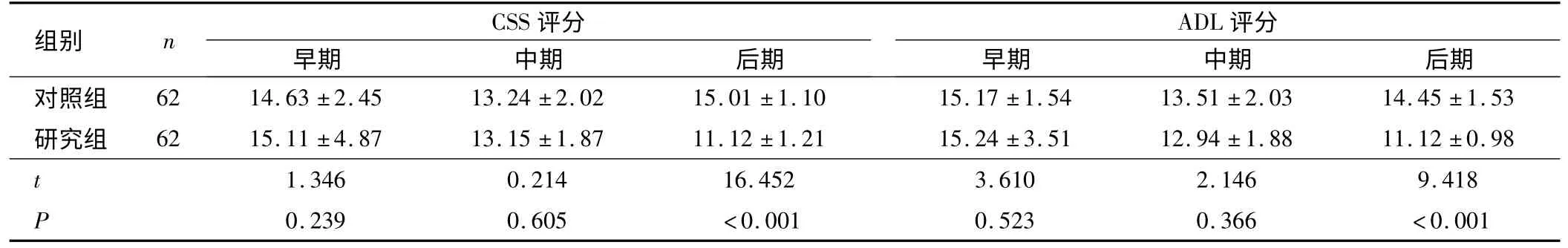
表1 两组患者治疗前后CSS和ADL评分比较(±s,分)
?
2.3 治疗前后生活质量评分 研究组患者术后SF-36生活质量评分量表得分与对照组相比,差异无统计学意义(P>0.05)。见表2。
表2 两组患者治疗前后生活质量评分比较(±s,分)
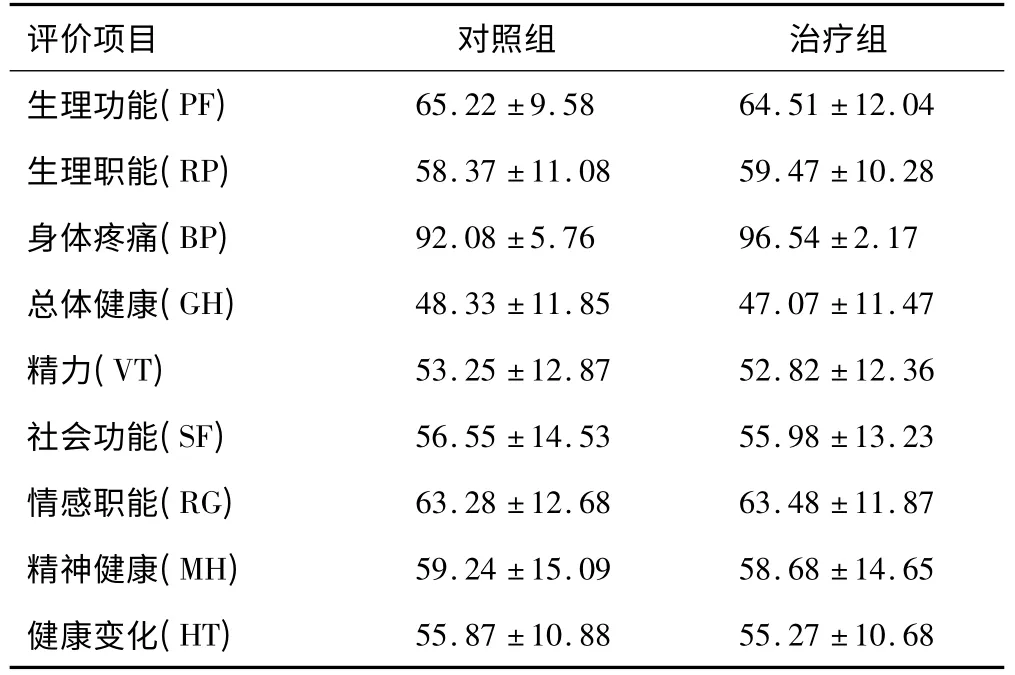
表2 两组患者治疗前后生活质量评分比较(±s,分)
评价项目 对照组 治疗组生理功能(PF)65.22±9.58 64.51±12.04生理职能(RP) 58.37±11.08 59.47±10.28身体疼痛(BP) 92.08±5.76 96.54±2.17总体健康(GH) 48.33±11.85 47.07±11.47精力(VT) 53.25±12.87 52.82±12.36社会功能(SF) 56.55±14.53 55.98±13.23情感职能(RG) 63.28±12.68 63.48±11.87精神健康(MH) 59.24±15.09 58.68±14.65健康变化(HT)55.87±10.88 55.27±10.68
3 讨论
传统的神经外科手术只能消除患者痛苦,术中缺乏正常的脑生理引导,对手术的可控性存在一定盲点,易损害大脑功能区,造成术后多种并发症的发生。随着神经外科学的发展,神经外科手术从传统的生物解剖学模式逐渐过渡到现代解剖-功能模式,术中唤醒即是这一模式的最好体现,其主要利用神经电生理技术精确定位脑重要功能区,并探询病变与功能区的关系,可在彻底切除病变组织的同时,最大化保留功能区[4]。该类麻醉方式技术要求较高,既要求最大化的减少患者术中痛苦,又必须使患者在整个手术过程中能足够清醒地配合神经功能检测,且不能发生误吸或活动[6]。
本研究将术中唤醒麻醉与常规麻醉方式进行对比分析,其结果显示,术中唤醒麻醉不会增加手术时间及术中出血量,但可能引起患者术中出现烦躁不安,且少部分患者能清晰感觉到手术过程。对患者术后进行随访研究发现,虽然存在术中知晓,但患者术后心理功能及生活质量并未受到影响,不仅如此,术中唤醒麻醉对于患者神经功能的远期恢复具有改善作用。因此,术中唤醒麻醉是一项有效性及可行性较高的麻醉方式,值得临床推广使用。
[1]韩如泉,程灏,王德祥,等.神经外科术中唤醒麻醉现状[J].中国现代神经疾病杂志,2010,10(4):406-411.
[2]马明志,王世勋,史玉玲,等.神经外科术中唤醒42例麻醉的临床研究[J].中国实用医药,2009,4(24):111-112.
[3]王德祥,程灏,韩如泉,等.神经外科术中唤醒麻醉现状[C].//2009天坛神经外科麻醉论坛论文集.2009:222-233.
[4]王引言,乔慧,郭尔安,等.开颅唤醒术中空间认知功能的监测与保护技术[J].中华神经外科杂志,2012,28(12):1206-1209.
[5]王伟民,白红民,李天栋,等.脑功能区胶质瘤手术中的新技术[J].中华神经外科杂志,2009,23(6):428-431.
[6]刘阳,杨卫东,毓青,等.全麻唤醒和术中神经电生理技术在涉及语言功能区癫癎手术中的应用[J].天津医药,2012,40(3):196-199.

