急性脑梗死患者不同时间段发热与血清CRP水平对神经功能缺损的影响
李晓欧
辽宁阜新市中心医院神经内科 阜新 123000
急性脑梗死患者不同时间段发热与血清CRP水平对神经功能缺损的影响
李晓欧
辽宁阜新市中心医院神经内科 阜新 123000
目的 研究急性脑梗死患者发热时间段、血清CRP水平与神经功能缺损之间的相关性。方法 选取本院接受血浆CRP水平测定并治疗的急性脑梗死患者98例,依据血浆CRP测定结果,将48例血浆CRP水平<8mg/L患者作对照组,50例血浆CRP水平≥8mg/L患者作研究组,分析2组的不同时间段发热例数与神经功能缺损情况。结果 入院24、48 与72h时,研究组发热发生率比对照组高,差异有统计学意义(P<0.05);入院24、48与72h时,发热后的NIHSS评分均比发热前高,差异有统计学意义(P<0.05);2组血浆CRP水平与治疗前后NIHSS评分均呈正相关性,差异有统计学意义(P<0.05)。结论 血浆CRP水平与24~72h内发热可作为独立预测急性脑梗死患者的神经功能缺损程度的指标,具有临床应用价值。
急性脑梗死;发热;血清CRP;神经功能缺损
急性脑梗死是因脑局部组织病变引起的一系列局源性神经功能缺损症状,多为隐匿且突然起病,针对其不同病情分期的治疗方案、治疗与预后效果均存在明显差异[1]。本文主要对急性脑梗死患者发热时间段、血清CRP水平与神经功能缺损之间的相关性进行分析,结果报告如下。
1 资料与方法
1.1 一般资料 选取2013-09—2014-03在本院接受血浆CRP水平测定并治疗的急性脑梗死患者98例,合并高血压49例,糖尿病25例,高血脂24例;梗死部位为小脑8例,脑干9例,脑叶25例,基底节区56例。依据血浆CRP检测结果,将48例血浆CRP水平<8mg/L患者作对照组,50例血浆CRP水平≥8mg/L患者作研究组;对照组男28例,女20例;年龄48~78岁,平均(62.37±8.21)岁。研究组男27例,女23例;年龄49~79岁,平均(62.73±8.26)岁;2组性别、年龄、合并疾病史及梗死部位等基线资料比较差异无统计学意义(P均>0.05),具有可比性。
1.2 纳入与排除标准 纳入标准:临床征象符合急性脑梗死患者;均符合全国脑血管疾病学术会议(第4届)制定的脑梗死诊断标准;入院后经头颅CT或MRI检查存在局灶性神经系统体征;发病时间≤8h;入院后体温均>37.2℃[2]。排除标准:短暂性脑缺血发作者;心源性脑梗死者;合并有血液系统与重要脏器功能衰竭疾病者;近期接受过免疫抑制剂与抗炎药物治疗者;1个月内有外科手术与创伤史者;患有自身免疫性疾病者;心肌梗死与血管闭塞性疾病者[3]。
1.3 检测方法 血清CPR检测方法[4]:采集患者入院第2天清晨空腹肘静脉血2mL,肝素抗凝,选用Beckman公司生产的检测试剂,采用免疫比浊法测定;神经功能缺损评价:采用美国国立卫生院卒中量表(NIHSS)评分[5]。
1.4 判断标准 发热诊断标准:体温>37.2℃;血浆CRP水平参考值:血浆CRP<8mg/L[6]。
1.5 统计学处理 本研究所有数据均用SPSS 20.0统计软件进行分析处理,计量资料用(¯x±s)表示,组间比较t检验,计数资料以%表示,采用χ2检验,P<0.05为差异有统计学意义。
2 结果
2.1 2组不同时间段体温升高发生情况比较 入院12h的发热发生率组间比较,差异无统计学意义(P>0.05);入院24、48与72h时组间比较,差异均有统计学意义(P<0.05),见表1。
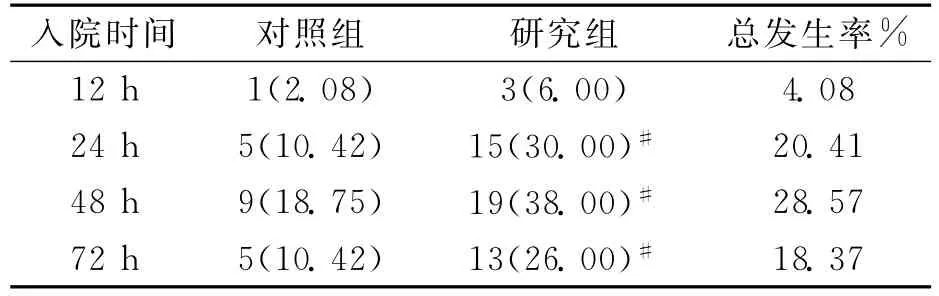
表1 2组不同时间段体温升高发生情况[n(%)]
2.2 不同时间段的体温变化与NIHSS评分比较 入院12 h时,2组发热前后的NIHSS评分组间比较,差异无统计学意义(P>0.05);入院24、48与72h时,2组发热前后的NIHSS评分比较,差异均有统计学意义(P<0.05)。见表2。2.3 2组不同血浆CRP水平与NIHSS评分比较 研究组血浆CRP水平、入院时与出院时的NIHSS评分均明显高于对照组,差异均具有统计学意义(P<0.05)。见表3。
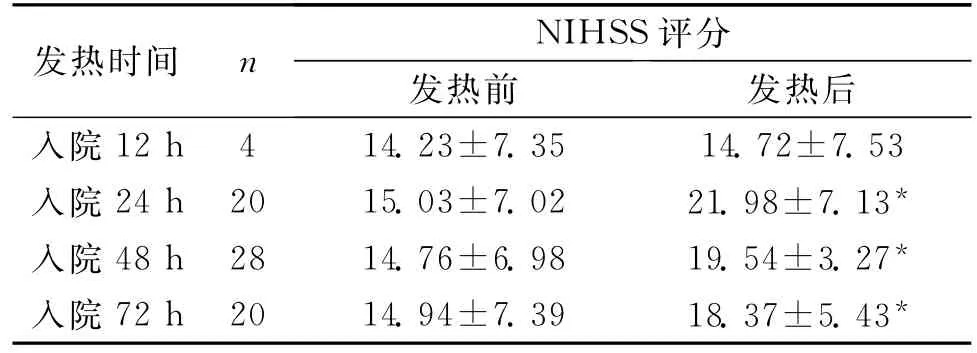
表2 不同时间段的体温变化与NIHSS评分比较(¯x±s,分)

表3 2组不同血浆CRP水平与NIHSS评分变化前的相关性(¯x±s)
3 讨论
急性脑梗死患者的主要发病诱因为动脉粥样硬化,血浆CRP作为急性炎症反应中的最具敏感度与特异性的血清学标志物,其贯穿于非心源性脑梗死与动脉粥样硬化的全过程[7]。同时,相关文献研究表明急性脑梗死患者出现发热合并发症的概率为25%~60%,并指出发热作为预测脑梗死患者结局的独立危险因素。本研究结果显示,血浆CRP水平≥8mg/L患者的入院24、48与72h时的发热并发症发生率明显高于血浆浓度<8mg/L,表明血清CRP水平升高可相应增加急性脑梗死患者出现发热并发症的风险。分析原因,血清CRP通过激活补体系统,刺激白细胞介素与干扰素等内生致热源的产生,其作用于体温调节中枢后,可刺激系统分泌负调节介质,引起调定点改变并最终导致患者出现发热。
在本文中,通过对急性脑梗死的发热时间段与神经功能损伤程度之间的相关性进行分析,得出入院12h时,2组发热前后的NIHSS评分组间比较,差异无统计学意义(P>0.05),表明早期发热对急性脑梗死患者的神经功能损伤程度影响较小。且入院24、48与72h时,急性脑梗死患者发热后的NIHSS评分明显高于发热前,差异均有统计学意义(P <0.05),表明延迟发热是影响急性脑梗死患者的神经功能损伤的独立危险性因素,临床治疗中应采取相应预防措施并及时对症处理,以相应降低因病情加重导致的致残率。同时,通过对比分析2组CRP水平与神经功能损伤程度之间的相关性进行分析,得出2组的血浆血浆CRP水平与治疗前、治疗后的NIHSS评分均存在正相关,表明血浆CPR水平的升高可直接反应患者病情严重程度及预后效果。此研究结果与韦志炜、梁裕华等人的研究成果类似,进一步有效证实血浆CRP水平可作为预测急性脑梗死患者病情与评价治疗方案有效性的可靠指标[8]。关于血浆CRP与发热并发症在预测急性脑梗死神经功能损伤程度的机制,需要临床进一步研究验证。
综上所述,急性脑梗死患者在入院1~3d内出现发热并发症与血浆CRP水平显著上升,均可相应加剧患者的神经功能缺损程度,影响临床治疗与预后效果。
[1]叶斌,郑岚.超敏C反应蛋白、血尿酸与急性脑梗死的相关性研究[J].中华全科医学,2012,10(5):719-721.
[2]邓晓玲,周少华,席刚明.C反应蛋白、白细胞计数与脑梗死体积及近期预后的关系[J].现代生物学进展,2012,12(3):591-593.
[3]余清超.急性脑梗死患者血清CRP、D-D水平变化的临床分析[J].中国实用神经疾病杂志,2014,17(4):70-71.
[4]王玲.急性脑梗死患者血清超敏C反应蛋白和单胺氧化酶水平的变化及意义[J].中国实用神经疾病杂志,2013,16(15):56.
[5]刘传勇,魏凯,张雄.血清尿酸、C反应蛋白检测对急性脑梗死患者病情及转归的评价[J].中华全科医学,2011,9(2):223-224.
[6]石志鸿,张雅静.急性脑梗死患者巨噬细胞趋化因子配体16与颈动脉粥样硬化斑块不稳定性的关系[J].中华老年心脑血管病杂志,2013,15(2):119-121.
[7]杨立顺,鲍会静,刘运德.急性脑梗死发生与血管紧张素原基因多态性及其血浆浓度的相关性研究[J].中华脑科疾病与康复杂志,2012,2(2):99-102.
[8]韦志炜.C反应蛋白检测在急性脑梗死患者中的临床应用价值分析[J].现代生物学进展,2012,12(5):927-929.
(收稿2014-03-21)
R743.33
B
1673-5110(2015)04-0067-03

