老年全麻手术苏醒期患者躁动发生状况及其危险因素
老年全麻手术苏醒期患者躁动发生状况及其危险因素
杨荣宽
(辽宁省辽阳市中心医院 麻醉科, 辽宁 辽阳, 111000)
关键词:全麻手术; 苏醒期; 躁动
临床报道[1-2]显示,手术苏醒期躁动(EA)可导致老年患者在苏醒期出现较多并发症,从而造成意外伤害,甚至导致部分老年患者手术失败。因此,了解老年患者全麻手术苏醒期躁动发生的相关危险因素并给予积极有效的处理,具有重要意义。对本院2011年10月—2013年10月收治的124例全麻手术老年患者临床资料的相关因素进行单因素和多因素分析,以探讨老年患者全麻手术苏醒期躁动发生的危险因素,现报告如下。
1资料与方法
1.1临床资料
选取本院2011年10月—2013年10月择期行全麻手术的老年患者124例,所有患者均满足此次研究的纳入标准。其中男74例,女50例,年龄61~70岁,平均(64.5±5.5)岁。体格状态: ASA分级为Ⅰ~Ⅱ级。麻醉方式:气管插管静脉复合麻醉64例,静脉吸入复合麻醉47例,静脉硬脊膜外复合麻醉13例。手术类型:普外65例,骨科37例,耳鼻喉22例。手术全程历时0.5~7 h,其中时间<3 h的76例,>3 h的48例。纳入标准:行择期非心脑手术者; ASA为Ⅰ~Ⅱ级;无中风病史;无精神病史;药物依赖者和中枢神经系统疾病者除外。
1.2评价标准
根据Riker镇静-躁动分级法对苏醒期患者进行评分[2],无躁动者≤4分;焦虑或身体躁动但经言语提示可安静者为5分;医护人员需要保护性束缚且需要多次提示劝阻或出现咬气管插管行为者为6分;出现试图拔除各种导管或床上辗转挣扎或攻击医护人员者为7分。
1.3统计学方法

2结果
2.1全麻手术苏醒期发生躁动的相关因素分析
124例全麻老年患者进入PACU后,苏醒期有34例老年患者发生躁动,发生率27.4%, 其中轻度躁动18例,中度躁动9例,重度7例。124例研究对象临床资料进行相关因素分析表明,麻醉方式、手术类型、手术时间、术后镇痛和导尿管的处理是全麻手术苏醒期发生躁动老年患者的影响因素(P<0.05),见表1。
2.2苏醒期发生躁动的相关因素Logistic回归分析赋值
对躁动发生有影响的变量通过逐步引入剔除法,建立Logistic回归模型。在Logistic回归分析中,以苏醒期躁动发生与否为应变量(发生=1,不发生=0),各自变量的赋值说明见表2。
2.3影响老年患者全麻苏醒期躁动发生危险因素的Logistic回归分析
麻醉方式、手术类型、手术时间、术后镇痛和导尿管的处理的相关因素进行Logistic分析显示,全麻苏醒期躁动发生麻醉方式(OR=7.462)和手术类型(OR=6.926)是老年患者全麻苏醒期躁动发生高危因素,其次为手术时间(OR=4.873),而其余危险因素较前者略小,见表3。
3讨论
手术苏醒期躁动(EA)是全麻手术患者在麻醉苏醒期出现的一种术后临床症状,出现EA的患者多表现为并存的兴奋和躁动以及定向障碍,如肢体的无意识挣扎、无理性言语、呻吟或哭喊、妄想等。国内外研究[3]显示,EA的发病率为22.5%~39.2%。目前,对全麻手术苏醒期躁动发生的机制还未达成共识[4],部分国内外的学者[5-6]认为,苏醒期躁动的发生可能与麻醉药物在体内的残余作用、手术和术后操作等各种不良刺激有关。
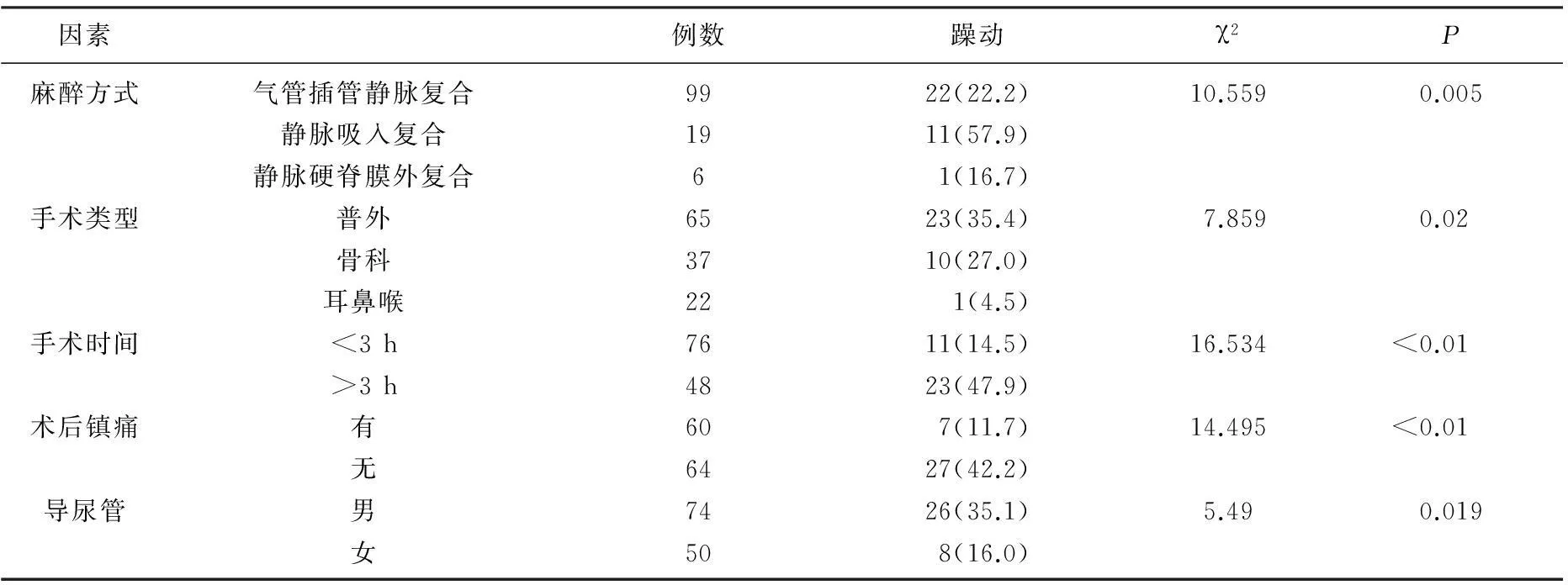
表1 2组患者健康生活方式评分情况比较

表2 Logistic回归分析自变量赋值说明
大量文献显示,目前全麻老年患者术后苏醒期躁动发生率较高,且危害较大。临床报道显示,患者出现EA症状后,有可能拔出胃管和动静脉穿刺导管等,老年患者多会出现血压增高、心率加快,严重者可导致心脑血管事件的发生。由于老年躁动发生时患者呼吸频率过快,常会导致呼吸机使用时发生人-机对抗,从而导致气道压力增高和通气不足与血氧分压降低,最后导致二氧化碳分压异常和心肌缺氧等严重并发症[7-8]。目前研究认为,EA的发生可能与老年患者对外界的反应能力开始下降,并且痛阈较高有关,而导致苏醒期躁动的原因却较多,其中包括老年患者的自身情况、麻醉和手术等原因。国内研究[9-10]表明,术前睡眠时间、镇痛处理、减小导管的不良刺激、手术麻醉方式、术前用药和麻醉用药等均可以影响躁动的发生。还有研究[11]认为,术后催醒药物的使用常会增加老年躁动的发生率,尤其是非特异性的呼吸兴奋药等。术后的并发症,如脑水肿、低氧血症、低血压、心律失常、尿潴留等,以及术后各种不良刺激,如疼痛、气管导管尿管刺激、心理应激、制动不当等均会导致老年患者全麻苏醒期躁动的发生。
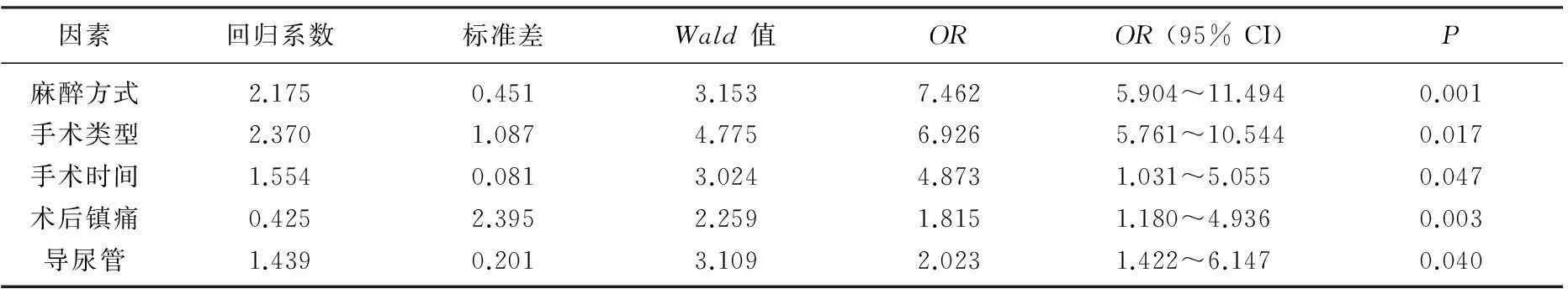
表3 全麻苏醒期躁动发生的相关因素logistic回归分析
本次研究对患者的临床资料进行相关因素分析表明,麻醉方式、手术类型、手术时间、术后镇痛和导尿管的处理是老年患者全麻手术苏醒期发生躁动的影响因素(P<0.05)。Logistic分析显示,麻醉方式(OR=7.462)和手术类型(OR=6.926)是老年患者全麻苏醒期躁动发生高危因素,其次为手术时间(OR=4.873)。本研究手术类型和时间的研究结果与国内相关研究[12]接近,认为耳鼻喉手术的躁动率较高,且时间较长是术后出现谵妄和躁动的危险因素。术后镇痛药物的使用可以减轻老年患者在伤口愈合期的疼痛的刺激,而术后各种不良的刺激是老年患者全麻苏醒期躁动的常见原因。出现躁动的老年患者多是由于术后导尿管滞留的缘故造成,由于尿道的感觉传入神经纤维在麻醉后被阻断,这样就导致老年患者麻醉后对尿管的刺激没有相应的适应期,而当尿管过深时,可直接刺激膀胱三角的黏膜,从而加重了对尿道黏膜损伤,造成了老年患者全麻苏醒期的躁动。
综上所述,老年患者全麻苏醒期躁动受到多种因素影响,其中麻醉方式、手术类型、手术时间、术后镇痛和导尿管的处理是躁动发生的危险因素。但由于本研究样本量较少,其结果有待于大样本量研究进一步证实。
参考文献
[1]鲍杨, 史东平, 封卫征, 等. 全麻苏醒期患者躁动的研究进展[J]. 临床麻醉学杂志, 2010, 26(2): 183.
[2]Lepous C, Lautner C A, Liu L, et al. Emergence delirium in adults in the post-anaesthesia care unit[J]. Anaesthesia, 2006, 96(6): 747.
[3]Malarbi S, Stargatt R, Howard K, et al. Characterizing the behavior of children emerging with delirium from general anesthesia[J]. Paediatr Anaesth, 2011, 21(9): 942.
[4]Kim Y H, Yoon S Z, Lim H J, et al. Prophylactic use of midazolam or propofol at the end of surgery may reduce the incidence of emergence agitation after sevoflurane anaesthesia[J]. Anaesth Intensive Care, 2011, 39(5): 904.
[5]Anghelescu D L, Rakes L C, Shearer J R, et al. Prevention of emergence agitation in seven children receiving low -dose ketamine and propofol total intravenous anesthesia [J]. AANA J, 2011, 79(3): 238.
[6]钟宝琳, 李优春, 黄桂明, 等. 成人全麻苏醒期躁动相关因素回顾性分析[J]. 现代预防医学, 2012, 39(11): 2858.
[7]陈易. 全麻术后认知恢复特征及其与苏醒期躁动的相关性分析[D]. 宁夏医科大学, 2013.
[8]孙文文. 全麻苏醒期患者重度躁动相关因素分析[D]. 大连医科大学, 2012.
[9]钱志成, 万勇, 王大庆, 等. 腹部手术患者全麻苏醒期躁动相关因素分析[J]. 四川医学, 2011, 32(11): 1710.
[10]夏晓玲, 徐莉莉, 沈春香, 等. 全麻手术患者苏醒期躁动原因及护理措施[J]. 临床合理用药杂志, 2013, 6(6): 117.
[11]傅丽东, 汤如荣, 王俊科, 等. 老年患者全麻苏醒期躁动发生的危险因素分析[J]. 中国神经精神疾病杂志, 2011, 37(1): 57.
[12]李仁虎. 全麻患者苏醒期躁动原因分析及舒芬太尼对其影响[D]. 安徽医科大学, 2011.
收稿日期:2015-09-18
中图分类号:R 614
文献标志码:A
文章编号:1672-2353(2016)01-163-03
DOI:10.7619/jcmp.201601061

