高频震荡通气在新生儿呼吸窘迫综合征中的应用效果评价
张维庭 温海峰
高频震荡通气在新生儿呼吸窘迫综合征中的应用效果评价
张维庭 温海峰
目的 探讨高频震荡通气治疗新生儿呼吸窘迫综合征的临床效果。方法 按照治疗方案不同将86例新生儿呼吸窘迫综合征患儿分为实验组(50例)和对照组(36例),实验组给予高频震荡通气治疗,对照组给予传统呼吸支持治疗,比较2组治疗效果。结果 2组患儿治疗后pH、PaO2水平较治疗前均明显升高[(7.28±0.09) vs (7.17±0.16)、(75.32±14.91)mmHg vs (39.81±19.31)mmHg,(7.23±0.10) vs (7.18±0.17)、(54.54±12.33)mmHg vs (39.77±20.21)mmHg];OI、PaCO2水平较治疗前均明显下降[(23±4) vs (34±10)、(34.59±11.11) vs (55.92±10.83)mmHg,(28±6) vs (35±9)、(41.55±12.80) vs (55.85±14.72)mmHg],差异有统计学意义(P<0.05);实验组患儿治疗后pH、PaO2水平显著高于对照组[(7.28±0.09) vs (7.23±0.10),(75.32±14.91) vs (54.54±12.33)mmHg];OI、PaCO2水平显著低于对照组[(23±4) vs (28±6),(34.59±11.11)vs (41.55±12.80)mmHg],差异有统计学意义(P<0.05);实验组患儿缺氧性心肌损害、坏死性气管支气管炎发生率均显著低于对照组[(34.00% vs 66.67%)、(12.00% vs 30.56%)],差异有统计学意义(P<0.05)。结论 高频震荡通气能够有效改善新生儿呼吸窘迫综合征患儿呼吸困难症状和血气分析指标,降低并发症发生率,临床效果显著。
高频震荡通气;传统呼吸支持;新生儿呼吸窘迫综合征
新生儿呼吸窘迫综合征又称新生儿肺透明膜病,指新生儿出生后不久即出现进行性呼吸困难和呼吸衰竭等症状,严重者可导致呼吸衰竭[1]。该病的发病与新生儿胎龄有关,病死率较高,需及时采取通气治疗改善患儿呼吸情况。传统鼻塞、面罩吸氧或持续正压通气易引发新生儿肺损伤等并发症,高频震荡通气技术很好的解决了上述问题[2]。现对江西省永丰县妇幼保健院在新生儿呼吸窘迫综合征中应用高频震荡通气的临床优势进行分析,报道如下。
1 资料与方法
1.1 一般资料 收集2010年2月~2015年2月江西省永丰县妇幼保健院收治的86例新生儿呼吸窘迫综合征患儿的临床资料。纳入标准:符合《诸福棠实用儿科学(第8版)》[3]中新生儿呼吸窘迫综合征相关诊断标准;单胎早产儿;经X线胸片检查结合临床表现确诊。排除标准:先天性心脏病患儿;呼吸系统先天发育不全患儿;有遗传代谢性疾病患儿;有其他重要脏器疾病患儿。按照治疗方案不同将86例患儿分为实验组50例和对照组36例。实验组男29例,女21例,胎龄(30.52±1.88)周,出生体质量(1.25±0.17)kg;对照组男22例,女14例,胎龄(30.68±1.26)周,出生体质量(1.31±0.22)kg。2组患儿的临床资料比较,差异无统计学意义,具有可比性。
1.2 方法 2组患儿均给予对症支持治疗,对照组在此基础上给予传统呼吸支持治疗,即视患儿实际情况选择面罩吸氧或持续正压通气;实验组给予高频震荡通气治疗:使用美国Sensor Medics公司生产的3100A型高频振荡呼吸机,参数设定为气道压12~15 cm H2O,振幅30~40 cm H2O,偏置气流15 L/min,呼吸比33%,视治疗效果逐渐调整参数[4]。
1.3 观察指标 记录2组患儿治疗前及治疗后24 h pH、氧合指数(OI)、血氧分压(PaO2)、血二氧化碳分压(PaCO2)水平变化情况,并比较2组并发症发生率。
1.4 统计学方法 使用SPSS 19.0统计和分析数据,计量资料采用“”表示,组间比较采用t检验;计数资料用例数(n)表示,计数资料组间率(%)的比较采用χ2检验。P<0.05为差异有统计学意义。
2 结果
2.1 2组患pH、OI、PaO2、PaCO2水平变化情况对比 2组患儿治疗后pH、PaO2水平均明显升高,OI、PaCO2水平均明显下降,与同组治疗前比较,差异有统计学意义(P<0.05);实验组患儿治疗后pH、PaO2水平显著高于对照组,OI、PaCO2水平显著低于对照组,差异有统计学意义(P<0.05)。见表1。
表1 2组患儿pH、OI、PaO2、PaCO2水平变化情况对比()
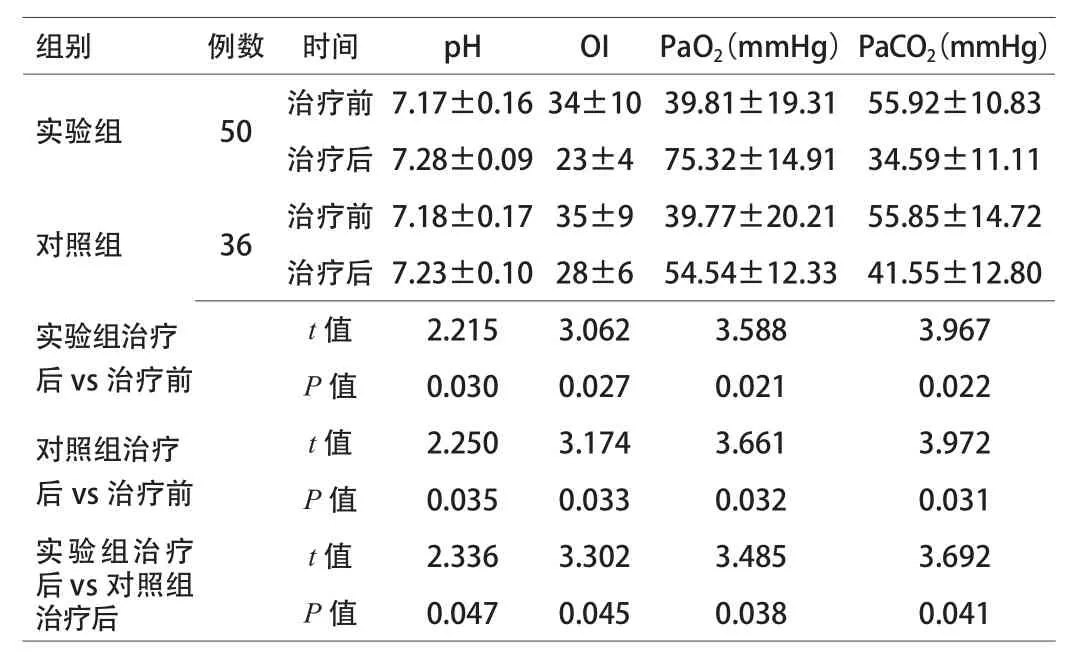
表1 2组患儿pH、OI、PaO2、PaCO2水平变化情况对比()
?
2.2 2组患儿治疗期间并发症发生率对比 实验组患儿缺氧性心肌损害、坏死性气管支气管炎发生率均显著低于对照组,差异有统计学意义(P<0.05)。见表2。
3 讨论
新生儿呼吸窘迫综合征发病的主要原因为新生儿肺结构发育不成熟和肺泡表面活性物质缺乏,临床上以采取机械通气和肺泡表面活性物质为主要治疗手段[5]。临床实践表明,早产儿肺结构发育不成熟,通气潜能也比较低,因此机械通气方式以高压、高氧浓度、高潮气量为主[6]。但治疗过程中易对患儿肺部造成损伤,肺气肿、坏死性气管支气管炎等并发症发生率较高[7]。高频震荡通气因频率较高,更接近新生儿的肺部共振频率,可有效控制潮气量和通气压力处于较低水平,即可达到有效通气量,促进患儿肺自主气体交换[8]。因此,能够有效改善高气压、高潮气量对患儿呼吸频率及肺部的影响,降低相关并发症的发生。但需要注意的是,高频震荡通气治疗费用较传统面罩吸氧或持续正压通气更高,虽然效果较好,但有一大部分家庭因治疗花费问题仍然选择较传统面罩吸氧或持续正压通气进行治疗,这也是限制高频震荡通气广泛普及的一个重要原因。
本研究结果显示,2组患儿治疗后pH、PaO2水平均明显升高,OI、PaCO2水平均明显下降,与同组治疗前比较,差异有统计学意义。表明2组呼吸支持治疗方式对新生儿呼吸窘迫综合征均有确切效果。但实验组患儿治疗后pH、PaO2水平显著高于对照组,OI、PaCO2水平显著低于对照组,表明高频振荡通气在改善患儿血气分析指标方面效果更佳。实验组患儿缺氧性心肌损害、肺出血、坏死性气管支气管炎发生率均显著低于对照组,表明高频振荡通气并发症少,安全性高。
综上所述,高频震荡通气能够有效改善新生儿呼吸窘迫综合征患儿呼吸困难症状和血气分析指标,降低并发症发生率,临床效果显著。
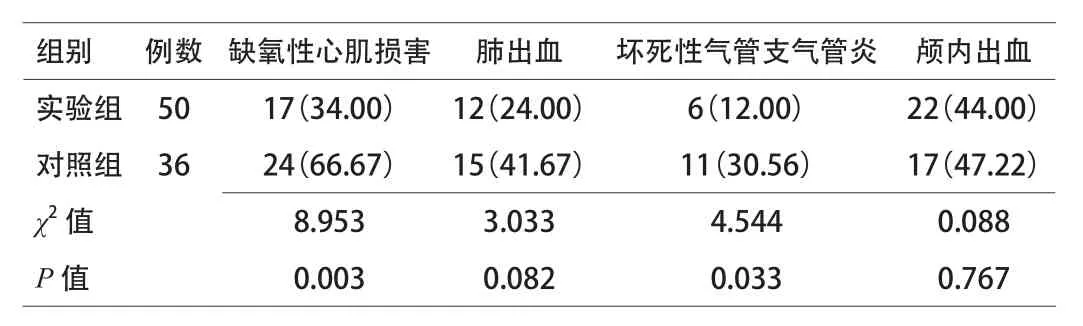
表2 2组患儿治疗期间并发症发生率对比[n(%)]
[1] 陈剑.新生儿呼吸窘迫综合征临床特点和高危因素分析[J].当代医学,2010,16(16):32-33.
[2] 陈乐,汪艳,张群威,等.常频和高频通气治疗早产儿呼吸窘迫综合征的疗效及安全性分析[J].临床和实验医学杂志,2015,14(9):758-761.
[3] 胡亚美,江载芳.诸福棠实用儿科学[M].第8版.北京:人民卫生出版社,2012:156-158.
[4] 赵丽霞,李长青.不同给氧方式对新生儿呼吸窘迫综合征血气分析的改善状况及疗效观察[J].当代医学,2013,19(23):101-102.
[5] 陈均,彭锡兰,吴雄基,等.高频震荡通气联合肺表面活性物质治疗新生儿呼吸窘迫综合征的临床研究[J].河北医学,2015,21(7): 1125-1128.
[6] 张劲松,黄文静,沈观乐,等.急性呼吸窘迫综合征临床诊断及规范治疗体会[J].右江民族医学院学报,2015,37(2):211-213.
[7] Daniel IW,Fiori HH,Piva JP,et al.Lamellar body count and stable microbubble test on gastric aspirates from preterm infants for the diagnosis of respiratory distress syndrome[J].Neonatology,2010, 98(2):150-155.
[8] 赵红涛.两种不同通气方式治疗急性呼吸窘迫综合征的疗效比较[J].中医临床研究,2015,7(7):136-137.
10.3969/j.issn.1009-4393.2016.16.021
江西 331500 江西省永丰县妇幼保健院(张维庭 温海峰)

