胎儿无脑回-巨脑回畸形产前诊断的研究进展
巫敏 综述 王慧芳 审校
(1. 广东省汕头大学医学院,广东 汕头 515041;2. 深圳大学第一附属医院,深圳市第二人民医院 超声科,广东 深圳 518035)
胎儿无脑回-巨脑回畸形产前诊断的研究进展
巫敏1,2综述王慧芳2*审校
(1. 广东省汕头大学医学院,广东 汕头515041;2. 深圳大学第一附属医院,深圳市第二人民医院 超声科,广东 深圳518035)
无脑回-巨脑回畸形(agyria-pachygyria),又称光滑脑(lissencephaly),是指大脑半球脑沟、脑回形成障碍的一类疾病[1,2],其中无脑回畸形(agyria)为大脑皮层完全无脑回[3],而巨脑回畸形(pachygyria)为伴浅小脑沟的宽大脑回,即不完全性脑回缺如,病变程度比无脑回畸形轻[4],两者均属神经元移行异常性疾病。临床上表现为癫痫、智力及语言障碍和其他神经功能异常[5],大多数患者生存期较短,且脑回缺如程度越重预后越差[1,2]。因此,产前胎儿无脑回-巨脑回畸形的早期诊断,有着重要的临床及社会意义。
1正常脑沟、脑回发育过程
脑沟和脑回是大脑皮层重要的两个解剖结构,皮层向内凹陷的区域称为脑沟或裂,沟之间向外凸出部位称为脑回。胎儿时期脑沟、脑回的发育有其特定的时间规律,可作为筛查大脑皮层是否正常发育的指标之一[6,7]。然而目前具体脑沟回初现的时间尚未有统一定论,曾认为主要的脑沟回于孕20~35周出现[8],后有学者发现从孕16周就已开始发育了,首先是大脑外侧裂[9],然后依次为顶枕沟和中央沟[10]。随着妊娠进展,皮层逐渐增厚,形成更多的脑沟回[1],孕23~25周时,大脑表面部分沟回均已开始发育,到孕27周可辨认出中央沟,而孕32~33周,出现第二、三级脑沟,此时胎儿脑沟回已基本发育完全[9,11],而至孕36周,胎儿大脑表面已与成人大脑相似[1]。
2无脑回-巨脑回畸形的发生机制及分类
无脑回-巨脑回畸形属于神经元移行异常疾病(neuronal migration disorders,NMD),在大脑发育过程中,由于各种物理因素(如放射线、高温)、生物因素(如病毒、细菌)、致畸物(如酒精、可卡因)及遗传因素等作用,使成神经细胞从胚胎生发基质向大脑表面移行过程受阻[12],胎儿大脑失去正常皮层的6层结构,代之以由异位神经元组成的紊乱的4层或6层皮层结构而形成的畸形[13]。所以,神经元在移行的任何阶段受阻都可能出现脑沟回的异常,尤其在胚胎神经系统发育早期(12~16周)[14]。且致病因素作用的时间和程度不同,所致的移行病变也不同[15,16],神经元移行障碍发生越早,畸形越严重[17]。
无脑回-巨脑回畸形因有多种表型及综合征而难以制定统一的分类,而传统上分为2类,Ⅰ类为典型的光滑脑,常发生在Miller-Dieker综合征、Norman-Roberts综合征,或孤立性光滑脑(ILS,不伴有其他脑外畸形)中;Ⅱ类为鹅卵石样光滑脑,常伴脑积水和其他脑部畸形,如Walker-Warburt综合征等[18]。
3胎儿无脑回-巨脑回畸形与染色体及基因的关系
目前发现无脑回-巨脑回畸形与LIS1(17p13.3)、DCX(Xq22.3q23)、TUBA1A(12q12-q14)、VLDLR(9p24)、ARX(Xp22.13)和RELN(7q22)这6种不同的基因突变有关[19,20],最常见的是LIS1和DCX基因的突变。LIS1基因及其编码PAFAHIBI蛋白与Miller-Dieker综合征(表现有光滑脑、特殊面部特征、生长发育迟缓及各种出生缺陷)直接相关,Stratton RF等[21]也在Miller-Dieker综合征患者染色体中检测出17p13.3。而65%的孤立性光滑脑与LIS1基因突变有关[22]。而由ARX基因突变所致病例较为少见,若其突变则会导致基底节异常和胼胝体缺如[23]。RELN基因异常会导致伴有严重皮质及小脑异常的常染色体隐性形式的无脑回-巨脑回畸形[24]。然而Guzel A等[25]报道了发生在一系血亲家族中的综合征,发现PAFAH1B1蛋白(17p13.3)或LIS1、14-3-3E、DCX、RELN 、VLDLR 和ARX基因的突变在此家族无脑回-巨脑回畸形成员中均可见。而后期也报道了在3例非血亲病例中发现隐性的LAMC3 (laminin γ-3)突变也导致了双侧枕叶巨脑回畸形[26]。
4胎儿正常脑沟、脑回发育的解剖学及影像学表现
4.1解剖早在1977年Dorovini-Zis K等[27]对胎儿尸体标本脑沟回进行解剖学研究,发现大脑内侧半球的某些脑沟在孕16~19周即可辨认,凸面脑沟则于孕20~24周可见[28]。
4.2超声Huang CC等[29]通过对比宫内超声及出生后超声图像,发现距状沟和大部分扣带沟前缘在孕28周前开始显示,在孕28~31周时,所有的扣带沟、中央沟后的脑沟、大部分颞下沟及覆盖的脑岛都可显示。随后陈晓康等[30]通过经腹超声观察692例孕19~39周胎儿,总结出顶枕沟、距状沟、大脑外侧裂在孕19周时即可显示(图1以大脑外侧裂为例,超声所示正常发育的脑沟),中央沟约在孕25周显示,而扣带沟、扣带回则在孕26周,且各脑沟深度与其孕周相关。Martin E等[31]提出大脑表面发育的四阶段改变:光滑脑表面、被浅沟及沟间液体分隔形成初级脑回、脑表面向更深层折叠、形成成人样脑表面。相应的超声图像变化如下:最初时脑沟为小点样回声,然后形成一个明显向内凹陷的“V形”回声,最后脑沟形成向脑实质内深入的“Y”形回声线,此过程与解剖学及MRI观察到的发育过程相似[2,32]。

图1 23孕周超声检查,红色箭头示胎儿外侧裂已发育
4.3MRI相比解剖学的内侧半球脑沟可于孕16~19周可辨,Girard N等[33]则报道了MRI最早可于孕18~20周识别。而凸面脑沟随后出现,经MRI可在孕24~27周时显示[28]。杨林林等[34]通过对比孕20~30周胎儿脑沟回宫内MRI及标本MRI图像时,发现两者在体现脑沟发育上一致性较好,表明产前MRI在脑沟回发育上有着较高真实性。图2为27周时胎儿MRI。
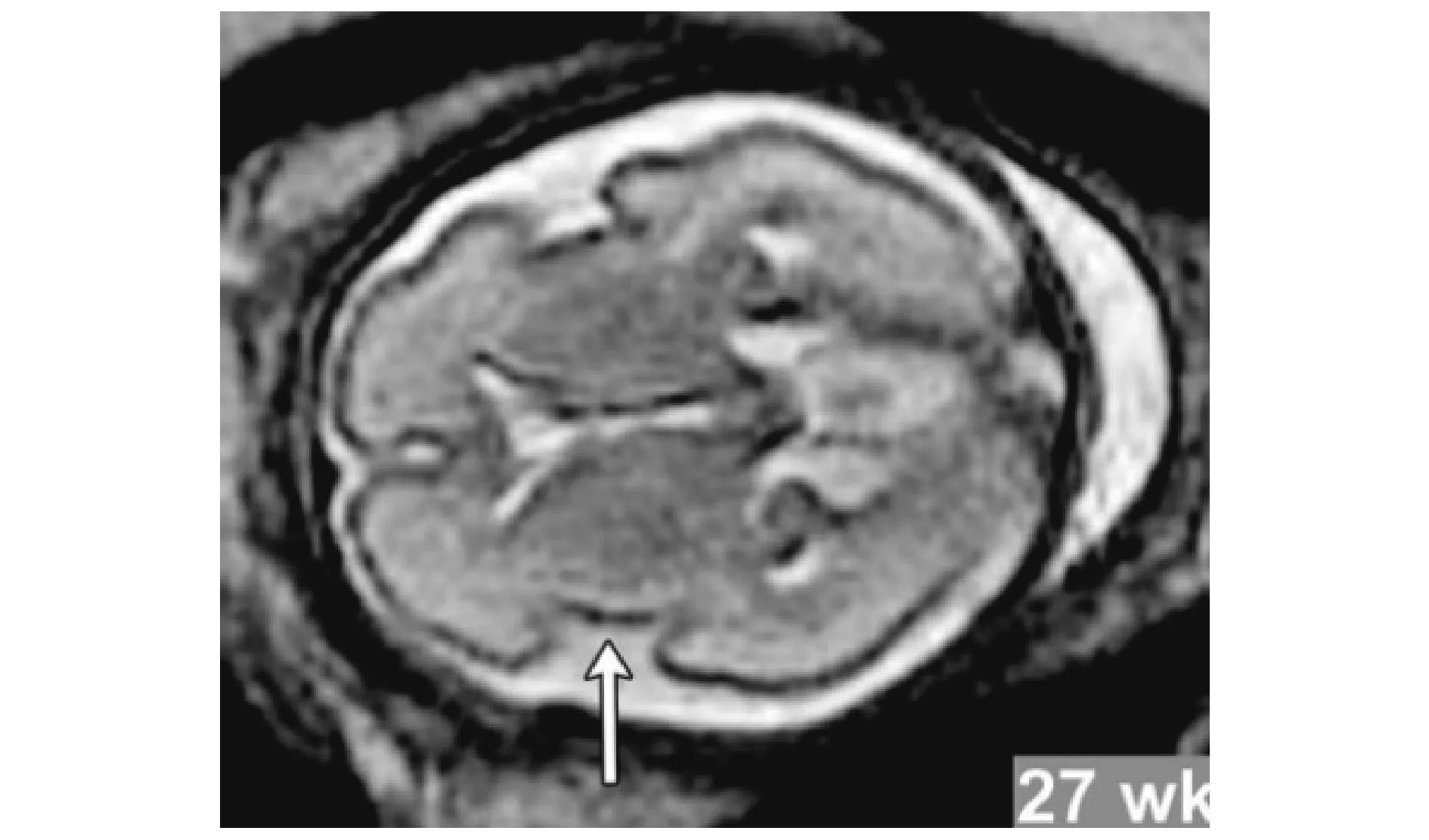
图2 27孕周胎儿MRI,箭头所指为胎儿正常发育的外侧裂[35]
许多学者都对解剖学及影像学方法产前观察胎儿脑沟回发育结果进行对比,Huang CC等[29]发现超声显示脑沟于孕28周前会晚于解剖学8~9周,至孕28~31周时晚1~3周。而Monteagudo A等[36]报道了经阴道超声显示扣带回的时间至少比神经解剖学观察到的晚8周。总而言之,脑沟回影像学的显示一般会晚于其解剖学观察的时间,而脑回显示要比脑沟要晚[7],而产前MRI观察脑沟回发育上相比超声有较高优越性。
5胎儿无脑回-巨脑回畸形产前诊断的研究进展
正常大脑沟回形成时间较晚,在孕24周前大脑表面光滑仍可能为正常表现,故在孕24周前进行产前诊断无脑回-巨脑回畸形非常困难,因而为了早期诊断,必须熟悉正常皮层发育过程的超声表现,若见可疑病例应进一步行MRI检查以验证超声诊断。
5.1胎儿无脑回-巨脑回畸形的产前超声诊断进展产前超声诊断胎儿无脑回-巨脑回畸形是一项重大挑战,早期文献也认为在孕27~28周前产前超声检查不能对其做出诊断[28,37],只能在中孕晚期之后[2],然而各项研究特别是解剖学及MRI均表明,其实脑沟的发育远远早于这个时间,也就是说我们其实能够更早地进行诊断。
吕国荣等[1]描述了无脑回畸形晚孕期超声表现:胎儿大脑表面仍无皱褶形成,侧脑室壁不光滑,常呈波浪样改变及脑中线结构发育异常,且常合并胼胝体发育不全和染色体异常,或伴发Miller-Dieker综合征、Norman-Roberts综合征、Walker-Warburg综合征等相关畸形。
而早中孕期胎儿无脑回-巨脑回畸形除了可通过脑回特征诊断外,还可结合光滑脑合并的征象加以辅助诊断。Kazuhisa Kojima等[38]曾报道了1例产前诊断的光滑脑,通过常规中孕期腹部超声发现双侧脑室增大,随即MRI检查得以确诊。而后期Fong KW等[39]通过回顾性研究,提出无脑回-巨脑回畸形最常见的超声表现是脑室扩张。另外Daniela P等[40]研究发现光滑脑常伴小头畸形,随后陈春红等[41]通过研究21例无脑回-巨脑回畸形资料,得出其伴发小头畸形的占80%,提示了头围偏小是胎儿无脑回-巨脑回畸形中的一个重要的超声表现。Saltzman DH等[42]报道了2例产前使用高分辨率超声诊断的无脑回-巨脑回畸形,提出产前超声诊断此畸形是有着重要的临床特征的,如除了某些病例是散发的,其余多为家族性的,有家族史的更需高度警惕,且最常见于Miller-Dieker综合征等,可疑病例可经皮脐带血取样获得DNA样本作染色体分析。当超声发现头围慢于其他生长指标,脑室扩大、胼胝体发育不良、羊水过多等都需要考虑此诊断,均应进一步做染色体检查。
为了更利于诊断,必须选择最优的诊断方法。早在1991年Monteagudo A等[43]即提出完整的胎儿神经系统超声检查应包括经阴道超声,可弥补经腹部超声的不足,特别是怀疑有胎儿畸形的病例。与此同时,许多研究者经对比二维及三维超声诊断结果,提出三维超声可能成为产前诊断颅脑异常的诊断工具[44]。后期陈晓康等[30]提出使声束垂直于脑沟定位平面,可使脑沟更早更容易确定,以提高诊断脑沟回发育异常的准确性。但是二维超声有时难以获得标准切面且易受胎动、母体肥胖、羊水量及颅骨声影的影响[45,46],常常出现漏诊,随后经随访或尸检研究[47]得出,使用二维联合三维超声诊断胎儿脑沟回发育异常的诊断符合率明显高于单纯二维超声检查,具有重要的临床意义。
综上,在孕24周前超声检查发现上述征象及24周后大脑沟回未见正常发育形态时,均应考虑该病的诊断,并利用经腹结合经阴道,二维联合三维超声,及声束垂直脑沟定位平面等方法以提高观察准确性,若有家族史则更应高度警惕,建议行染色体基因分析,并进一步行MRI检查以验证。
5.2胎儿无脑回-巨脑回畸形的产前MRI诊断进展Boardman P等[48]及其他研究者总结得出无脑回-巨脑回畸形的MRI图像特征:无脑回畸形表现为皮质增厚,白质变薄,两侧大脑半球呈“8”字形,常伴胼胝体发育不良、脑积水等;而巨脑回畸形则表现为脑回扁平宽大,脑沟浅小,灰白质交界处光滑,脑室可扩大;若无脑回和巨脑回畸形共存,顶枕叶常表现为无脑回,而额颞叶常表现为巨脑回。
对于孕妇而言,当其他非放射性的影像学检查诊断不足时,就需要进行MRI检查以明确诊断[49]。从20世纪80年首次报道了胎儿MRI技术[50]开始,人们即开始了胎儿MRI特别是胎儿神经系统MRI诊断的研究。由于MRI软组织分辨率高,不受胎位、母体体型、羊水量、肠气及骨骼声影等影响,在神经系统应用上有着特殊的优势[51],在超声怀疑存在胎儿异常时,进行MRI检查大都能得到有意义的发现[45]。而MRI在诊断胎儿脑沟回异常比超声检查更为清晰而准确,最适宜于孕22~24周检查[2], Sonigo等[52]在20例神经元异常病例中发现MRI可诊断80%的光滑脑,而目前已被证实为诊断神经元移行疾病的有效检查方式。但若过早检查,羊水量多,胎动频繁,图像质量较差且易误诊。而随着MRI技术的发展,快速采集序列的应用使其在极短时间内即可获得高质量胎儿图像,可弥补及证实超声诊断,许多研究也肯定了胎儿MRI的辅助诊断作用,使其成为继超声后的最有效的检查方法[45]。

图3伴Miller-Dieker综合征的无脑回-巨脑回畸形胎儿,此图为孕26周超声,相比同孕周大脑外侧裂低平(向上箭头)且伴有轻微脑室扩张(向下箭头)[53]
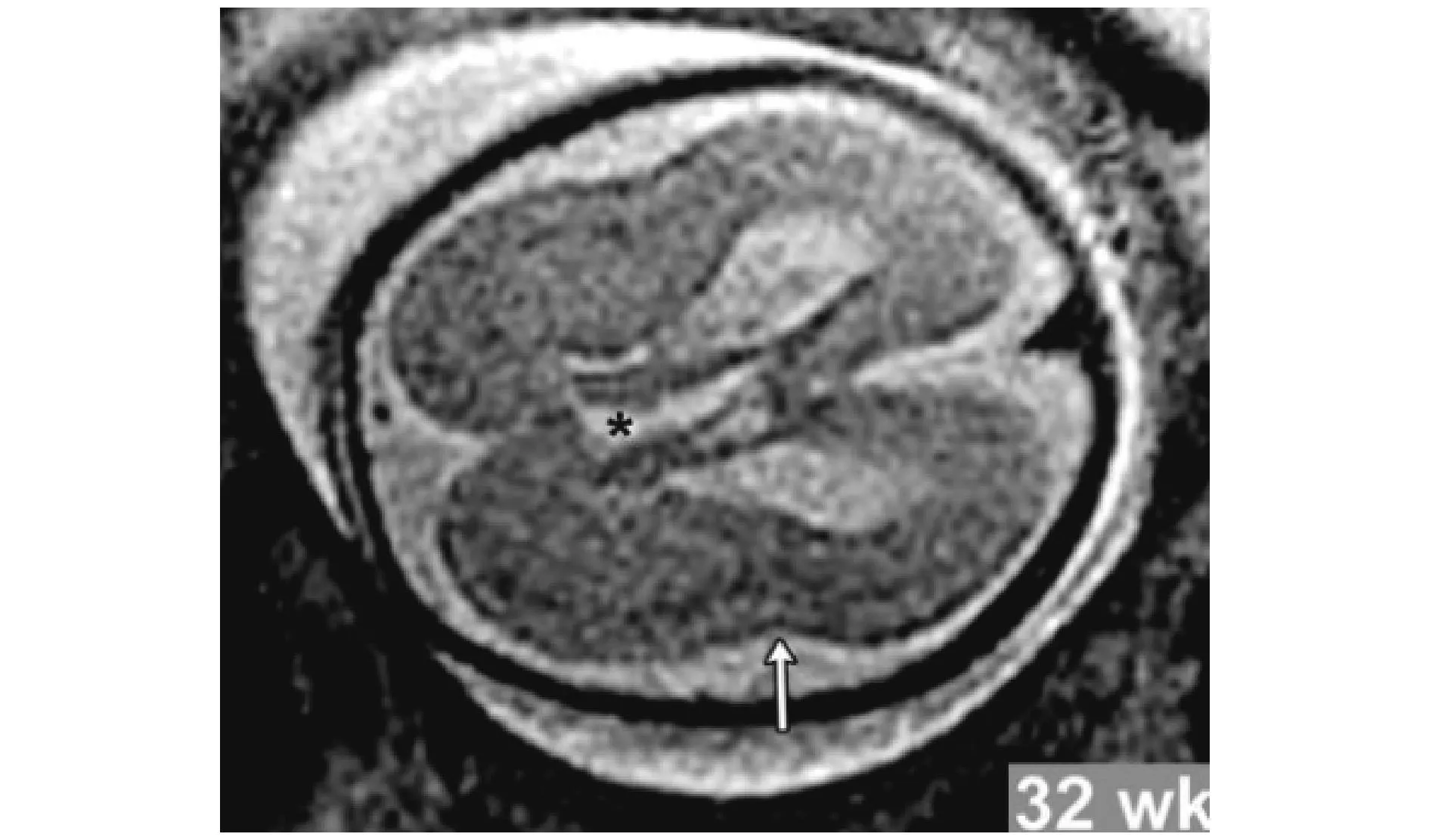
图4伴Miller-Dieker综合征的无脑回-巨脑回畸形胎儿,此图为孕32周胎儿的MRI检查,可见平滑的皮层及空洞脑,箭头所示为平坦的脑岛[53]

图5伴Miller-Dieker综合征的无脑回-巨脑回畸形胎儿,此图为孕34周胎儿标本,可见大脑表面光滑,箭头所指为平坦发育不良的脑岛[53]
6总结
产前超声检查作为便捷的非侵入性检查,可以观察到胎儿皮质发育情况,具有经济、安全等优势,是胎儿畸形产前筛查的首选方式,且可通过经腹结合经阴道,二维联合三维超声检查等方法,结合相应征象,极大地提高了胎儿无脑回-巨脑回畸形的检出率。而MRI检查价格昂贵、设备不如超声普及,且其安全性仍存在争议,尚不能成为首选检查方式,但MRI诊断胎儿脑沟回异常准确率高,当超声发现可疑病例时,可于孕22~24周进行MRI检查以确定诊断。因此熟悉正常胎儿颅脑发育过程及相应影像学表现,并通过超声、MRI等检查方式进行产前筛查及诊断,对孕产妇家庭及社会都有重大意义。
参 考 文 献
[1]吕国荣. 胎儿颅脑心脏畸形超声诊断[M]. 北京: 北京大学医学出版社,2010: 93-115.
[2]Paladini D, Volpe P. Ultrasound of congenital fetal anomalies: differential diagnosis and prognostic indicators[M]. CRC Press, 2007:43-45.
[3]Barkovich AJ, Kuzniecky RI, Jackson GD, et al. Classification system for malformations of cortical development: Update 2001[J]. Neurology, 2001, 57(12): 2168-2178.
[4]Ramirez D, Lammer EJ, Johnson CB, et al. Autosomal recessive frontotemporal pachygyria[J]. Am J Med Genet Part A, 2004, 124(3): 231-238.
[5]Liang JS, Lee WT, Young C, et al. Agyria-pachygyria: clinical, neuroimaging, and neurophysiologic correlations[J]. Pediatr Neurol, 2002, 27(3): 171-176.
[6]Garel C, Chantrel E, Brisse H, et al M. Fetal cerebral Cortex:normal gestational landmarks identified using prenatal MR imaging [J]. AJNR, 2001, 22(1): 184-189.
[7]Levine D, Barnes PD. Cortical maturation in normal and abnormal fetuses as assessed with prenatal MR imaging[J]. Radiology, 1999, 210(3): 751-758.
[8]Naidich TP, Grant JL, Altman N, et al. The developing cerebral surface. Preliminary report on the patterns of sulcal and gyral maturation—anatomy, ultrasound, and magnetic resonance imaging[J]. Neuroimaging Clin N Am, 1994, 4(2): 201-240.
[9]Hansen PE, Ballesteros MC, Soila K, et al. MR imaging of the developing human brain. Part 1. Prenatal development [J]. Radiographics, 1993, 13(1): 21-36.
[10]Lin M, Yuao G, Yuangui G, et al. MR imaging of brain morphology and myelination and relaxation time measurement in normal fetuses [J]. Chinese Journal of Medical Imaging, 2003, 5: 023.
[11]李胜利.胎儿畸形产前超声诊断学[M]. 北京: 人民军医出版社, 2014: 124-125
[12]Sun XZ, Takahashi S, Cui C, et al. Normal and abnormal neuronal migration in the developing cerebral cortex [J]. J Med Invest, 2002, 49(3/4): 97-110.
[13]Sapir T, Cahana A, Seger R, et al. LIS1 is a microtubule-associated phosphoprotein[J]. Eur J Biochem, 1999, 265(1): 181-188.
[14]Al-Suhaili A R, Sztriha L, Prais V, et al. Agyria-pachygyria: cerebral perfusion studies by 99m Tc-HMPAO SPECT[J]. Brain Dev, 1997, (2):138-143.
[15]肖家和, 刘畅, 魏懿. 巨脑回和无脑回畸形的CT, MRI诊断[J]. 生物医学工程学杂志, 2004, 20(2): 291-294.
[16]Barkovich AJ, Chuang SH, Norman D. MR of neuronal migration anomalies[J] . AJR Am J Roentgenol, 1988, 150(1): 179-187.
[17]莫瑞嘉, 农明进. 脑神经元移行异常的影像学诊断[J].实用放射学杂, 2004, 19(6): 552-554.
[18]Avela K, Toiviainen-Salo S, Karttunen-Lewandowski P, et al. Frontotemporal pachygyria-Two new patients[J]. Eur J Med Genet, 2012, 55(12): 753-757.
[19]Spalice A, Parisi P, Nicita F, et al. Neuronal migration disorders: clinical, neuroradiologic and genetics aspects[J]. Acta Paediatr, 2009, 98(3): 421-433.
[20]de Wit MC, Lequin MH, de Cool IF, et al. Cortical brain malformations: effect of clinical, neuroradiological, and modern genetic classification[J]. Arch Neurol, 2008, 65(3): 358-366.
[21]Stratton RF, Dobyns WB, Airhart SD, et al. New chromosomal syndrome: Miller-Dieker syndrome and monosomy 17p13[J]. Hum Genet, 1984, 67(2): 193-200.
[22]Guerrini R. Genetic malformations of the cerebral cortex and epilepsy[J]. Epilepsia, 2005, 46(s1): 32-37.
[23]Kato M, Das S, Petras K, et al. Mutations of ARX are associated with striking pleiotropy and consistent genotype-phenotype correlation[J]. Hum Mutat, 2004, 23(2): 147-159.
[24]Barkovich AJ, Kuzniecky RI, Jackson GD, et al. A developmental and genetic classification for malformations of cortical development[J]. Neurology, 2005, 65(12): 1873-1887.
[25]Guzel A, Tatli M, Bilguvar K, et al. Apparently novel genetic syndrome of pachygyria, mental retardation, seizure, and arachnoid cysts[J]. Am J Med Genet Part A, 2007, 143(7): 672-677.
[26]Barak T, Kwan K Y, Louvi A, et al. Recessive LAMC3 mutations cause malformations of occipital cortical development[J]. Nat Genet, 2011, 43(6): 590-594.
[27]Dorovini-Zis K, Dolman CL. Gestational development of brain[J]. Arch Pathol Lab Med, 1977, 101(4): 192-195.
[28]Toi A, Lister WS, Fong KW. How early are fetal cerebral sulci visible at prenatal ultrasound and what is the normal pattern of early fetal sulcal development? [J]. Ultrasound Obstet Gynecol, 2004, 24(7): 706-715.
[29]Huang CC. Sonographic cerebral sulcal development in premature newborns[J]. Brain and Development, 1991, 13(1): 27-31.
[30]陈晓康, 林惠通, 吕国荣, 等.超声观察胎儿大脑沟回发育及其临床意义[J]. 中华超声影像学杂志, 2009, 18(2): 149-152.
[31]Martin E, Kikinis R, Zuerrer M, et al. Developmental stages of human brain: an MR study[J]. J Comput Assist Tomogr, 1988, 12(6): 917-922.
[32]Ruoss K, Lovblad K, Schroth G, et al. Brain development (sulci and gyri) as assessed by early postnatal MR imaging in preterm and term newborn infants[J]. Neuropediatrics, 2001, 32(2): 69-74.
[33]Girard N, Raybaud C, Gambarelli D, et al. Fetal brain MR imaging[J]. Magn Reson Imaging Clin N Am, 2001, 9(1): 19-56.
[34]杨林林, 张忠和, 高瑾, 等. 20周至30周胎儿脑沟发育标本与宫内MRI对照显示[J]. 医学影像学杂志, 2012, 22(11): 1911-1914.
[35]Ghai S, Fong K W, Toi A, et al. Prenatal US and MR Imaging Findings of Lissencephaly: Review of Fetal Cerebral Sulcal Development 1[J]. Radiographics, 2006, 26(2): 389-405.
[36]Monteagudo A, Timor-Tritsch IE.Development of fetal gyri, sulci and fissures: a transvaginal sonographic study[J]. Ultrasound Obstet Gynecol, 1997, 9(4): 222-228.
[37]Monteagudo A, Timor-Tritsch IE. Fetal neurosonography of congenital brain anomalies[J]. New York, 2001: 141-182.
[38]Kojima K, Suzuki Y, Seki K, et al. Prenatal diagnosis of lissencephaly (type II) by ultrasound and fast magnetic resonance imaging[J]. Fetal Diagn Ther, 2001, 17(1): 34-36.
[39]Fong KW, Ghai S, Toi A, et al. OC029: Lissencephaly: prenatal ultrasound findings in a review of 16 cases[J]. Ultrasound Obstet Gynecol, 2003, 22(S1): 10-10.
[40]Pilz D, Stoodley N, Golden JA. Neuronal migration, cerebral cortical development, and cerebral cortical anomalies[J]. J Neuropathol Exp Neurol, 2002, 61(1): 1-11.
[41]陈春红, 金真, 吴沪生,等.神经元移行异常的临床特征和诊断[J].中华儿科杂志, 2005, 43(4): 248-251.
[42]Saltzman DH, Krauss CM, Goldman JM, et al. Prenatal diagnosis of lissencephaly[J]. Prenat Diagn, 1991, 11(3): 139-143.
[43]Monteagudo A, Reuss ML, Timor-Tritsch IE. Imaging the fetal brain in the second and third trimesters using transvaginal sonography[J]. Obstet Gynecol, 1991, 77(1): 27-32.
[44]Gonçalves LF, Lee W, Espinoza J, et al. Three-and 4-Dimensional Ultrasound in Obstetric Practice Does It Help? [J]. J Ultrasound Med, 2005, 24(12): 1599-1624.
[45]Lan LM, Yamashita Y, Tang Y, et al. Normal Fetal Brain Development: MR Imaging with a Half-Fourier Rapid Acquisition with Relaxation Enhancement Sequence 1[J]. Radiology, 2000, 215(1): 205-210.
[46]王光彬, 单瑞芹, 尹虹,等.MRI在胎儿中枢神经系统中的临床应用[J]. 中华放射学杂志, 2005, 39: 627-630.
[47]陈晓康, 吕国荣, 凌乐文,等. 二维联合三维超声诊断胎儿脑沟脑回发育异常的临床应用价值[J]. 福建医科大学学报, 2014, (3): 205-208.
[48]Boardman P, Anslow P, Renowden SA. Pictorial review: MR imaging of neuronal migration anomalies[J]. Clin Radiol, 1996, 51(1): 11-17.
[49]Shellock FG, Kanal E. Policies, guidelines, and recommendations for MR imaging safety and patient management[J]. J Magn Reson Imaging, 1991, 1(1): 97-101.
[50]Smith FW, Adam AH, Phillips WDP. NMR imaging in pregnancy[J]. Lancet, 1983, 321(8314): 61-62.
[51]Glenn OA. MR imaging of the fetal brain[J]. Pediatr Radiol, 2010, 40(1): 68-81.
[52]Rubod C, Robert Y, Tillouche N, et al. Role of fetal ultrasound and magnetic resonance imaging in the prenatal diagnosis of migration disorders[J]. Prenat Diagn, 2005, 25(13):1181-1187.
[53]Ghai S, Fong K W, Toi A, et al. Prenatal US and MR Imaging Findings of Lissencephaly: Review of Fetal Cerebral Sulcal Development 1[J]. Radiographics, 2006, 26(2): 389-405.
编辑:宋文颖
DOI:10.13470/j.cnki.cjpd.2016.01.010
*通讯作者:王慧芳,E-mail:kuangwhf2006@126.com
【中图分类号】R714.53
【文献标识码】A
(收稿日期:2015-07-14)

