急性脑梗死患者并发肺部感染的危险因素和预后分析
陈宇丹,胡文立,董谦,魏恒阳,纪蒙
(首都医科大学附属北京朝阳医院,北京100020)
急性脑梗死患者并发肺部感染的危险因素和预后分析
陈宇丹,胡文立,董谦,魏恒阳,纪蒙
(首都医科大学附属北京朝阳医院,北京100020)
目的分析急性脑梗死并发肺部感染的危险因素及预后情况。方法 选择急性脑梗死患者2 397例, 按照患者是否并发肺部感染将其分为感染组477例及非感染组1 920例,对比两组患者的年龄、高血压、吸烟、糖尿病、意识状态、心脏病、侵入性操作、慢性阻塞性肺病、吞咽困难、梗死范围,采用Logistic多因素回归分析其独立危险因素。治疗前后行NIHSS神经功能评分,记录住院时间及病死情况。结果 与非感染组比较,感染组患者年龄大,进行侵入操作、意识障碍、吞咽困难及大面积脑梗死者的比例高(P均<0.05);Logistic多因素回归分析显示,高龄、侵入操作、意识障碍、吞咽困难与急性脑梗死并发肺部感染有关(P均<0.05);感染组NIHSS减少率为13.06%±2.07%、住院时间(14.7±5.1)d、病死率为18.8%,非感染组分别为59.9%±3.52%、(9.3±4.0)d、1.6%,P均<0.05。结论 急性脑梗死并发肺部感染的危险因素包括高龄、侵入操作、意识障碍、吞咽困难与急性脑梗死;急性脑梗死并发肺部感染者预后不佳。
急性脑梗死;肺部感染;危险因素;预后分析
脑梗死是临床比较常见、多发的神经系统疾病,是由多种因素造引起部血液循环系统出现障碍、缺血以及缺氧等,导致局限性脑组织出现缺血性软化或坏死[1]。研究表明[2],现阶段该病在中老年人中具有发病率高、致死率高以及致残率高的特点,严重威胁到中老年人的生命健康。急性脑梗死并发肺部感染时可使患者住院时间显著延长,病死率提高,进一步威胁其生命安全[3]。为了分析急性脑梗死并发肺部感染的危险因素及其预后, 现对我院收治的477例急性脑梗死并发肺部感染者以及1 920例单纯急性脑梗死者的相关临床资料进行比较分析。
1 资料与方法
1.1临床资料选择2013年4月~2014年4月北京朝阳医院收治的急性脑梗死患者2 397例,男1 637例、女760例,年龄42~91(61.51±13.12)岁。患者均按照第四届全国脑血管病会议上制定的标准进行确诊,并经头颅MRI或CT证实。按照患者是否并发肺部感染[4]将其分为感染组447例及非感染组1 920例。
1.2分析方法收集所有患者的临床资料,分析比较两组患者以下指标:①并发肺部感染的相关因素:收集患者的年龄、高血压、吸烟、糖尿病、意识状态、心脏病、侵入性操作、慢性阻塞性肺病、吞咽困难、梗死范围等。②预后情况:住院及出院时采用美国NIHSS评估神经功能,计算NIHSS 减少率。NIHSS 减少率=(住院时 NIHSS-出院时NIHSS)/住院时NIHSS×100%。出院时记录患者住院时间及死亡情况,计算病死率。采用SPSS13.0统计软件处理两组数据,其中计数资料行χ2检验,计量资料行t检验;非条件多因素分析采取Logistic多因素回归分析[5,6]。P<0.05 为差异具有统计学意义。
2 结果
2.1急性脑梗死并发肺部感染的危险因素感染组年龄(70.31±11.11)岁、意识障碍172例、侵入操作168例、大面积脑梗死98例、吞咽困难83例,非感染组分别为(61.65±12.14)岁及30、90、30、30例,两组比较P均<0.05;感染组吸烟270例、高血压420例、糖尿病240例、心脏病120例、慢性阻塞性肺疾病90例,非感染组分别为1 260、1 590、930、420、270例,两组比较P均>0.05。Logistic多因素回归分析显示,高龄、侵入操作、意识障碍、吞咽困难与急性脑梗死并发肺部感染有关(P均<0.05)。
2.2急性脑梗死并发肺部感染的预后情况感染组NIHSS减少率为13.06%±2.07%,低于非感染组的59.9%±3.52%,P<0.05;感染组住院时间(14.7±5.1)d,长于非感染组的(9.3±4.0)d,P<0.05;感染组病死率为18.8%(90/447),高于非感染组的1.6%(30/1 920),P<0.05。
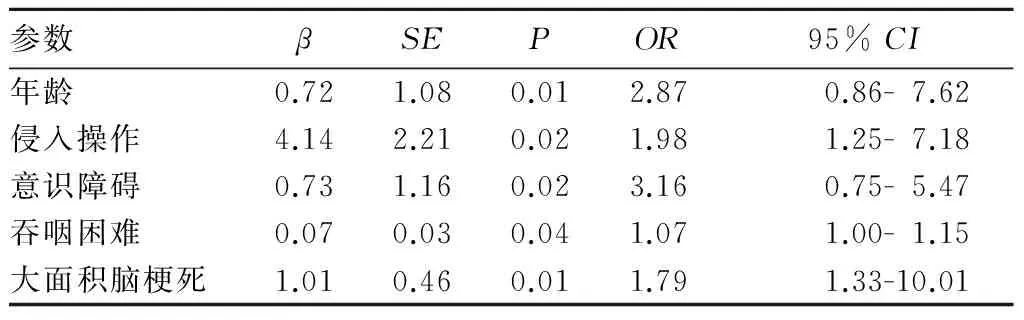
表1 急性脑梗死并发肺部感染的Logistic回归多因素分析结果
3 讨论
脑梗死患者容易并发感染,同时也是医院感染人群中的高危患者,其感染部位主要是肺[7,8]。患者中枢神经系统受到损伤后,颅内压会增高,能够导致神经源性肺水肿,引起肺淤血。这会直接造成患者出现呼吸衰竭以及全身缺氧,使患者更加容易并发肺部感染[9~11]。本研究中所有患者中伴有肺部感染的比率为20%,比二级甲等医院统一规定的院内感染比率(10%)明显要高,这与脑梗死患者更容易并发肺部感染的有关研究结论相符。
急性脑梗死并发肺部感染在老年患者中是比较常见的,并且容易使病情进一步恶化。有研究报道,卒中后肺炎与构音障碍性失语症、高龄、卒中后残疾程度、吞咽以及认知功能异常有关[12]。在本研究中,肺部感染与年龄、进行侵入操作、意识障碍、吞咽困难以及大面积脑梗死等因素相关。随着着年龄增高,患者机体自身抵抗力也随之下降,呼吸道以及肺组织的形态结构出现退行性变,其功能相对降低,容易引发肺部感染。急性脑梗死患者同时伴有意识障碍者引发肺部感染的可能性增大[13],因意识障碍会造成患者咳嗽反射消失、迷走神经兴奋,促进支气管内相关物质分泌,细菌在这种条件中能够进行大量繁殖,从而引起肺部感染。大多数脑梗死患者病情比较危急,需要进行吸痰、留置胃管以及气管插管等侵入性诊断与治疗操作,这些操作促使气道直接与外界环境相通,有利于细菌的侵入。
本研究发现感染组患者病死率为18.8%,而有研究报道其病死率可达31.1%[14]。因此,要采取积极有效的措施防治急性脑梗死并发肺部感染。例如:在治疗中需要加强临床护理,定时对患者进行翻身拍背,使其呼吸道保持通畅,避免误吸食物以及分泌物;增加患者的营养摄入,使氮、水电解质维持平衡,同时增加机体自身抵抗力;采取积极有效的方法控制原有疾病,避免引发多脏器衰竭;严格掌握进行侵入性操作的条件、操作规范,对已经实施气管插管及使用呼吸机者,可酌情使用抗生素预防感染,减少鼻饲反流;合理恰当的使用抗生素,根据患者痰、血培养结果用药,避免长时间应用多种抗生素而引发二重感染。减少肺部并发感染的出现,对患者的预后有改善作用,其治疗有效率也将提高。本研究结果显示,感染组患者在出院时NIHSS减少率低于非感染组,感染组平均住院时间比非感染组要长。提示伴有肺部感染的急性脑梗死者,其预后比单纯急性脑梗死者差。
总之,年龄、进行侵入操作、意识障碍、吞咽困难以及大面积脑梗死是急性脑梗死伴有肺部感染患者的危险因素;并发肺部感染者预后不乐观。
[1] 门中华.急性脑卒中合并肺部感染相关因素及对预后的影响[J].中华医院感染学杂志,2012,22(10):2053-2055.
[2] 邢娟,张保朝.老年脑梗死患者合并肺部感染的危险因素分析[J].江苏医药,2014,40(3):333-334.
[3] 彭伟,杨志强,周永涛.脑梗死合并肺部感染临床分析[J].中国药物经济学,2014,22(1):63-64.
[4] 刘艳艳,陈丽,赵菁,等. 脑梗死患者肺部感染的临床特点与预防措施[J]. 中华医院感染学杂志, 2015(23):5398-5400.
[5] 周蓉靖,白春峰, 戴文珍,等.脑梗死患者肺部感染临床特点与危险因素分析[J]. 中华医院感染学杂志, 2015, 25(17): 3970-3972.
[6] 朱莉,黄丽娜,杜敢琴.脑梗死患者康复期肺部感染的相关危险因素分析[J].中华医院感染学杂志, 2014, 24(5): 1158-1160.
[7] 任晓莉.急性脑梗死合并肺部感染23例预后分析[J].现代诊断与治疗,2012,13(11):2011-2012.
[8] Whalen LD, Khot SP, Standage SW. Hige-dose rosuvastatin treatment for multifocal stroke in trauma-induced cerebral fat embolism syndrome:a case report[J]. Pediatr Neurol,2014,51(3):267-267.
[9] 李如英,吴明华,张秀胜,等.急性脑梗死合并肺部感染危险因素素、转归及防治措施的临床分析[J].实用临床医药杂志,2012,21(24):26-28.
[10] Nisimura M, Estato V, de Souza EM, et al. Acute chagas disease induces cerebral microvasculopathy in mice[J]. PLoS Negl Trop Dis, 2014,8(7):2998-2998.
[11] Pumar JM, Banguero A, Masso A. Areas of hyperdensity following a mechanical intraarterial thrombectomy in acute ischaemic stroke[J]. Rev Neurol, 2014,59(2):88-88.
[12] Fuentes B, Cruz-Herranz A, Martinez-Sanchez P, et al. Acute ischemic stroke patients with diabetes should not be excluded from intravenous thrombolysis[J]. J Thromb Thrombolysis, 2014,38(4):522-527.
[13] Chen YD, Li SJ, Sun FH, et al. Monitoring of medical complications after acute ischemic stroke in a neurological intensive care unit[J]. Eur Neurol, 2011,66(4):204-209.
[14] Wartenberg KE, Stoll A, Funk A, et al. Infection after acute ischemic stroke: risk factors, biomarkers, and outcome[J]. Berrouschot J stroke Res Treat, 2011,1(1):614-830.
胡文立(E-mail: huwenli@sina.com)
10.3969/j.issn.1002-266X.2016.26.034
R743
B
1002-266X(2016)26-0093-02
2016-03-23)

