重度僵硬性脊柱侧后凸合并Chiari畸形的截骨手术治疗及疗效观察
赵浩 马华松* 陈志明 王晓平 吴继功 谭荣 陆明 赵福江
·临床论著·
重度僵硬性脊柱侧后凸合并Chiari畸形的截骨手术治疗及疗效观察
赵浩1,2马华松1,2*陈志明2王晓平2吴继功2谭荣2陆明2赵福江2
(1.安徽医科大学,安徽合肥230032;2.解放军306医院全军脊柱外科中心,北京100101)
背景:重度僵硬性脊柱侧后凸畸形合并Chiari畸形(Chiarimalformation,CM)的手术治疗难度大,风险较高,目前国内相关临床研究较少。目的:探讨重度僵硬性脊柱侧后凸畸形合并CM的后路全脊椎截骨术(posterior vertebral column resection,PVCR)治疗及近期临床疗效。方法:回顾性分析2011年2月至2015年2月收治的17例重度僵硬性脊柱侧后凸畸形合并CM患者的临床资料,其中男7例,女10例;年龄14~27岁,平均(19.7±7.3)岁。其中11例患者一期后颅窝减压术(posterior fossa decompression,PFD)术前存在神经损害症状。术前冠状位主弯Cobb角88°~135°,平均109.8°± 21.6°;矢状位后凸Cobb角80°~128°,平均92.7°±11.9°。所有患者均已完成一期PFD,准备二期行PVCR,记录患者术中出血量、手术时间、术后2周及末次随访时的影像学改变。结果:二期PVCR手术时间为286~570min,平均(369.5±102.1)m in;出血量为1700~4300m l,平均(2195.8±1092.4)m l。二期PVCR后全部获得随访,随访时间为8~39个月,平均(14.7± 3.5)个月。随访期间无断钉断棒发生,术后未出现新的神经损害并发症。术后2周冠状位主弯Cobb角25°~70°,平均46.2°±10.7°,矫正率为(54.3±11.5)%;术后2周矢状面后凸Cobb角为38°~65°,平均45.7°±12.4°,矫正率为(52.6±12.8)%,与术前相比较均有统计学差异(P<0.05)。末次随访冠状位Cobb角为30°~82°,平均48.7°±11.3°,丢失率为(3.8±2.6)%;矢状位Cobb角为40°~75°,平均47.9°±13.2°,丢失率为(5.7±3.4)%,与术后2周相比较均无统计学差异(P>0.05)。结论:对于重度僵硬性脊柱侧后凸合并CM患者,采用一期PFD、二期PVCR可获得满意的矫形效果,具有较高的手术安全性。
【Abstract】Background:It isdifficultand high-risk of surgical treatment for severe rigid kyphoscoliosisassociatedwith Chiarimalformation(CM),and there are few domestic clinical researches on it.Objective:To research the therapeutic regime of posterior vertebral column resection in severe rigid kyphoscoliosis combined w ith CM and its short-term clinicalefficacy. Methods:Seventeen patientswith severeand rigid kyphoscoliosisassociatedw ith CM treated from February 2011 to February 2015 were enrolled in this retrospective study.Therewere 7males and 10 femaleswith an average age of(19.7±7.3)years(range,14-27 years).Neurologic deficit syndrome existed in 11 patients before operation.Themean preoperativemajor coronal Cobb angle w as 109.8°±21.6°(range,88°-135°).Themean kyphosis Cobb angle w as 92.7°±11.9°(range,80°-128°).Posterior vertebral column resection(PVCR)was prepared after posterior fossa decompression(PFD)in all patients. Intraoperative blood loss,operation time and imaging changes(preoperatively,2 weeks postoperatively and at the last follow-up)were recorded.Results:The average operation time of PVCR w as(369.5±102.1)m in(range,286-570m in).The average blood losswas(2195.8±1092.4)m l(range,1700-4300m l).The averageperiod of follow-up was(14.7±3.5)months(range,8-39months)in all the patients.There was no instrument failure or new neurologic deficits at the final follow-up. Tw o w eeksafter PVCR,themajor coronal Cobb anglew as46.2°±10.7°(range 25°-70°)w ith the average correction rate being(54.3±11.5)%;the kyphosis Cobb anglewas 45.7°±12.4°(range 38°-65°)w ith the correction rate being(52.6±12.8)%. Therewere significant differences in themajor coronal Cobb angle and kyphosis Cobb angle before and after PVCR(P< 0.05).At the final follow-up,the coronal Cobb angle and kyphosisCobb anglewas 48.7°±11.3°(range 30°-82°)and 47.9°± 13.2°(range 40°-75°),respectively;the average lost rate was(3.8±2.6)%and(5.7±3.4)%.No significant differences were found in the coronal Cobb angle or kyphosis Cobb angle 2 weeks after PVCR and at the last follow-up(P>0.05).Conclusions:Tw o-staged surgery is safe and effective for severe rigid kyphoscoliosisassociated w ith CM.
【Keywords】Scoliosis;Arnold-ChiariMalformation;Osteotomy
小脑扁桃体下疝畸形,由Chiari于1891年首次报道,故也称Chiari畸形(Chiarimalformation,CM),是胚胎期后小脑先天性发育不良,在解剖上为小脑扁桃体等结构疝入上颈椎管内,发病率约0.7%[1,2]。僵硬性脊柱侧后凸畸形的矫形手术属神经高危手术,合并CM的矫形难度更大,神经损伤风险更高,目前国内相关临床研究较少。2011年2月至2015年2月采用一期行后颅窝减压术(posterior fossa decompression w ithoutduraplasty,PFD),二期行后路全脊椎截骨术(posterior vertebral column resection,PVCR)治疗重度僵硬型脊柱侧后凸畸形合并CM患者17例,均获得良好的矫形效果,现汇报如下。
1 资料与方法
1.1临床资料
2011年2月至2015年2月共收治重度僵硬型脊柱侧后凸畸形合并CM患者17例,男7例,女10例;年龄14~27岁,平均(19.7±7.3)岁。术前冠状位主弯Cobb角88°~135°,平均109.8°±21.6°;矢状位后凸Cobb角80°~128°,平均92.7°±11.9°。术前冠状面躯干偏移16~39mm,平均(27.1±12.7)mm;矢状面躯干偏移14~37mm,平均(25.4±13.2)mm。全脊柱MRI均确诊CM,其中14例伴随脊髓空洞,均已完成一期PFD,术后无神经系统并发症。一期PFD术前11例患者存在神经损害表现:其中膝腱反射减弱5例(双侧3例,左侧1例,右侧1例);左下肢肌力减退并肌肉萎缩1例;腹壁反射减弱或消失4例,躯体感觉减退1例。
所有患者均行全脊柱正侧位和左右最大侧屈位(bending像)X线片、全脊柱CT平扫+三维重建、全脊柱MRI检查,以明确脊髓病变情况;行心脏超声、肺功能及血气分析等检查,评估术前心肺功能。
1.2手术方法
1.2.1一期PFD:完善术前检查后进行术前评估。本组17例重度僵硬性脊柱侧凸合并CM患者均已完成一期PFD:采用全身麻醉,取俯卧位,Mayfield头架固定,设计枕外粗隆至C3,棘突后正中直切口,沿项韧带分离暴露枕骨鳞部、枕大孔区及寰椎后弓,将枕骨大孔上方骨质去除约3 cm×4 cm,咬开枕大孔后缘约3 cm,并将寰椎后弓咬除1.5~2 cm(进行小骨窗减压,不进行颈枕融合,维持颅颈交界区稳定),切除增厚的寰枕筋膜,完成硬膜外减压术。双极电凝下疝的小脑扁桃体使之皱缩,或行小脑扁桃体软膜下部分切除使之回缩至枕大孔平面以上,5-0显微缝线间断缝合软膜切口,术中严密止血,人工硬膜修补材料减张、严密缝合硬膜,不置引流管,分层严密缝合肌层、筋膜及皮肤各层。
1.2.2二期PVCR:PFD术后2周至2个月,患者一般情况恢复良好,11例患者术前存在的神经损害表现术后未加重,无新的神经损害并发症,完善术前检查后进行术前评估,二期行PVCR,采用全身麻醉,患者取俯卧位,标准后正中切开,骨膜下剥离显露手术区域,植入椎弓根螺钉,并透视确定螺钉位置的准确性。通过切除顶椎区拟进行截骨节段脊柱后方椎板、小关节,分别经凸侧、凹侧经椎弓根切除前方椎体及其相邻上下节段椎间盘及软骨板,并切除椎管前壁骨质结构(防止在加压合拢时损伤脊髓),截骨完成后采用钉棒系统进一步矫形,并进行凸侧加压闭合截骨间隙,凹侧进行撑开,在矫形过程中必须反复检查硬膜边缘有无截骨残留压迫,完成脊柱畸形的矫正。术中对患者进行唤醒实验,确认双下肢运动正常后,充分制做植骨床,利用自体骨(或同种异体骨)进行植骨融合。手术均在运动诱发电位(motor evoked potential,MEP)和体感诱发电位(somatosen sory evoked potential,SSEP)监测下进行,术中若出现诱发电位波幅下降或潜伏期延长,应立即减少矫形度数并进行唤醒试验,探查截骨断端及内固定,以判断术中是否出现脊髓、神经损伤并发症。
1.2.3术后处理及康复:术后常规抗生素治疗3~5 d;所有患者采用引流管闭合引流,24 h引流量<50m l时拔除引流管。术后卧床7~10 d后佩戴支具下地进行功能锻炼,佩戴支具保护至术后6个月。
1.3观察指标
记录术前、术后2周及末次随访时冠状面及矢状面主弯Cobb角;并观察矫形率及丢失率的变化情况。观察患者随访期间神经系统并发症、内固定并发症情况。矫形率=(术前Cobb角-术后Cobb角)/术前Cobb角×100%。Cobb角丢失率=(末次随访Cobb角-术后即刻Cobb角)/术后即刻Cobb角×100%。侧弯柔韧性指数=(术前Cobb角-侧屈位Cobb角)/术前Cobb角×100%。冠状面平衡(冠状面躯干偏移距离:C7铅垂线与骶骨正中线的距离);矢状面平衡(矢状位躯干偏移:C7铅垂线与过S1后上角垂线的距离),分别以冠状面及矢状面躯干偏移距离>20mm为冠状面、矢状面失平衡。
1.4统计学处理
采用SPSS 18.0统计软件进行数据处理,计量资料以均数±标准差表示,采用t检验进行统计分析,以P<0.05为有统计学差异。
2 结果
2.1一般情况
二期PVCR均为侧凸顶点单椎体截骨,切除T7椎体1例,T8椎体3例,T9椎体5例,T10椎体6例,T11椎体2例。手术时间为286~570 m in,平均(369.5±102.1)m in;出血量为1700~4300 m l,平均(2195.8±1092.4)m l。
二期PVCR术后均获得随访,随访时间为8~39个月,平均(14.7±3.5)个月。
2.2临床疗效
术后2周冠状位主弯Cobb角25°~70°,平均46.2°±10.7°,矫正率为(54.3±11.5)%;术后2周矢状面后凸Cobb角为38°~65°,平均45.7°±12.4°,矫正率为(52.6±12.8)%,与术前相比较均有统计学差异(P<0.05,表1)。末次随访冠状位Cobb角为30°~82°,平均48.7°±11.3°,丢失率为(3.8±2.6)%;矢状位Cobb角为40°~75°,平均47.9°±13.2°,丢失率为(5.7±3.4)%,与术后2周相比较均无统计学差异(P>0.05,表1)。
术后2周冠状面躯干偏移5~17mm,平均(8.7± 6.2)mm;矢状面躯干偏移6~17mm,平均(7.6±5.9)mm。末次随访冠状面躯干偏移平均7~23mm,平均(9.2± 11.3)mm;矢状面躯干偏移8~19mm,平均(9.1±7.6)mm。术后2周冠状位及矢状位躯干偏移得到满意纠正,末次随访有2例患者出现冠状面失平衡。典型病例见图1。
2.3并发症情况
本组17例患者术后无瘫痪及永久性神经损伤并发症。5例术前膝腱反射减弱和4例腹壁反射减弱轻度改善,1例躯体感觉减退明显改善,1例肌萎缩随访未见进行性加重,2例出现胸腔积液,1例行胸腔闭式引流术,1例保守治疗,均痊愈。2例患者随访期间出现冠状位失平衡,无感染及断钉断棒并发症。

表1 17例患者术前、术后及随访时的矫形情况(n=17,x±s)
3 讨论
3.1合并CM的诊断及治疗
CM是一种以小脑扁桃体下疝为主要特征的先天性疾病,多数伴有脊髓空洞(48%~88%)[3],本研究17例患者中14例伴随脊髓空洞,其发病机制尚不清楚。M ilhorat等[4]研究认为CM的产生与遗传关系密切,CM的发病存在着明显的遗传倾向,至于何种基因在起作用尚需大量循证医学研究。CM最常见的神经损害体征为腹壁反射消失或不对称、浅感觉减退和肌力下降。以上神经损害由于不严重易被忽略或被脊柱侧弯的外观畸形所掩盖。MRI检查可以明确CM和脊髓空洞症,明确小脑扁桃体的位置及脊髓异常情况,对脊髓病变的检查具有高度灵敏性和特异性,在显示椎管内病变方面具有不可替代的优势,对于以脊柱侧凸为首诊的患者,应常规进行MRI检查,有助于CM的明确诊断。对于CM的手术治疗目的主要是为了解除颈枕部脊髓压迫,使神经损害症状得到缓解[5]。Ferguson等[6]报道1例患者未接受CM及脊髓空洞治疗而直接施行脊柱矫形术,术中唤醒实验阳性,腰部以下全瘫,立即取出内固定物,术后1周恢复正常而行支具保守治疗,其神经损伤机制尚不完全清楚,笔者认为CM以及脊髓空洞的存在减小了原本有限的椎管内容积,随着脊柱三维矫形的快速发展,无论凹侧撑开、凸侧加压、去旋转,还是截骨技术,或多或少都会对椎管容积产生影响,进而引发脊髓神经损伤。现今脊柱外科学者们的共识是先对CM进行处理,以极大降低脊柱矫形的手术风险,提高手术安全性。但也有学者对此持怀疑态度,Xie等[7]对13例脊柱侧凸合并CM患者行一期后路脊柱侧凸矫形术,术后及随访未发现任何因手术而导致的神经并发症,3例术前有神经症状的患者术后神经症状得到逐步改善,因此认为矫形术前的后颅窝减压术不是必要的。脊柱矫形技术飞速发展,矫形效果大大提高,但考虑到神经并发症一旦发生结果多为灾难性的,故将CM患者交由神经外科医师处理成为众多骨科医师的不二选择。现今对于CM的处理观点是重建后颅窝的容积[8],因此最为经典的PFD成为治疗该类疾病的首选[9]。本研究认为PFD作为重度僵硬性侧后凸合并CM患者行截骨矫形术前的准备性手术,有利于减少脊柱侧后凸矫形时可能出现的神经并发症,PFD对于CM合并脊髓空洞的治疗作用得到一致认同,国外大量随访研究表明PFD术后临床症状会有所好转,影像学也证实伴有空洞的塌陷或直径减小,磁共振血管造影(magnetic resonance angiography,MRA)检查提示脑脊液流体力学研究也证实枕大池内脑脊液流动明显改善,远期疗效值得肯定[10-13]。本研究随访观察也证实PFD术后神经症状未加重甚至有所好转,对小部分随访患者行MRI检查见脊髓空洞范围缩小,本组患者一期PFD术前颅颈交界区结构正常,后颅窝小骨窗减压尽量保留原有结构,未进行枕颈固定融合,随访未出现寰枢关节不稳定及脱位并发症,至于将来是否会出现寰枢关节不稳或脱位还需进一步临床随访观察。
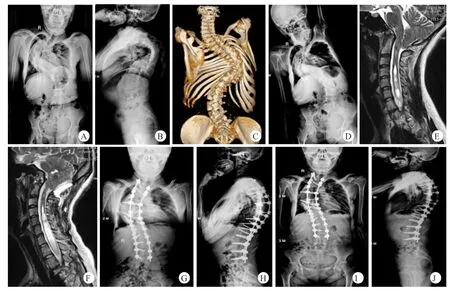
图1 患者,男,23岁,重度僵硬性脊柱侧后凸合并CM,行一期PFD,二期PVCR治疗
3.2重度僵硬性脊柱侧后凸的手术治疗
一般认为冠状位Cobb角>80°为重度脊柱侧凸,Bending位X线片矫正率<30%为僵硬性脊柱侧凸[14]。矢状位Cobb角>80°为脊柱后凸,重度僵硬性脊柱侧后凸畸形复杂,脊柱柔韧性差,手术难度大,出血多,神经并发症风险高,常规方法矫形效果不理想,后路截骨技术如Sm ith-Peterson截骨(SPO)和经椎弓根闭合截骨技术(PSO)常用于脊柱侧凸矫形,其对于冠状位及矢状位重建的矫形力度不如PVCR截骨,其应用于僵硬性脊柱侧后凸畸形矫正仍有限制和不足之处。PVCR是全部切除1个或1个以上的脊柱节段,对骨性结构进行离断,实现脊柱序列重塑矫形,1个节段的PVCR可以获得50°~70°侧凸或后凸的矫形效果,而且前柱按需要进行重建,可以达到同时矫正矢状面和冠状面上畸形的目的。Suk等[15]采用PVCR矫正重度僵硬性脊柱侧凸患者16例,平均矫形率为58.7%,取得良好矫形效果。史亚民等[16]对58例僵硬性脊柱侧后凸患者使用顶椎截骨治疗,术后患者侧凸、后凸矫正率分别为62.4%、63.5%。海涌等[17]对26例重度僵硬性脊柱侧后凸患者行PVCR治疗,侧凸、后凸矫正率平均在61.1%和51.6%。本研究中17例患者采用PVCR术治疗,侧凸、后凸矫正率分别为(54.3±11.5)%和(52.6±12.8)%,获得满意矫形效果。然而PVCR手术难度大,对术者的要求高,截骨量多,风险高,尤其是神经损伤并发症高是当前PVCR手术推广的瓶颈。
3.3合并CM的重度僵硬性脊柱侧后凸手术治疗的安全性及近期疗效评估
合并CM的重度僵硬性脊柱侧后凸手术的治疗难度和神经损伤风险高,Bradford和Tribuslul[18]报告了24例行截骨手术患者中发生神经系统并发症3例,发生率12.5%。Berven等[19]报告的13例截骨患者中发生暂时性下肢麻痹4例(30.8%),术后半年随访时症状消失。马华松等[20]对321例脊柱畸形截骨患者神经并发症分析认为,Cobb角>100°的重度脊柱侧后凸截骨治疗神经并发症的发生率为5.9%。本研究中17例患者术后未出现新的神经并发症,术前已存在的神经症状术后未加重,部分患者神经症状在随访期间有所改善。邱勇等[21]通过对52例伴发CM和(或)脊髓空洞的脊柱侧凸患者的治疗方案和临床疗效进行分析表明,对于无神经症状患者经牵引2周后无神经功能变化可直接行矫形手术,对有神经损害症状患者,应先做预防性手术处理,然后再行脊柱侧后凸畸形矫形手术,可获得安全有效的矫形效果。吴继功等[22]对合并无自觉症状的ChiariⅠ型畸形的脊柱侧凸患者,为防止脊柱侧凸矫形过程中脊髓受到牵拉而引起小脑和脊髓的损害,先行PFD后再进行脊柱侧凸矫形,取得满意的矫形效果。Charry等[23]认为PFD术后3~6个月后再行脊柱后路矫形术可以降低脊髓神经损伤的风险。以上国内外临床研究未涉及重度僵硬性脊柱侧后凸畸形合并CM的截骨矫形研究。回顾分析本研究中17例重度僵硬性脊柱侧后凸合并CM患者术前及术后的影像学表现可见侧后凸畸形严重,矫形难度大,采取分期手术治疗可降低矫形手术后神经并发症的风险,并取得了良好的矫形效果,随访期间出现2例冠状位失平衡,予以支具外固定保护,其余患者恢复满意,矫形无明显丢失。
PVCR是治疗重度僵硬性脊柱侧后凸畸形的有效方法,但是该手术操作难度大,风险高,对术者要求高,神经系统并发症是最严重的并发症之一。马华松等[20]认为术前已存在神经损害的患者为神经并发症的高危因素,术前存在神经损害提示脊髓已出现受压,手术操作更易加重神经损伤。术中实施SSEP、MEP和唤醒试验对降低神经损伤发生率具有重要作用,因此在重度僵硬性脊柱侧后凸合并CM患者的矫治过程中,不仅要取得满意的矫形效果,同时还要对患者可能出现的神经系统并发症进行全面的评估,术中实施SEEP及MEP监测尤为重要。
综上所述,对于合并CM的僵硬性脊柱侧后凸畸形患者,一期进行PFD,去除颈枕部脊髓压迫,使神经损害症状得到缓解,降低神经并发症的发生率,二期行PVCR,可取得良好的矫形效果,具有较高的手术安全性。本研究不足之处在于病例数较少、随访时间较短,随着患者年龄的增长,后期脊柱畸形矫形丢失是否会进展,神经损害是否加重,尚待继续随访观察。
[1]Strahle J,Muraszko KM,Kapurch J,etal.Chiarimalformation typeⅠand syrinx in children undergoing magnetic resonance imaging.J Neurosurg Pediatr.2011,8(2):205-213.
[2]Meadows J,Kraut M,Guam ieri M,et al.Asymptomatic Chiari typeⅠmalformations identified on magnetic resonance imaging.JNeurosurg,2000,92(6):920-926.
[3]邱勇.脊柱侧弯伴发Chiari畸形或/和脊髓空洞的临床评估.中华小儿外科杂志,2004,25(5):392-393.
[4]M ilhorat TH,Chou MW,Trinidad EM,etal.ChiariⅠmalformation redefined:clinical and radiographic findings for 364 symptomatic patients.Neurosurgery,1999,44(5):1005-1017.
[5]Nishizawa S,Yokoyama T,Yokora N,et al.Incidentally identified syringomyelia associated w ith ChiariⅠmalformation:isearly interventional surgery necessary?Neurosurgery,2001,49(3):637-640.
[6]Ferguson RL,DeVine J,Stasikelis P,etal.Outcomes in surgical treatment of'idiopathic-like'scoliosis associated w ith syringomyelia.JSpinal Disord Tech,2002,15(4):301-306.
[7]Xie J,Wang Y,Zhao Z,et al.One-stage and posterior approach for correction ofmoderate to severe scoliosis in adolescents associated with ChiariⅠmalformation:is a prior suboccipital decompression always necessary?Eur Spine J,2011,20(7):1106-1113.
[8]MenezesAH.Currentopinions for treatmentof symptomatic hindbrain herniation or Chiari typeⅠmalformation. World Neurosurg,2011,75(2):226-228.
[9]Attenello FJ,M cgirtMJ,AtibaA,etal.Suboccipitaldecompression for Chiarimalformation-associated scoliosis:risk factors and time course of deformity progression.JNeurosurg Pediatr,2008,1(6):456-460.
[10]Goel A,Desai K.Surgery for syringomyelia:an analysis based on 163 surgical cases.Acta Neurochir(wien),2000,142(3):293-301.
[11]Munshi I,Frim D,Stine R.Effectsof posterior fossa decompression with and without duraplasty on Chiarimalformation associated hydromyelia.Neurosurgery,2000,46(6): 1389-1390.
[12]Hayhurst C,Richards O,Zaki H,et al.Hindbrain decompression for Chiari-syringomyyelia complex:an outcome analysis com paring surgical techniques.Br J Neurosurg,2008,22(1):86-91.
[13]Perrini P,Benedetto N,Tenenbaum R,etal.Extra-arachnoi-dal cranio-cervicaldecompression for syringomyelia associated w ith ChiarⅠmalformation in adults:technique assessment.ActaNeurochir(w ien),2007,149(10):1015-1022.
[14]李明,刘洋,朱晓东,等.一期前路松解后路三维矫形治疗重度僵硬性脊柱侧凸.中华骨科杂志,2004,24(5):271-275.
[15]Suk SI,Chung ER,Kim JH,et al.Posterior vertebral column resection for severe rigid scoliosis.Spine(Phlia Pa 1976),2005,30(14):1682-1687.
[16]史亚民,侯树勋,王华东,等.后路椎体截骨矫正僵硬性脊柱侧后凸.中华骨科杂志,2004,24(5):266-270.
[17]海涌,陈晓明,吴继功,等.后路一期全脊椎截骨术治疗重度僵硬型脊柱侧后凸.中国脊柱脊髓杂志,2006,16(3): 183-186.
[18]Bradford DS,Tribus CB.Vertebral column resection for the treatment of rigid coronal deeompensation.Spine(Phila Pa 1976),1997,22(14):1590-1599.
[19]Berven SH,Deviren V,Sm ith JA,et al.M anagement of fixed sagittal plane deform ity:results of the transpedicular wedge resection osteotomy.Spine(Phila Pa 1976),2001,26(18):2036-2043.
[20]马华松,陈志明,杨滨,等.脊柱畸形后路截骨术神经并发症分析.中华外科杂志,2012,50(4):328-332.
[21]邱勇,王斌,朱泽章,等.脊柱侧凸伴发Chiari畸形和(或)脊髓空洞的手术治疗.中华骨科杂志,2003,23(9):564-567.
[22]吴继功,邹德威,马华松,等.合并无症状性Chiari-Ⅰ型畸形脊柱侧凸的手术治疗.中国骨肿瘤骨病,2009,8(6): 339-342.
[23]Charry O,Koop S,Winter R,etal.Syringomyeliaand scoliosis:a rewiew of twenty-five pediatric patients.JPediatr Othop,1994,14(3):309-317.
Efficacy ofosteotomy in the treatmentof severe rigid kyphoscoliosisassociatedw ith Chiarimalformation
ZHAO Hao1,2,MAHuasong1,2*,CHEN Zhim ing2,WANG Xiaoping2,WU Jigong2,TAN Rong2,LUM ing2,ZHAO Fujiang2
(1.AnhuiMedicalUniversity,Hefei230032,Anhui;2.Departmentof Orthopedics,SpinalCenterof PLA,the306th Hospitalof PLA,Beijing 100101,China)
2095-9958(2016)02-0016-06
10.3969/j.issn.2095-9958.2016.01-03
马华松,E-mail:mahuasong@vip.163.com
【关健词】脊柱侧凸;Arnold-Chiari畸形;截骨术

