儿童后肾腺瘤1例
尹春红,刘 凯,朱 铭
(1.青岛市妇女儿童医院影像科,山东 青岛 266034;2.上海儿童医学中心放射科,上海 200127)
儿童后肾腺瘤1例
尹春红1,刘凯1,朱铭2
(1.青岛市妇女儿童医院影像科,山东 青岛266034;2.上海儿童医学中心放射科,上海200127)
肾肿瘤;腺瘤;体层摄影术,X线计算机
后肾腺瘤(Metanephric adenoma,MA)是非常罕见的肾脏原发肿瘤,约占成人上皮性肿瘤的0.2%,现多认为良性,最早由Brisigotti于1992年提出并命名,主要发生于成人,儿童少见,最常见于50~60岁,自80年代至今全球共报道约100 例[1]。现将本院1例MA汇报如下。
病例男,4岁,发现右肾占位3周余。患儿神清,呼吸平稳。查体:精神反应可,发育正常,面色正常,营养:良好。浅表淋巴结未及。口唇无明显干燥,咽不红,扁桃体无肿大,口腔黏膜完整。听诊:心率100次/分,心律齐,心音有力,未及明显杂音。体温:腋温36.5℃。脉搏108次/分,呼吸25次/分,血压90/52mmHg(1mmHg=0.133 kPa),无发热,无血尿、尿频、尿急、尿痛及排尿困难。
血常规:红细胞7.46×1012L-1,血红蛋白184g/L,白细胞9.0×109L-1,中性粒细胞3.6×109L-1;尿常规:尿红细胞8/μL,尿白细胞10/μL;其他试验室检查无异常。骨髓涂片:骨髓增生活跃,红系较多见,其他未见异常。骨穿病理:骨髓造血细胞:脂肪细胞80∶20,粒红比约3∶1,巨核细胞轻度增生,CD61+,网状纤维未见明显增生。外院MR提示右肾占位,建议增强扫描。外院腹部B超显示肝大,右肾占位性病变。CT示(图1~4)右肾实质内见范围约1.71 cm×1.88 cm类圆形低密度影,边界清晰,平扫CT值约48HU,增强后轻度强化。初步诊断:右肾实质内占位,错构瘤可能。拟右肾肿瘤切除术。术中所见肿块位于右肾背侧,肿块质地软,打开肾包膜,摘除肾实质肿瘤,后腹膜无肿大淋巴结影。病理报告:MA。大体观察:可见一小块2 cm×2 cm组织块,灰白色。镜下观察:瘤细胞形态基本一致,细胞核核仁不明显,无病理性核分裂象,瘤细胞呈小管状、腺泡状,间质呈无细胞的黏液样变。免疫组化:P53(-),CD10(-),CD56(+),WT部分(+),CK(+),EMA (-),Vimentin(+),Ki-67少量(+),CD34(-)。
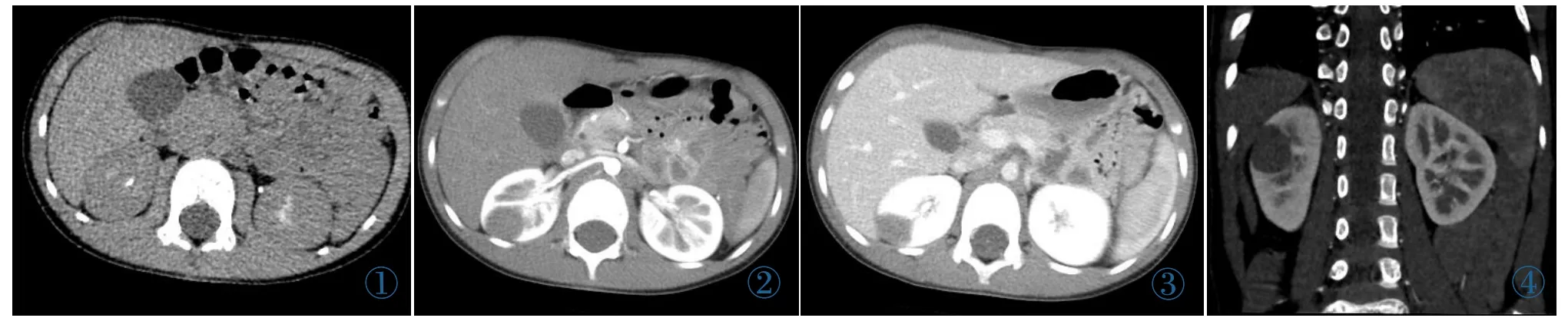
图1 平扫右肾上极可疑点状钙化灶,平扫CT值约为48 HU。 图2 增强后,动脉期,右肾上极类圆形轻度强化影,CT值约59 HU。图3 增强后,静脉期,右肾上极结节强化,CT值约83HU。 图4 冠状位重建,右肾上级轻度强化类圆形结节影。
讨论MA是非常罕见的肾脏原发肿瘤,主要发生于成人,儿童少见,最常见于50~60岁女性,男女发病率约为1∶2,最小年龄仅15月,最大83岁。WHO(2004)将MA、后肾腺纤维瘤及后肾间质瘤归为一类,统称为后肾肿瘤[2]。
目前,关于MA的影像表现只限于个例报道,无特异性,难以与其他肾肿瘤相鉴别,需术后病理明确诊断。术前肾穿病理检查假阴性可能性大,故所有MA术前基本都被误诊,且有报道MA存在远处转移可能[3],故有人建议行根治性患肾切除术。MA光镜:细胞小,无异型性,无或罕见核分裂象;瘤细胞密集排列呈腺泡和小管样,可形成乳头状结构、微囊结构、肾小球样及花蕾样结构,后两者形态是本病所具有的独特结构,具诊断和鉴别诊断的价值;细胞间质稀疏,瘤组织与周围肾组织分界清楚,为另一特征。免疫组化:文献报道不一,WHO(2004)指出CK7及EMA常呈阴性,CK及Vimentin呈阳性[4]。
该病诊断需要病理确诊,但需要与下述疾病作鉴别诊断:①肾乳头状癌,平扫肾实质肿块,类圆形或分叶状,密度多均匀,呈等或低密度,偶尔呈稍高密度;其内可有低密度区-陈旧出血或坏死,增强早期多明显不均匀强化,随后由于周围肾实质强化而呈相对不均匀低密度;肾周侵犯、肾静脉及下腔静脉瘤栓。不典型肾癌尤其是乳头状癌的影像学表现类似良性病变,需与MA鉴别[5];当乳头状癌细胞呈立方或柱状,有异型,细胞核仁明显,以真乳头样排列为主,间质为富血管的纤维组织,常伴有明显出血坏死,间质和乳头核心内常见较多泡沫细胞沉积;或免疫表型表现为WTl、CD57、CD56阴性,CK7、EMA、CK阳性,将有助于与MA鉴别;②血管平滑肌脂肪瘤(错构瘤)多为孤立病灶,常见于40~60岁女性;20%合并结节性硬化,常为多发。取决于三种成分的病例,发现脂肪可定性,乏脂肪性平滑肌脂肪瘤瘤内成分主要是血管、平滑肌,含有或不含有微量不成熟脂肪,平扫CT很难发现负值成分,延迟强化与MA鉴别有一定困难。③Wilms瘤:该肿瘤多发于小儿,平均发病年龄为3岁,90%在5岁以内,而MA则多发于成人及年长儿。CT中呈软组织密度肿块,内有片状低密度坏死区和出血灶,增强时肿瘤强化不均匀,肿瘤容易侵蚀压迫肾脏,使残存肾脏呈新月形。④肾母细胞瘤多为三相分化,可见胚芽组织及间叶成分,而MA中不见这两种成分[6]。肾母细胞瘤大体上分界清楚,但为恶性肿瘤,细胞异型明显,核分裂象多见,MA多为良性的生物学特征,细胞小且一致,核分裂罕见或缺乏,另外免疫组化和电镜也有助于鉴别诊断。
MA非常少见,影像学检查难以诊断该肿瘤,若B超呈高回声;CT表现为界清,密度均匀,平扫时密度高于周围肾组织,增强后低于周围肾组织,伴有红细胞增多症等表现中有两种以上者可考虑MA可能。迄今为止,MA认为预后良好,单纯肿块切除或肾切除即可达到治愈的目的,但是,也有报道可远处转移者,临床应加强随访;最终良恶性判断还需要病例的长期随访资料及深入的分子遗传学研究。
[1]刘明,薛潋滟,张玉珍,等.儿童后肾腺瘤的临床及CT表现[J].放射学实践,2006,21(8):841-843.
[2]Kupeli S,Baydar DE,Canakl F,et al.Metanephric adenoma in a 6-year-old child with hemihypertrophy[J].J Pediatr Hematol Oncol,2009,31(6):453-455.
[3]Amodio JB,Shapiro E,Pinkney L,et al.Metanephric adenoma in an 8-year-old child:case report and review of the literature[J].J Pediatr Surg,2005,40(5):e25-28.
[4]孙迪,申锷,谢华,等.儿童后肾腺瘤影像表现一例[J].中华医学超声杂志:电子版,2013,10(6):507-509.
[5]Zhu Q,Zhu W,Wu J,et al.The clinical and CT imaging features of metanephric adenoma[J].Acta Radiol,2014,55(2):231-238.
[6]严兵,王玉芸,皮健,等.儿童后肾腺瘤1例并文献复习[J].华西医学,2008,23(3):93-594.
Metanephric adenoma in children:report of one case
YIN Chun-hong1,LIU Kai1,ZHU Ming2
(1.Department of Radiology,Qingdao Women and Children Hospital,Qingdao Shandong 266034,China; 2.Shanghai Childrens’Medical Center,School of Medicine,Shanghai Jiaotong University,Shanghai 200127,China)
R737.11;R730.261;R814.42
B
1008-1062(2016)02-0150-02
2015-05-25;
2015-06-24
尹春红(1985-),女,山东邹平人,硕士研究生。E-mail:chunhongyinlove@126.com
刘凯,青岛市妇女儿童医院影像科,266034。E-mail:liukai1883@126.com

