不阻断肝门肝切除术在肝癌治疗临床应用研究
黄继超 夏华平 姜德清 柯群刚 樊继泷 郝占伟
1.江苏省连云港市第二人民医院肝胆外科,江苏连云港 222006;2.芜湖军分区第一离职干部休养所卫生所,安徽芜湖 241000
不阻断肝门肝切除术在肝癌治疗临床应用研究
黄继超1夏华平2姜德清1柯群刚1樊继泷1郝占伟1
1.江苏省连云港市第二人民医院肝胆外科,江苏连云港 222006;2.芜湖军分区第一离职干部休养所卫生所,安徽芜湖 241000
目的 探讨肝癌采用不阻断肝门切除术治疗临床效果。 方法 选取2011年6月~2016年6月连云港市第二人民医院肝胆外科行肝切除术的原发性肝癌患者41例,随机分为肝门阻断组(阻断组)21例和不阻断肝门组(不阻断组)20例,阻断组术中采用全肝入肝血流阻断,不阻断组术中不阻断入肝血流,比较两组临床资料。 结果 两组术中出血量、手术时间差异无统计学意义(P>0.05)。术后住院时间不阻断组明显少于阻断组(P<0.05)。两组术前白蛋白(ALB)、总胆红素(TBIL)及谷丙转氨酶(ALT)均差异无统计学意义(P>0.05),而术后1d及7d 阻断组TBIL、ALT均显著高于不阻断组, ALB显著低于不阻断组,有统计学差异(P<0.05)。阻断组并发症发生率为38.1%,而不阻断组为5%,明显低于阻断组(P<0.05)。结论 采用不阻断肝门肝切除治疗肝癌具有一定的安全性和可行性, 减少了对肝功能的影响,降低了术后并发症发生率,相对安全可靠,可操作性强,值得在临床推广应用。
肝门阻断;肝切除;肝癌;肝功能及并发症
原发性肝癌(肝癌)是全球第三大高病死率的肿瘤,严重危害人类的健康和生命[1-2]。在我国,肝癌因其高发病率及高死亡率严重影响了人们的身心健康。肝切除手术是目前治疗原发性肝癌最为有效的方法[3-5]。但因为肝脏的解剖结构非常特殊、血液供应极其丰富,所以肝切除术中极易出血,严重影响了手术操作及预后。尽量控制手术中的出血、减轻肝功能损害是决定手术成败的关键因素[6]。肝血流阻断技术经常被肝脏外科使用来控制或减少术中大出血。但肝脏尤其是合并肝硬化的肝脏,对缺血及缺氧较为敏感,入肝血流阻断可导致肝脏的缺血/再灌注损伤,甚至可能导致肝功能衰竭。尽管肝血流阻断技术不断的被改良和创新,但仍然不能完全消除肝脏的缺血/再灌注损伤,或因技术条件要求太高而无法推广应用。因此不阻断肝门肝切除术逐渐引起肝脏外科的广泛关注,为了探讨该项技术的临床应用价值,作者对本院普外科行肝癌肝切除术的、不阻断肝门与阻断肝门的两组患者资料进行对比分析研究。
表2 两组患者ALB、TBIL、ALT水平比较

表2 两组患者ALB、TBIL、ALT水平比较
组别 手术前 术后1天 术后7天ALB TBIL ALT ALB TBIL ALT ALB TBIL ALT阻断组 38.9±3.5 16.3±4.5 40.1±12.6 25.5±3.1 58.4±8.1 521.9±143.7 28.3±2.1 35.3±5.7 131.5±25.9不阻断组 39.3±4.2 15.5±3.9 38.8±13.1 32.9±2.5 21.2±7.5 195.7±133.5 35.3±2.2 16.5±4.3 73.5±22.5 t -0.127 -1.077 0.431 -3.218 5.837 2.881 -3.986 4.561 2.928 P 0.905 0.342 0.689 0.032 0.04 0.045 0.016 0.010 0.043
1 资料与方法
1.1一般资料
选择本院2011年6月~2016年6月行肝切除术的原发性肝癌患者41例。其中男28例,女12例,年龄35~72岁,中位年龄50.5岁;合并肝硬化36例;肿瘤最小直径为2.5cm,最大为7.2cm,平均直径(4.8±1.2)cm;部位:左肝内叶7例,左肝外叶10例,右肝后叶18例,右肝前叶5例。肿瘤数目:单个35例,2个5例。肿瘤包膜完整31例,不完整6例,无包膜3例;术前肝功能评级:Child A级34例,Child B级6例,但均经保肝治疗后均达到A级。根据是否肝门阻断划分为肝门阻断组(阻断组)和不阻断肝门组(不阻断组),差异无统计学意义(P>0.05),具有可比性。
1.2方法
两组手术方式均包含不规则肝切除术,规则肝叶或肝段切除术,围术期均给予护肝、预防感染等措施。阻断组采用全肝入肝血流阻断术,单次阻断时间<15min,阻断≤2次,开放时间5min。不阻断组术中保持入肝血流。手术方法如下:利用悬吊拉钩将术野充分暴露。肝周韧带切开,充分游离手术区域患侧肝脏以便于术中控制。于肝十二指肠韧带处预置阻断带以备用。以电刀在肝表面标记预切除范围,距标记线外0.5cm予间断全层“U”形缝合,以阻断切除区域的血流及肿瘤转移。采用钳夹和指折法相结合的方式断肝,配以超声刀离断细小脉管组织,对>2mm的胆管、血管分别予以钳夹、切断、结扎。肝断面对拢缝合,必要时可用生物胶止血。
1.3观察指标
统计两组的手术时间和术中出血量,分别于手术前、术后第1天、术后第7天检查两组患者外周血的血清白蛋白(ALB)、总胆红素(TBIL)及谷丙转氨酶(ALT)的数值,统计术后并发症(切口感染、腹水、胸腔积液、胆漏)发生率。
1.4统计学方法
2 结果
2.1肝门阻断组和不阻断肝门组患者术中出血量,手术时间及术后住院时间的比较
肝门阻断组术中出血量及手术时间与不阻断组比较接近,两组观察指标显差异无统计学意义(P>0.05)。术后住院时间不阻断组明显少于阻断组(P<0.05)。见表1。
表1 两组患者出血量、手术时间及术后住院时间比较
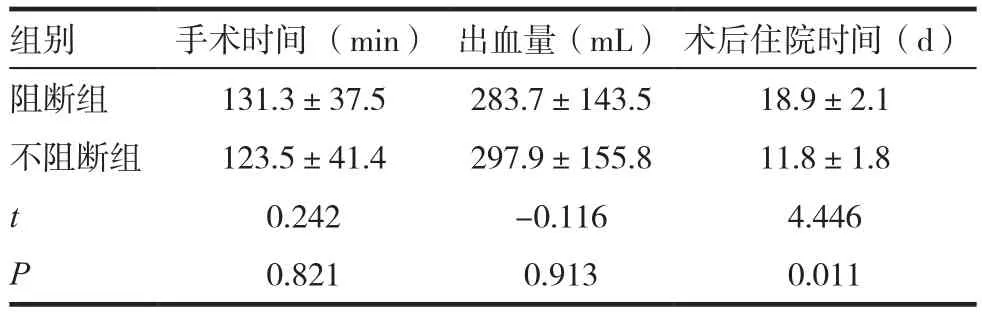
表1 两组患者出血量、手术时间及术后住院时间比较
组别 手术时间 (min) 出血量(mL) 术后住院时间(d)阻断组 131.3±37.5 283.7±143.5 18.9±2.1不阻断组 123.5±41.4 297.9±155.8 11.8±1.8 t 0.242 -0.116 4.446 P 0.821 0.913 0.011
2.2肝门阻断组和不阻断肝门组患者肝功能的比较
ALB、TBIL、ALT两组病例术前无明显差异(P>0.05)。阻断组在术后1及7d TBIL明显高于不阻断组,3例患者有明显黄疸;ALT也在术后1及7d比不阻断组升高明显;而术后1及7d阻断组ALB明显低于不阻断组,术后两组观察指标差异有统计意义(P<0.05)。见表2。
2.3肝门阻断组和不阻断肝门组术后患者并发症的比较
术后并发症:阻断组发生8例(胸腔积液3例、腹水3例、切口感染1例、胆漏1例),并发症发生率为38.1%(8/21)。不阻断组发生1例(胸腔积液1例),并发症发生率为5%(1/20)。不阻断组显著少于阻断组(χ2=4.76,P<0.05)。两组并发症均经治疗后痊愈。
3 讨论
随着科学技术的不断进步,肿瘤治疗的手段越来越丰富,但肝切除仍然是肝脏癌的主要治疗手段。肝脏解剖结构比较特殊,血供丰富、组织脆弱等因素导致了术中易出血,肝癌多数合并肝硬化导致缺血再灌注损伤的耐受性差、术后并发症发生率高,影响了肝癌的治疗及预后。如何有效控制术中出血是影响手术质量的重要因素,还是降低患者死亡率及术后并发症的重要因素之一[7]。如何解决这一问题也是贯穿整个肝脏外科发展的关键[8]。以往手术中常采用全肝血流阻断技术,有时需要全肝蒂阻断 ,甚至需行离体肝切除术 ,虽然可以较好的控制或减少出血,却又导致了肝脏缺血缺氧性损伤 ,增加了发生肝功能衰竭的风险[9]。
目前应用较广泛的是全肝入肝血流阻断(Pringle)法和间歇全肝入肝血流阻断法,却仍然不能完全控制术中出血,也不能避免肝脏的损伤,术后并发症及肿瘤早期复发的几率仍然可能会增加[10-12]。选择性入肝血流阻断技术进一步减少了肝脏缺血/再灌注损伤及并发症[13],但其仍然对残余肝细胞的能量代谢有影响[14],而且选择性肝血流阻断技术操作相对复杂,对术者技术水平要求高[15]。
本研究中,两组术中出血量、手术时间无明显差异(P>0.05),说明不阻断肝门并没有明显增加出血等手术风险,也不会导致手术时间延长,临床应用具有可行性。术后住院时间不阻断组明显少于阻断组(P<0.05),说明不阻断肝门肝切除减少了对肝脏的不利影响,更有利于患者术后快速恢复。ALT是肝缺血再灌注损伤的灵敏指标,所以可以根据术后血清TBIL、ALT等的变化来判断肝损伤的严重情况。阻断组在术后1天及7天TBIL及ALT明显高于不阻断组,而术后1天及7天阻断组ALB明显低于不阻断组,提示术后对肝功能的影响两组有显著差异(P<0.05),说明不阻断肝门肝切除可以有效减轻缺血/再灌注对肝脏的损伤,有利于术后肝功能恢复,能够有效降低手术风险及相关并发症。而且并发症统计结果也提示不阻断组明显优于阻断组(P<0.05),说明不阻断入肝血流肝切除术对减少并发症具有明显优势。
本次研究中,有两例因肿瘤较大和临近肝门,术中出血不易控制而进行了短暂的肝门阻断。笔者认为下列情况可考虑不阻断肝血流:(1)位于肝脏边缘直径小于5cm的病灶[16];(2)硬化明显的,预计肝门阻断耐受性差的患者;(3)小肝叶、肝段切除或不规则性肝切除,不推荐行规则半肝切除,尤其是技术不熟练者;(4)肝脏无异常肿大或增大,预计断肝时可控制断面的;(5)主刀医生要求技法娴熟、解剖清晰,手术团队配合默契。
综上所述,因研究资料存在一定不足,采用不阻断肝门,保持入肝血流肝切除治疗肝癌研究结果有一定局限性,但其操作简便,不需要解剖肝门等复杂的手术技术,而且减少了对肝功能的影响,降低了术后并发症发生率,相对安全可靠,实际操作强,适合临床推广应用,尤其对县市级医院具有较高临床推广应用价值。
[1]Forner A,Llovet JM,Bruix J.Hepatocellular carcinoma[J]. Lancet,2012,379(9822):1245-1255.
[2]Venook AP,Papandreou C,Furuse J,et al.The incidence and epidemiology of hepatocellular carcinoma:a global and regional perspective[J].The Oncologist,2010,15(4):5-13.
[3]吴若林,耿小平,赵红川,等.肝中叶切除术治疗中央区大肝癌25例临床分析[J].中华普通外科杂志,2013,28(3):200-204.
[4]祝明华,江寅芳,杨运海.肝癌术后孤立性肺转移灶切除术的临床应用[J].医学研究杂志,2013,42(5):117-119.
[5]Liang G,Wen T,Yan L,et al.A prospective randomized comparison of continuous hemihepatic with intermittent total hepatic inflow occlusion in hepatectomy for liver tumors [J]. Hepatogastroenterology,2009,56(91-92):745-750.
[6]陈孝平,汪健平.外科学[M].第8版.北京:人民卫生出版社,2013:432-434.
[7]董科,温尔刚,俞小炯.不同肝血流阻断技术在肝切除中应用的临床研究[J].四川医学,2010,31(12):1731-1734.
[8]Huang JF,Wu SM,Wu TH,et al.Liver resection for complicated hepatocellular carcinoma:challenges but opportunity for long-term survivals[J].J Surg Oncol,2012,106(8):959-965.
[9]章跃民,杨杰,尚现章,等.前入路半肝血流阻断法在巨块型肝癌规则性肝切除术中的应用[J].中国普通外科杂志,2011,20(7):781-783.
[10]Strobel O,Büchler MW.Intermittent Pringle manoeuvre:no reduction of blood loss according to recent RCT[J]. Chirurg,2012,83(11):994.
[11]Sanjay P,Ong I,Bartlett A,et al.Meta-analysis of intermittent Pringle manoeuvre versus no Pringle manoeuvre in elective liver surgery[J].ANZ J Surg,2013,83(10):719-723.
[12]郝胜华,杨湘武,杨文龙,等.间歇性肝门阻断是原发性肝癌术后早期肝内复发的一项危险因素[J].中华肝胆外科杂志,2013; 19(5):321-324.
[13]Fu SY,Lau WY,Li GG,et al,A prospective randomized controlled trial to compare Pringle maneuver,hemihepatic vascular inflow occlusion,and main portal vein inflowocclusion in partial hepatectomy[J].Am J surg,2011,201(1):62-69.
[14]严律南,曾勇,林琦远,等.半肝血流阻断下肝能量代谢变化的研究[J].中华肝胆外科杂志.2000,6(1):10-12.
[15]杨欢,王智鹏,张金辉.肝脏外科血流阻断与重建:技术进展及研究热点[J].中国组织工程研究,2014,18(46):7503-7508.
[16]陈孝平,张志伟.肝血流阻断方法和选择原则[J].中国医学信息导报,2011,26(18):11.
Clinical research of liver resection without hepatic blood inflow occlusion in treatment of liver cancer
HUANG Jichao1XIA Huaping2JIANG Deqing1KE Qungang1FAN Jilong1HAO Zhanwei1
1.Department of Hepatobiliary Surgery, Lianyungang Second People's Hospital,Lianyungang 222006,China;2.The First Departure Cadre Retreat for Clinics of Wuhu Military Area Command,Wuhu 241000,China
Objective To investigate clinical effect of non-blocking hepatic resection in treatment of liver cancer. Methods 41 cases of primary liver cancer carried on liver resection in Department of Hepatobiliary Surgery of Lianyungang Second People’s Hospital from June 2011 to June 2016 were selected and randomly divided into blocking hepatic portal group (blocking group) with 21 cases and non-blocking hepatic portal group (non-blocking group) with 20 cases. Liver blood flow was used in blocking group during the operation, and liver blood flow was not blocking-up in non-blocking group during operation. Clinical data of the two groups were compared. Results There was no difference in average amount of bleeding and operation duration (P> 0.05). Hospital time of non-blocking group were obviously fewer than that of blocking group (P<0.05).There were no significantly statistical differences in preoperative albumin (ALB), total bilirubin (TBIL) and alanine aminotransferase (ALT) between the two groups(P>0.05), while the TBIL and ALT of blocking group was higher than thao of non-blocking group on postoperative 1d and 7 d,but the ALB of block group was higher than that of non-blocking group,and it is significantly different (P<0.05). The complication rate of blocking group was 38.1%, which was significantly higherthan that of non-blocking group (5%)(P<0.05). Conclusion Hepatectomy for primary liver cancer without blocking hepatic portal has certain safety and feasibility. It can reduce the influence on liver function and decrease the incidence of postoperative complication. The case shows that the technique with relative safety and reliability was suitable for operation, and it is worth to be spread and clinical application.
Blocking hepatic portal;Hepatectomy;Liver cancer,;Liver function and complication
R657.3
B
2095-0616(2016)18-165-04
(2016-06-30)

