腹腔镜和开腹手术治疗胃间质瘤的安全性及肿瘤学疗效比较
冯秋生,李怡红,王晓娜,岳新,毕俊忠,翟东良,赵连增,谢艳萍
(河北省唐山市丰南区医院1.外一科,2,超声科,河北 唐山 063300;3,天津市肿瘤医院胃部肿瘤科,天津 300060;4.浙江省湖州市第一人民医院,浙江 湖州 313000)
腹腔镜和开腹手术治疗胃间质瘤的安全性及肿瘤学疗效比较
冯秋生1,李怡红2,王晓娜3,岳新3,毕俊忠1,翟东良1,赵连增1,谢艳萍4
(河北省唐山市丰南区医院1.外一科,2,超声科,河北 唐山 063300;3,天津市肿瘤医院胃部肿瘤科,天津 300060;4.浙江省湖州市第一人民医院,浙江 湖州 313000)
目的对比腹腔镜与开腹术治疗胃间质瘤的临床疗效及安全性。方法选取2009年1月-2012年12月丰南区医院门诊确诊且进行手术治疗的连续胃间质瘤患者为研究对象,按手术方式分为腹腔镜组(58例)及开腹术组(47例)。对比两组的围手术期情况、术后恢复情况及随访期生存情况。结果两组的手术方式大致相同(>0.05),但腹腔镜组的手术时间、术中出血量、恢复肛门排气时间、恢复全流食、半流食的时间、住院时间低于开腹组(<0.05),其术中风险等级也优于开腹组(<0.05);腹腔镜组均快于开腹组(<0.05);术后并发症的Clavien-Dinbo评级,腹腔镜组以I、II级为主,开腹组以II、III级为主,开腹组的并发症情况较腹腔镜组更为严重(<0.05);此外,开腹组术后进行辅助治疗者的比例高于腹腔镜组(<0.05);腹腔镜组复发率6.7%,低于开腹组10.6%,两组相比差异无统计学意义(>0.05);3年无瘤生存率94.5%,高于开腹组,两组相比差异无统计学意义(<0.05)。结论腹腔镜手术相对于开腹术具备更好的手术安全性与更低的术中风险,有利于促进恢复。其近期肿瘤学疗效与开腹术相当,今后的研究应注重其远期肿瘤学疗效。
胃间质瘤;腹腔镜;开腹术;肿瘤学疗效
胃间质瘤(gastrointestinal stromal tumor,GIST)是一种间叶源性肿瘤,属于胃肠道最为常见的肿瘤之一。临床研究表明,胃间质瘤具有广谱的生物学行为潜能,因此其临床症状与肿瘤部位、形态、大小、生长方式等有关[1-2]。胃间质瘤可分为良性、交界性及恶性。恶性肿瘤一般会向肝、肺、骨骼等处发生远端转移。近来的研究表明,即使是形态温和、直径1~2 cm的良性肿瘤也可能发生转移。另一方面,直径在2 cm以下的早期胃间质瘤一般不具备明显的临床症状或体征。而随着肿瘤体积的增大,其临床症状逐渐明显,但却缺乏特异性,主要表现为腹痛、腹胀、上消化道出血等,容易与其他胃肠道疾病混淆。因此,针对胃间质瘤的早期诊断和治疗尤为重要[3-5]。由于胃间质瘤大多呈局限性生长,且极少发生淋巴结转移,因此手术过程中不需对淋巴结进行大面积清扫。上述特点为腹腔镜手术创造了有利条件。随着腹腔镜技术的不断发展,其创伤小、疗效佳等优势使其被广泛应用于胃和小肠的间质瘤[6-7]。本研究拟对照行开腹术和腹腔镜手术的胃间质瘤患者的临床资料,从手术安全性和肿瘤学疗效两方面来评价2种术式。现报道如下。
1 资料与方法
1.1 研究对象
2009年1月-2012年12月丰南区医院门诊确诊且进行手术治疗的连续胃间质瘤患者。纳入标准:①所有患者均经腹部CT、超声、胃镜等检查手段确诊,肿瘤部位及大小明确;②术后均进行穿刺活检,确诊病理结果;③患者均为初诊胃间质瘤患者;④医师向患者及其家属明确说明腹腔镜手术及开腹手术2种术式的优缺点,由患者自主选择手术方式且签署同意书。排除:①肿瘤发生远端转移者;②联合脏器切除者。
1.2 方法
患者入院后,积极进行各项检查,纠正水、电解质失衡,对于肠梗阻者行胃肠减压,对于其他合并症患者行对症治疗。
1.2.1 腹腔镜手术患者均行常规气管插管全身麻醉,取仰卧位。以气腹针穿刺,制造气腹,术中压力维持在15 mmHg。由脐下缘放置穿刺套管(12 mm),选择4孔法或5孔法放置腹腔镜(30°)及操作孔:分别于左侧前肋缘下2 cm处及左腹直肌外缘上1 cm处置入12和5 cm 2个Trocar(12 cm)作为主操作孔和副操作孔。若选择4孔法,则最后一孔的位置应根据肿瘤位置、形态等进行适当调整;若选择5孔法,则另外置入2个5 mm Trocar作为助手的主副操作孔。以腹腔镜寻找确定肿瘤位置,对于无法确定者,辅以胃内镜定位。于腹腔镜下对胃间质瘤进行胃楔形切除或胃大部切除(切线距肿瘤边缘>2 cm),标本装袋经左侧12 mm Trocar或延长切口或辅助切口取出;术中活检标本由主导操作孔取出。术中各项操作应尽量轻柔缓和,避免肿瘤破碎。
1.2.2 开腹术患者均行常规气管插管全身麻醉,取仰卧位。做腹部正中切口,对包括肿瘤在内的1~2 cm胃壁组织进行切除。对于胃大弯侧及胃底的肿瘤行楔形切除;对于幽门前和胃窦的肿瘤行远端切除术,并重建消化道;对于接合食管处的肿瘤行近端切除,并进行消化道重建。
1.3 评价指标及方法
1.3.1 胃间质瘤的诊断标准手术中的病理标本均进行石蜡包埋切片,于光镜下观察肿瘤大小、核分裂像、分化类型、淋巴结转移等情况。同时,免疫组织化学检测抗原-117(cluster of differentiation,CD117)、抗原-34(cluster of differentiation-34,CD34)CD34、S-100蛋白、波形蛋白(Vimentin)(+),CD117阳性者则确诊为胃间质瘤[8]。
1.3.2 评价指标①围手术期相关指标:包括术中风险等级、手术时间、住院时间、手术方式、术中出血量、术中并发症等。其中术中风险等级以美国国立卫生研究院(National Institutes of Health,NIH)2008版专家共识中的风险分级系统作为依据。②术后恢复情况:包括术后辅助治疗情况、恢复肛门排气时间、恢复全流食时间、恢复半流食时间、术后并发症。其中术后并发症以Clavien-Dinbo评分系统进行评价,其等级越高,术后并发症越严重。③随访期生存情况:通过出院后的门诊记录、电话随访患者或其家属,调查患者在随访期的复发情况和死亡情况。根据患者情况,出院后定期复查腹部CT增强,必要时复查电子胃镜。其中,低危患者每半年复查1次,中危及高危患者术后每3个月复查1次,根据复查结果决定后续复査的时间。
1.4 统计学方法
采用SPSS 15.0统计软件进行数据分析,计量资料以均数±标准差(±s)表示,两两比较行检验。计数资料以百分率(%)表示,两两比较行χ2检验,<0.05为差异具统计学意义。
2 结果
2.1 一般资料比较
按照以上标准,纳入病例105例,其中58例行腹腔镜手术(腹腔镜组),47例行开腹手术(开腹术组)。两组患者的一般资料差异无统计学意义。见表1。
2.2 围手术期指标
2.3 术后恢复情况比较
腹腔镜组恢复肛门排气时间、恢复全流食、半流食的时间均快于开腹组(<0.05);术后并发症的Clavien-Dinbo评级,腹腔镜组以I、II级为主,开腹组以II、III级为主,即开腹组的并发症情况较腹腔镜组更为严重(<0.05);此外,开腹组术后需进行辅助治疗者的比例也明显高于腹腔镜组(<0.05)。见表3。
2.4 肿瘤学疗效比较
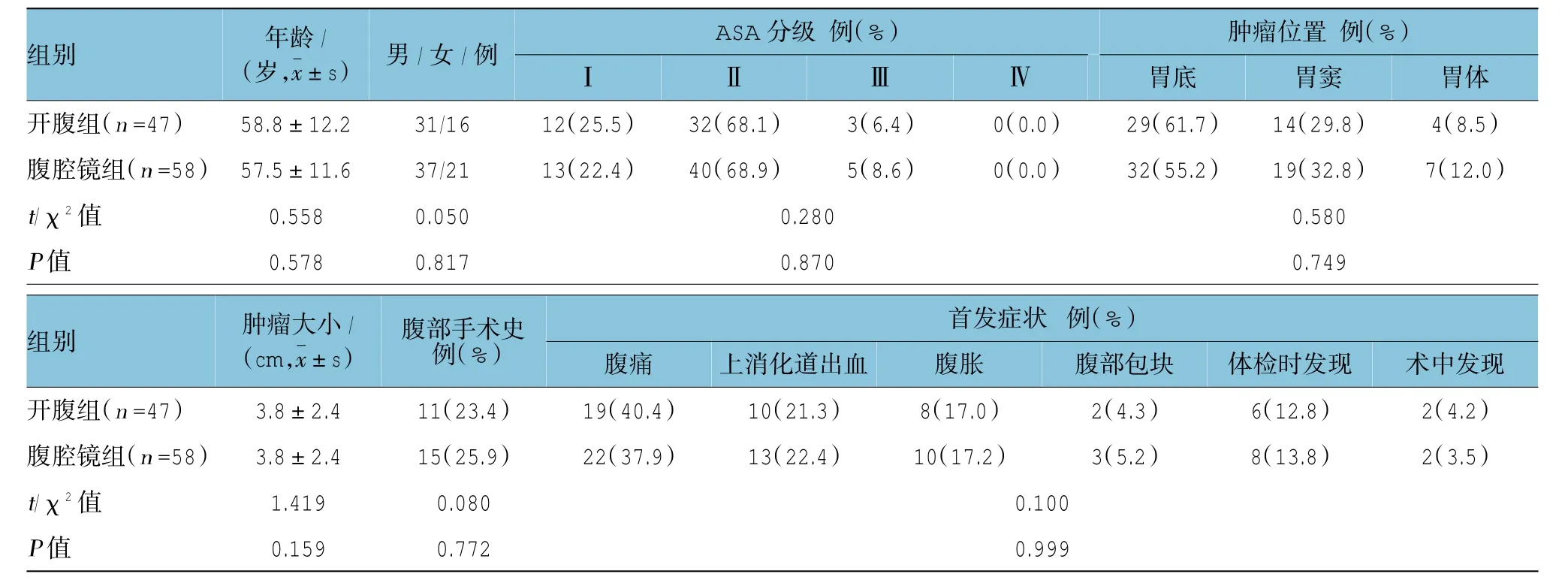
表1 一般资料比较

表2 两组围手术期指标比较
两组患者均进行电话随访,腹腔镜组平均随访(39.9±10.3)个月,开腹组平均随访(41.7±9.8)个月,两组对比,差异无统计学意义(=1.212,=0.365)。两组的失访率分别为5.2%(3/58)和6.4%(3/47),差异也无统计学意义(χ2=0.584,=0.790)。腹腔镜组复发4例(6.7%),开腹组复发5例(10.6%),开腹组较高,但两组对比差异无统计学意义(χ2=0.584,=0.496)。剔除失访病例,腹腔镜组的3年无瘤生存率为94.5%(53/55),开腹组为88.6%(39/44),腹腔镜组较高,但差异无统计学意义(χ2=1.254,=0.136)。

表3 两组术后恢复情况比较
2.5 典型病例
男,66岁,有糖尿病和高血压病史,常规血检正常。MRI显示肿瘤位于腹部和骨盆内侧,大小为6.3 cm×5.4 cm×6.7 cm,距肛门3 cm(见图1)。患者行腹腔镜术切除肿瘤,4个操作孔设置(见图2A);以谐波手术刀解剖直肠浆膜后,于腹腔镜下对肿瘤进行楔形大部切除,标本装袋经辅助切口取出(见图2B);手术时间2 h,术中出血量51.2 ml,术后4 d出院稳定。随访病理学诊断显示无坏死和黏膜内层(见图3)。

图1 MRI显示肿瘤位于腹部和骨盆内侧

图2 腹腔镜手术

图3 病理学诊断无坏死和黏膜内层
3 讨论
研究表明,放疗、化疗对于胃间质瘤的疗效不佳,手术仍然是其主要治疗手段。手术切除胃间质瘤一般需满足切除肿瘤边缘1~2 cm的范围。传统开腹术术后常伴有切口疼痛、感染率高、不易恢复等缺点,在一定程度上制约其在胃间质瘤治疗中应用。由于胃间质瘤大多呈局限性生长,且极少发生淋巴结转移,因此手术过程中不需对淋巴结进行大面积清扫,这就为腹腔镜手术创造了有利条件。随着腹腔镜技术的不断发展,其创伤小、疗效佳、恢复快、视野清晰等优势使其被广泛应用于胃和小肠的间质瘤。
本研究以腹腔镜手术切除胃间质瘤,严格遵循肿瘤的完整包膜切除,并最低限度降低手术污染。通过对比腹腔镜手术与开腹手术的围手术期相关指标与术后恢复指标来评价2种术式的安全性。研究表明,两组的手术方式大致相同,但腹腔镜组的手术时间、术中出血量、术中风险等级也优于开腹组,术后并发症的Clavien-Dinbo评级,腹腔镜组以Ⅰ、Ⅱ级为主,开腹组以Ⅱ、Ⅲ级为主,开腹组的并发症情况较腹腔镜组更为严重;可见,腹腔镜组具有手术快、出血量少、风险低、并发症少的优势,其手术安全性高于开腹术。此外,腹腔镜组的肛门恢复排气时间、恢复全流食、半流食的时间、住院时间低于开腹组,且开腹组术后进行辅助治疗者的比例明显高于腹腔镜组;说明腹腔镜手术更有利于促进患者的恢复。腹腔镜之所以具备更好的手术安全性和预后效果,主要原因在于[9-12]:①开腹手术时,受手术切口的限制,某些部位的肿瘤无法完全显露,由此产生的视野盲区可能造成术中误操作,从而增加了术中并发症的风险;而腹腔镜的镜头可灵活旋转,其图像可放大处理,从而实现对肿瘤的精细操作和检查;②开腹术时,需将肿瘤尽量拖出切口才可进行切除,从而造成对胃体的过度牵拉,严重者甚至造成包膜撕裂或出血等不良事件。而腹腔镜手术均为原位操作,避免了胃壁受牵拉;③传统开腹术时常需用手提起肿瘤,不可避免地对肿瘤产生了挤压,而腹腔镜手术时以腔镜切割闭合器进行切割,做到了无张力切除肿瘤,避免了肿瘤的切口种植。
在随访期肿瘤学疗效方面,两组患者均进行电话随访,腹腔镜组复发4例(6.7%),开腹组复发5例(10.6%),开腹组较高,但两组相比,差异无统计学意义。剔除失访病例,腹腔镜组的3年无瘤生存率为94.5%(53/55),开腹组为88.6%(39/44),腹腔镜组较高,但差异无统计学意义。这与SCHMIDT和DRAZIN等人[13-15]的研究结论相符合。可见,腹腔镜手术与开腹术的近期肿瘤学疗效相当。至于远期疗效,由于缺乏大宗病例的对照,目前尚无定论。
综上所述,腹腔镜手术相对于开腹术具备更好的手术安全性与更低的术中风险,有利于促进恢复。其近期肿瘤学疗效与开腹术相当,今后的研究应注重其远期肿瘤学疗效。
[1]PENG C W,TIAN Q,YANG,G F.et al.Quantum-dots based simultaneous detection of multiple biomarkers of tumor stromal features to predict clinical outcomes in gastric cancer[J].Biomaterials,2012,33(23):5742-5752.
[2]杨培培,杨文奇,熊茂明,等.肿瘤相关巨噬细胞和调节性T细胞在胃间质瘤中的浸润及意义[J].安徽医科大学学报,2013,48(8):960-963.
[3]卢光荣,叶晓华,陈武杰,等.胃异位胰腺超声内镜误诊为胃间质瘤7例临床分析[J].中华消化内镜杂志,2013,30(3):164-166.
[4]ZHU H,CHEN H,ZHANG S.et al.Differentiation of gastric true leiomyoma from gastric stromal tumor based on biphasic contrast-enhanced computed tomographic findings[J].Journal of Computer Assisted Tomography,2014,38(2):228-234.
[5]WANG G J,WANG Y B,LI D N.et al.Expression of protease-activated receptor-2 in human gastric stromal tumor and its clinicopathological significance[J].Hepato-gastroenterology,2013,60(128):2125-2128.
[6]蔡玉建,谭政帅,李澄,等.128层螺旋CT对胃间质瘤的诊断及其良恶性分析[J].医学影像学杂志,2013,23(1):74-77.
[7]董海燕.改良的腹腔镜胃腔内手术和内镜下全层切除术治疗固有肌层来源的胃间质瘤的效果观察[D].济南:山东大学,2014.
[8]LIU H,YAN Z,LIAO G.et al.Treatment strategy of rectal gastrointestinal stromal tumor(GIST)[J].Journal of Surgical Oncology,2014,109(7):708-713.
[9]李伏超,史冬涛,周晓俊,等.内镜与腹腔镜切除胃间质瘤的临床对比研究[J].中华消化内镜杂志,2014,31(2):69-71.
[10]赵群,李勇,王贵英,等.胃间质瘤腹腔镜切除的临床疗效分析[J].中华普通外科杂志,2013,28(2):146-147.
[11]王刚,秦鸣放,邹富胜,等.腹腔镜联合胃镜手术治疗胃间质瘤的临床研究[J].中国中西医结合外科杂志,2013,19(5):490-492.
[12]武现生,郑振松.胃镜联合腹腔镜微创下治疗胃间质瘤效果分析[J].河北医学,2013,19(4):570-572.
[13]SCHMIDT S,DUNET V,KOEHLI M.et al.Diffusion-weighted magnetic resonance imaging in metastatic gastrointestinal stromal tumor(GIST):A pilot study on the assessment of treatment response in comparison with 18F-FDG PET/CT[J].Acta Radiologica,2013,54(8):837-842.
[14]YUN H L,JA S K,CHANG H J,et al.Development of enterohepaticfistulaafterembolizationinilealgastrointestinal stromal tumor:A case report[J].World Journal of Gastroenterology,2013,19(43),7816-7819.
[15]DRAZIN D,SPITLER K,JESWANI S.et al.Multiple intracranial metastases from a gastric gastrointestinal stromal tumor[J].Journal of Clinical Neuroscience,2013,20(3):471-473.
(张西倩编辑)
Comparison of safety and oncological outcomes of laparoscopic and open surgery for gastric stromal tumors
Qiu-sheng Feng1,Yi-hong Li2,Xiao-na Wang3,Xin Yue3,Jun-zhong Bi1,Dong-liang Zhai1,
Lian-zeng Zhao1,Yan-ping Xie4
(1.Department of Surgery,2.Department of Ultrasonography,Fengnan District Hospital,Tangshan,Hebei 063300,China;3.Department of Stomach Tumor,Tianjin Cancer Hospital,Tianjin 300060;4.Huzhou First People's Hospital,Huzhou,Zhejiang 313000,China)
ObjectiveTo compare the clinical efficacy and safety of laparoscopic and open surgery in the treatment of gastric stromal tumors.MethodsThe gastric stromal tumor patients diagnosed in Fengnan District Hospital of Tangshan from January 2009 to December 2012 were taken as the research objects.According to the operation methods,the patients were divided into laparoscopy group(58 cases)and laparotomy group(47 cases).The perioperative condition,postoperative recovery and survival were compared between the two groups.ResultsThe operation modes of the two groups were similar(>0.05).However,compared to the laparotomy group,the amount of intraoperative bleeding was smaller;the operation time,the time for anal exhaust recovery,the time to retake the full liquid and semi liquid diets,and hospitalization time were significantly shorter in the laparoscopy group(<0.05);the intraoperative risk level was also superior in the laparoscopy group(<0.05).The postoperative recovery in the laparoscopy group was faster than that in the laparotomy group(<0.05).By Clavien-Dinbo rating the postoperative complications in the laparoscopic group were of stage I and II,while those in the laparotomy groupwere of stage II and III,the complications of the laparotomy group were more serious than those of the laparoscopy group(<0.05).In addition,the proportion of the patients receiving postoperative adjuvant treatment in the laparotomy group was significantly higher than that in the laparoscopic group(<0.05).The recurrence rate was 6.7%in the laparoscopic group which was lower than 10.6%in the laparotomy group;and the three-year diseasefree survival rate was 94.5%in the laparoscopic group,which was higher than that in the laparotomy group,but there were no statistical differences between the two groups(>0.05).ConclusionsCompared with laparotomy,laparoscopic surgery has better surgical safety and lower intraoperative risk,and is conducive to recovery.Their short-term oncological efficacy is similar.Further research should focus on the long-term efficacy of oncology.
gastric stromal tumor;laparoscopy;laparotomy;clinical oncology
10.3969/j.issn.1005-8982.2017.16.020
1005-8982(2017)16-0090-05
R735.2
A
2016-11-20

